SEC 2013 - El Congreso de las Enfermedades Cardiovasculares
6013. Cardiología pediátrica/Cardiopatías congénitas/Embarazo
6013-445. Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
Introducción: El tratamiento quirúrgico inicial de la atresia pulmonar con comunicación interventricular (AP-CIV) incluye técnicas paliativas y técnicas que permiten una corrección parcial o total del defecto. Las técnicas correctivas suelen reservarse para casos con anatomías favorables. Suelen elegirse técnicas paliativas o hemicorrectivas en variantes anatómicas “desfavorables” (ausencia de confluencia de ramas pulmonares o arterias pulmonares muy hipoplásicas). El objetivo de nuestro estudio fue analizar, en una cohorte de pacientes con AP-CIV, la evolución temporal en la elección de la técnica quirúrgica.
Métodos: Análisis retrospectivo de todos los pacientes con AP-CIV con seguimiento en nuestro Centro entre 1988 y 2012. Se estudiaron las siguientes variables: variante anatómica de AP-CIV; presencia de colaterales sistémico-pulmonares (MAPCAs); tipo cirugía inicial realizada; complicaciones de la cirugía. Se comparó, entre dos subperiodos (1988-2006 y 2007-2012), el porcentaje de cada tipo de cirugía realizada y de cada tipo de variante anatómica de AP-CIV encontrada.
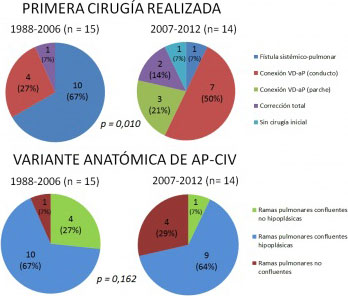
Resultados: La tabla expone las variantes anatómicas de AP-CIV, la presencia de MAPCAs, la cirugía inicial realizada y sus complicaciones en la cohorte completa de pacientes (n = 29; 17 (59%) varones). Los pacientes con anatomías más desfavorables presentaron con mayor frecuencia MAPCAs (p = 0,023). Los resultados de la cirugía inicial realizada y de la variante anatómica de AP-CIV por periodos de tiempo se muestran en la figura. En el segundo periodo de tiempo (2007-2012), pese a una tendencia no significativa hacia una anatomía más desfavorable de los pacientes (p = 0,162), se realizaron menos fístulas sistémico-pulmonares (p = 0,001) y más técnicas hemicorrectivas o correctivas (p = 0,001), con una tendencia no significativa hacia un mayor número de correcciones totales (p = 0,583). Dentro de las técnicas hemicorrectivas, destacó la introducción en el segundo periodo de tiempo de la técnica de conexión de ventrículo derecho (VD) con arteria pulmonar (aP) mediante interposición de parche.
|
Variante anatómica de AP-CIV |
|
|
Nº pacientes con ramas pulmonares confluentes no hipoplásicas (%) |
5 (17,2) |
|
Nº pacientes con ramas pulmonares confluentes hipoplásicas (%) |
19 (65,5) |
|
Nº pacientes con ramas pulmonares no confluentes (%) |
5 (17,2) |
|
Nº de pacientes con MAPCAs (%) |
14 (48,3) |
|
MAPCAs en pacientes con ramas pulmonares confluentes no hipoplásicas (%) |
0 (0,0) |
|
MAPCAs en pacientes con ramas pulmonares confluentes hipoplásicas (%) |
10 (52,6) |
|
MAPCAs en pacientes con ramas pulmonares no confluentes (%) |
4 (80,0) |
|
Primera cirugía realizada |
|
|
Edad primera cirugía (meses) |
1,57 [0,72-11,75] |
|
Nº pacientes sin cirugía* |
1 (3,4) |
|
Nº pacientes con fístula sistémico-pulmonar (Blalock-Taussig o variantes) (%) |
11 (37,9) |
|
Nº pacientes con hemicorrección mediante conducto entre VD y aP (%) |
11 (37,9) |
|
Nº pacientes con hemicorrección mediante parche entre VD y aP (%) |
3 (10,3) |
|
Nº pacientes con corrección total (conducto VD-aP y cierre de CIV con parche) (%) |
3 (10,3) |
|
Complicaciones de la cirugía (% sobre los pacientes operados) |
|
|
Paresia o parálisis diafragmática (%) |
4 (14,3) |
|
Infarto cerebral con hemiparesia (%) |
2 (7,1) |
|
Derrame pleural masivo (%) |
1 (3,6) |
|
Taquicardia ventricular (se sometió a ablación) (%) |
1 (3,6) |
|
La edad de la primera cirugía se expresa como mediana [rango intercuartílico]. *Un paciente no ha sido intervenido quirúrgicamente y sobrevive tras un seguimiento de 4 años. |
|
Conclusiones: La cirugía de la AP-CIV en nuestra cohorte de pacientes ha evolucionado hacia un mayor uso de técnicas hemicorrectivas y correctivas, a pesar de una tendencia hacia una anatomía más desfavorable de los pacientes.
Comunicaciones disponibles de "Cardiología pediátrica/Cardiopatías congénitas/Embarazo"
- 6013-439. Evolución del stent ductal en las cardiopatías cianóticas ductus dependientes
- Juan Ignacio Zabala Argüelles, Lourdes Conejo Muñoz, Rocío Alcedo Olea, Victorio Cuenca Peiró, Beatriz Picazo Angelín, Rafael Castillo Martín, Enrique Ruiz Alonso y Manuel de Mora Martín del UGC del Corazón y Enfermedades Cardiovasculares, Hospital Regional Universitario Carlos Haya, Málaga.
- 6013-440. Bloqueo auriculoventricular avanzado en periodo fetal: análisis de 10 años
- Victorio Cuenca Peiró, Juan Ignacio Zabala Argüelles, Rocío Alcedo Olea, Beatriz Picazo Angelín, Lourdes Conejo Muñoz, José Carlos Moreno Samos, Andrea Lacasa Maseri y Manuel de Mora Martín de la UCG del Corazón y las Enfermedades Cardiovasculares, Hospital Regional Universitario Carlos Haya, Málaga.
- 6013-441. Ventajas y seguimiento del cierre percutáneo del ductus con Amplatzer Duct Occluder II
- Juan Ignacio Zabala Argüelles, Lourdes Conejo Muñoz, Victorio Cuenca Peiró, Beatriz Picazo Angelin, Rafael Castillo Martín, Enrique Ruiz Alonso, José Carlos Moreno Samos y Manuel de Mora Martín de la UGC del Corazón y Enfermedades Cardiovasculares, Hospital Regional Universitario Carlos Haya, Málaga.
- 6013-442. Evolución de la cirugía valvular aórtica en el niño escolar y adolescente. Seguimiento a largo plazo
- Tomasa Centella Centella Hernández, Luis Fernández Pineda, María Jesús Lamas Hernández, Pablo César Prada Arrondo, Ana Coca Pérez, Elvira Garrido Lestache, Inmaculada Sánchez Pérez y Ricardo Gómez González del Hospital Universitario Ramón y Cajal, Madrid.
- 6013-443. Resultados del seguimiento de las pacientes con cardiopatías congénitas y embarazo
- Joaquín Cano Nieto, Victorio Cuenca Peiró, José Luis Delgado Prieto, José María Pérez Ruiz y Manuel de Mora Martín del Hospital Regional Universitario Carlos Haya, Málaga.
- 6013-444. Utilidad de los índices ecocardiográficos de función ventricular derecha en las cardiopatías congénitas: sobrecarga de presión vs sobrecarga de volumen
- María Rodríguez Serrano, Raquel López Vilella, Luciano Beneite Giner, Miguel Palencia Pérez, Anastasio Quesada Carmona, Vicente Miró Palau, Ana M. Osa Sáez y Joaquín Rueda Soriano del Hospital Universitario y Politécnico La Fe, Valencia.
- 6013-445. Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- Viviana Arreo del Val1, Lucía Deiros1, Eduardo Franco Díez2, Dolores Rubio1, Antonio J. Cartón1, Natalia Rivero1, Luis García-Guereta1 y Federico Gutiérrez-Larraya1 del 1Hospital Universitario La Paz, Madrid y 2Hospital Clínico San Carlos, Madrid.
- 6013-446. Neoválvula pulmonar en la corrección de tetralogía de Fallot con parche transanular
- José Carlos Moreno Samos, Victorio Cuenca Peiró, Rafael Castillo Martín, Lourdes Conejo Muñoz, Beatriz Picazo Angelín, Juan Miguel Gil Jaurena, Juan Ignacio Zabala Argüelles y Manuel de Mora Martín de la UCG del Corazón y las Enfermedades Cardiovasculares, Hospital Regional Universitario Carlos Haya, Málaga.
- 6013-447. Comunicación interauricular cerrada en edad adulta: ¿diagnosticamos adecuadamente la hipertensión arterial pulmonar?
- Icíar García Ormazábal, Diana Segovia Herreras, Tomás Cantón Rubio, Pedro Lima Cañadas, María Lázaro Salvador, Belén Santos González y Luis Rodríguez Padial del Hospital Virgen de la Salud, Toledo.
- 6013-448. Perfil clínico y complicaciones de adultos con cirugía de Fontan
- Javier Cuesta Cuesta, Raquel Prieto Arévalo, Fernando Sarnago Cebada, Mª Ángeles Espinosa Castro, Teresa Mombiela Ramírez de Ganuza, Pedro Luis Sánchez Fernández, Enrique Maroto Álvaro y Francisco Fernández-Avilés Díaz del Hospital General Universitario Gregorio Marañón, Madrid.
- 6013-449. Manejo multidisciplinar del embarazo en paciente cardiópata: experiencia de un centro
- Carolina Granda Nistal1, Teresa Mombiela Ramírez de Ganuza1, Beatriz García Aranda Domínguez1, José Hernández González2, Antonio García Burguillo3, María José Ruiz Cano1, Carmen Jiménez López Guarch1 y M. Pilar Escribano Subias1 del 1Servicio de Cardiología del Hospital Universitario 12 de Octubre, Madrid, 2Servicio de Anestesia y Reanimación del Hospital Universitario 12 de Octubre, Madrid y 3Servicio de Ginecología y Obstetricia del Hospital Universitario 12 de Octubre, Madrid.
- 6013-450. Disfunción valvular en adultos con válvula bicúspide
- Juan Robledo Carmona1, Isabel Rodríguez Bailón1, Fernando Carrasco Chinchilla1, Borja Fernández Corujo2, Manuel Jiménez Navarro1, Gema Sánchez Espín1, Carlos Porras Martín1 y Eduardo de Teresa Galván1 del 1Hospital Clínico Universitario Virgen de la Victoria, Málaga y 2Departamento de Biología Animal, Facultad de Ciencias, Universidad de Málaga.
- 6013-451. Incidencia de complicaciones cardiovasculares en mujeres gestantes remitidas a Cardiología en un hospital terciario
- Carolina Devesa Cordero1, Raquel Prieto Arévalo1, Beatriz Díaz Rabasa2, Jorge Bustamante Amador2, Laura Marín Martín2, Fernando Sarnago Cebada1, Pedro Luis Sánchez Fernández1 y Francisco Fernández Avilés1 del 1Servicio de Cardiología del Hospital General Universitario Gregorio Marañón, Madrid y 2Universidad Complutense, Madrid.
- 6013-452. Endocarditis infecciosa en población pediátrica
- Marta López Ramón1, Georgina Fuertes Ferre1, María Pilar Artero Bello2, Ariadna Ayerza Casas2, María Dolores García de la Calzada1 y Lorenzo Jiménez Montañés1 del 1Hospital Universitario Miguel Servet, Zaragoza y 2Hospital Clínico Universitario Lozano Blesa, Zaragoza.
- 6013-453. Reducción de volúmenes ventriculares derechos tras el reemplazo valvular pulmonar en pacientes con tetralogía de Fallot intervenida
- María Antonia Pijuan Domènech1, Víctor Pineda1, Carlos Sureda1, Miguel Ángel Castro1, Luz M. Cruz1, Laura Dos1, M. Teresa Subirana2 y Jaume Casaldàliga1 del 1Hospital Universitario Vall d'Hebron, Barcelona y 2Hospital de la Santa Creu i Sant Pau, Barcelona.
- 6013-454. Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- Viviana Arreo del Val1, Lucía Deiros1, Eduardo Franco Díez2, Dolores Rubio1, Antonio J. Cartón1, Natalia Rivero1, Luis García-Guereta1 y Federico Gutiérrez-Larraya1 del 1Hospital Universitario La Paz, Madrid y 2Hospital Clínico San Carlos, Madrid.
- 6013-455. Estenosis aórtica congénita: ¿siempre hay que cambiar la válvula?
- Carlos Porras1, Hans-Joachim Schäfers1, Ignacio Zabala1, Mª Ángeles Izquierdo2, Mª José Molina1, Fernando Cabrera1, Juan José Gómez-Doblas1 y Miguel Such1 del 1Área del Corazón, Hospital Xánit Internacional, Benalmádena (Málaga) y 2Hospital Materno-Infantil Donostia, Donostia-San Sebastián (Guipúzcoa).
- 6013-456. Valoración por resonancia magnética del remodelado del ventrículo derecho tras el implante valvular pulmonar en pacientes adultos con cardiopatía congénita operada
- María Elvira Garrido-Lestache Rodríguez-Monte, María Álvarez Fuente, María Toledano Navarro, Tomasa Centella Centella Hernández, Inmaculada Sánchez Pérez, Concepción Quero Jiménez, Ricardo Gómez González y Mª Jesús del Cerro Marín del Hospital Universitario Ramón y Cajal, Madrid.
- 6013-457. Utilización de levosimendán en edad pediátrica en la corrección quirúrgica de la tetralogía de Fallot
- José Carlos Moreno Samos, Victorio Cuenca Peiró, Rocío Alcedo Olea, Lourdes Conejo Muñoz, Beatriz Picazo Angelín, Juan Miguel Gil Jaurena, Juan Ignacio Zabala Argüelles y Manuel de Mora Martín de la UGC del Corazón y las Enfermedades Cardiovasculares, Hospital Regional Universitario Carlos Haya, Málaga.
- 6013-458. Valor de la duración y la fragmentación del QRS en pacientes con insuficiencia pulmonar significativa tras reparación de tetralogía de Fallot o estenosis pulmonar congénita
- Pau Alonso Fernández, Ana Andrés Lahuerta, Miguel Ángel Arnau Vives, Joaquín Rueda Soriano, Ana Osa Sáez, Begoña Igual Muñoz, María Rodríguez Serrano y Antonio Salvador Sanz del Hospital Universitario y Politécnico La Fe, Valencia.
- 6013-459. Valoración mediante elastografía del grado de lesión hepática en pacientes con circulación de Fontan
- Josep Lluís Melero Ferrer1, Joaquín Rueda Soriano1, Ana Osa Sáez1, Antonio Ballesta Cuñat2, María Rodríguez Serrano1, Francisco Buendía Fuentes3, Pau Alonso Fernández1 y Antonio Salvador Sanz4 de la 1Unidad de Cardiopatías Congénitas del Adulto, Servicio de Cardiología, Hospital Universitari i Politècnic La Fe, Valencia, 2Servicio de Radiología, Hospital Universitari i Politècnic La Fe, Valencia, 3Hospital Arnau de Vilanova, Valencia y 4Departamento de Cardiología, Hospital Universitari i Politècnic La Fe, Valencia.
- 6013-460. Importancia de la cardiorresonancia magnética en la coartación de aorta del adulto
- Sandra Ofelia Rosillo Rodríguez1, Ángel Manuel Iniesta Manjavacas1, Elena Refoyo Salicio1, Manuel Parrón Pajares2, José M. Oliver Ruiz1, Mar Moreno Yangüela1, José Luis López-Sendón1 y Gabriela Guzmán Martínez1 del 1Servicio de Cardiología y 2Servicio de Radiodiagnóstico, Hospital Universitario La Paz, Madrid.
- 6013-461. Escalas de riesgo para predecir complicaciones cardiológicas maternas en el embarazo: ¿cuál es la más adecuada para un hospital español terciario de referencia?
- Laura Galian Gay, Mª Antonia Pijuan Doménech, María Goya Canino, Manel Casellas Caro, Laura Dos Subirà, M. Teresa Subirana Domenech, Jaume Casaldàliga Ferrer y Pilar Tornos Mas del Hospital Universitario Vall d'Hebron, Barcelona.
- 6013-462. Escalas de riesgo para predecir complicaciones maternas en el embarazo en las pacientes con cardiopatía congénita: ¿cuál es la más adecuada para un hospital español terciario de referencia?
- Laura Galián Gay, Mª Antonia Pijuan Doménech, María Goya Canino, María Carmen Merced, Laura Dos Subirá, M. Teresa Subirana Doménech, Pilar Tornos Mas y Jaume Casaldàliga Ferrer del Hospital Universitario Vall d';Hebron, Barcelona.
Más comunicaciones de los autores
-
Arreo del Val, Viviana
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 4019-9 - El área del orificio regurgitante efectivo calculada mediante planimetría 3D-color en ecocardiograma transesofágico predice el éxito de la reparación percutánea de leaks perivalvulares mitrales
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 4003-5 - Nuevos predictores ecocardiográficos de la gravedad de la regurgitación perivalvular en leaks perivalvulares mitrales
- 6007-276 - Validación del cálculo del orificio regurgitante efectivo mediante planimetría 3D-color en ecocardiograma transesofágico para evaluar la severidad de regurgitación perivalvular en leaks mitrales
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
-
Cartón, Antonio J.
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
-
Deiros, Lucía
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
-
Franco Díez, Eduardo
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 6007-289 - La ecocardiografía transesofágica 3D, pero no 2D, predice la disminución del orificio regurgitante de dehiscencias periprotésicas mitrales tras el cierre percutáneo
- 4046-11 - Pacientes octogenarios con desfibrilador automático implantable: ¿la chispa adecuada?
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 4003-5 - Nuevos predictores ecocardiográficos de la gravedad de la regurgitación perivalvular en leaks perivalvulares mitrales
- 4023-7 - Evaluación del retraso en el acceso al tratamiento mediante angioplastia primaria de los pacientes con infarto agudo de miocardio que consultan en hospitales sin unidades de Hemodinámica
- 4019-9 - El área del orificio regurgitante efectivo calculada mediante planimetría 3D-color en ecocardiograma transesofágico predice el éxito de la reparación percutánea de leaks perivalvulares mitrales
- 6007-276 - Validación del cálculo del orificio regurgitante efectivo mediante planimetría 3D-color en ecocardiograma transesofágico para evaluar la severidad de regurgitación perivalvular en leaks mitrales
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
-
García-Guereta, Luis
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
-
Gutiérrez-Larraya, Federico
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
-
Rivero, Natalia
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
-
Rubio, Dolores
- 4032-7 - Seguimiento a largo plazo de una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
- 6013-445 - Cambios en el abordaje quirúrgico a lo largo del tiempo en una cohorte de pacientes con atresia pulmonar y comunicación interventricular
- 6013-454 - Determinantes de la clase funcional y de la saturación arterial de oxígeno en una cohorte de pacientes pediátricos con atresia pulmonar y comunicación interventricular
