SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
4015. Muerte súbita y arritmias ventriculares
4015-5. MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
Complejo Hospitalario de Navarra, Pamplona/Iruña, Navarra.
Introducción y objetivos: La indicación actual de desfibrilador automático implantable (DAI) en miocardiopatía dilatada no isquémica (MCDNI), se basa en la fracción de eyección (FEVI) y clase funcional. Estos criterios no identifican correctamente a una proporción de pacientes que presentarán muerte súbita (MS) en la evolución. Se analiza el impacto del realce tardío (RT) como factor predictivo de eventos arrítmicos en pacientes con FEVI > 35% en los que, según las guías actuales, no estaría indicado el implante de DAI en prevención primaria.
Métodos: Análisis comparativo de la evolución (eventos arrítmicos y mortalidad) en función de la presencia o ausencia de RT de pacientes con MCDNI y disfunción ventricular izquierda (DVI) leve-moderada (FEVI 36-46%) de 2012-2018. Modelos multivariantes para predecir arritmias y mortalidad.
Resultados: De los 318 sujetos diagnosticados de MCDNI mediante RM, 100 tienen DVI leve-moderada. El 27% presentan RT, siendo el patrón más frecuente el intramiocárdico septal. Se observa una mayor proporción de varones, FA y peor clase funcional en el grupo con RT, sin observar diferencias en otras características basales. En el seguimiento (tiempo medio 1.702 ± 836 días en el grupo sin RT y 1.410 ± 598 con RT, p0,07), el 19,4% de los pacientes con RT (no portadores de DAI) presentaron arritmias ventriculares sostenidas o MS frente al 3,1% de los pacientes sin RT (p < 0,01); igualmente, el 14,7% de los pacientes con RT fallecieron de causa cardiaca frente al 1,5% de los que no tenían RT. En el análisis multivariante la presencia de RT se asocia con mayor riesgo de presentar eventos arrítmicos y mortalidad de causa cardiaca (HR 7,87, IC95% 1,79-34,64). En comparación con el subgrupo de pacientes con DVI grave, en los que actualmente está indicado el implante de DAI, los pacientes con DVI leve-moderada presentan menor proporción de RT (27 vs 44%, p 0,02), pero cuando está presente se asocia con alto riesgo de eventos arrítmicos y mortalidad. El RT es mejor predictor de eventos arrítmicos y mortalidad cardiaca en DVI leve-moderada (HR 7,87 (1,79-34,64)) que en DVI grave (HR 2,09 (0,56-7,79)).
|
Características basales, tratamiento y evolución en función de la presencia o ausencia de realce |
|||
|
Miocardiopatía dilatada sin realce (n = 73) |
Miocardiopatía dilatada con realce (n = 27) |
p |
|
|
Edad, mediana (rango) |
63 (54-73) |
65 (55-72) |
0,89 |
|
Sexo masculino, n (%) |
48 (65,75) |
25 (92,59) |
0,01 |
|
Hipertensión arterial, n (%) |
38 (52,05) |
14 (51,85) |
0,99 |
|
Dislipemia, n (%) |
40 (54,79) |
12 (44,44) |
0,36 |
|
Diabetes, n (%) |
14 (19,18) |
10 (37,04) |
0,06 |
|
Fibrilación auricular, n (%) |
24 (32,88) |
16 (59,26) |
0,02 |
|
Enfermedad renal crónica, n (%) |
9 (12,33) |
6 (22,22) |
0,22 |
|
Clase funcional (NYHA), n (%) |
0,02 |
||
|
NYHA I |
26 (37,68) |
4 (15,38) |
|
|
NYHA II |
42 (60,87) |
19 (73,08) |
|
|
NYHA III |
1 (1,45) |
3 (11,54) |
|
|
NYHA IV |
0 |
0 |
|
|
Bloqueador beta, n (%) |
65 (89,04) |
25 (92,59) |
0,59 |
|
IECA/ARA II, n (%) |
56 (76,71) |
19 (70,37) |
0,52 |
|
Sac/valsartán, n (%) |
8 (10,96) |
7 (25,93) |
0,06 |
|
ARM, n (%) |
32 (43,84) |
13 (48,15) |
0,7 |
|
Dispositivos, n (%) |
61 (83,56) |
24 (88,89) |
0,24 |
|
No portador |
4 (5,48) |
0 |
|
|
MCP TRC-P |
2 (2,74) |
1 (3,70) |
|
|
DAI-VR/DR en prevención primaria |
1 (1,37) |
1 (3,70) |
|
|
TRC-D en prevención primaria |
0 |
0 |
|
|
DAI-VR/DR en prevención secundaria |
5 (6,85) |
0 |
|
|
TRC-D en prevención secundaria |
0 |
1 (3,70) |
|
|
FEVI inicial, media (DE) |
41,73 (2,89) |
40,15 (3,21) |
0,58 |
|
FEVD inicial, media (DE) |
52,14 (6,16) |
53,12 (5,01) |
0,15 |
|
Eventos arrítmicos, n (%) |
0,67 |
||
|
AV en portadores de dispositivos |
1 (33,3) |
1 (20) |
0,008 |
|
AV o MS en no portadores |
2 (3,1) |
6 (19,4) |
|
|
Exitus, n (%) |
|||
|
No cardiaco |
5 (7,6) |
1 (2,9) |
0,03 |
|
Cardiaco arrítmico |
0 |
4 (11,8) |
|
|
Cardiaco por insuficiencia cardiaca |
1 (1,5) |
1 (2,9) |
|
|
Causa desconocida |
|||
|
AV: arritmias ventriculares; DAI: desfibrilador automático implantable; FEVI: fracción de eyección del ventrículo izquierdo; MCP: marcapasos; MS: muerte súbita; TRC-D: desfibrilador resincronizador; TRC-P: marcapasos resincronizador. |
|||
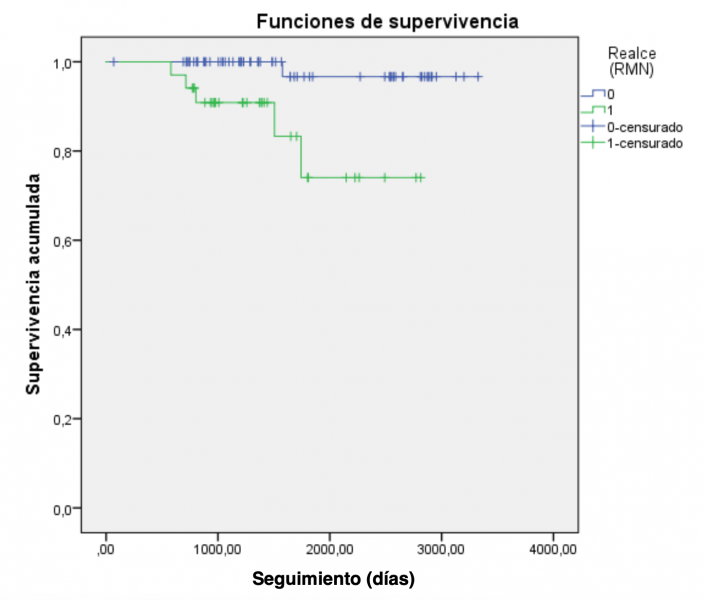
Supervivencia mediante curvas de Kaplan-Meier.
Conclusiones: En pacientes con MCDNI que actualmente no tienen indicación de DAI en prevención primaria en base a su FEVI (36-46%), el RT es un importante factor predictivo de eventos arrítmicos y mortalidad cardiaca, pudiendo ser de utilidad en la selección de pacientes con mayor riesgo de MS.
Comunicaciones disponibles de "Muerte súbita y arritmias ventriculares"
- 4015-1. MODERADOR
- Adolfo Fontenla Cerezuela, Madrid
- 4015-2. LA TERAPIA REPARATIVA CARDIACA AGTP (ADIPOSE GRAFT TRANSPOSITION PROCEDURE) MODIFICA EL SUSTRATO ELECTROFISIOLÓGICO EN EL INFARTO DE MIOCARDIO CRÓNICO EN MODELO PORCINO
- Raquel Adeliño Recasens1, Carolina Gálvez Montón2, Daina Martínez-Falguera2, Albert Téis Soley3, Carolina Curiel Llamazares4, Oriol Rodríguez Leor3, Roger Marsal4, Axel Sarrias Mercé3, Víctor Bazán Gelizo3, Edgar Fadeuilhe Grau3, Roger Villuendas Sabaté3, Julia Araño Llach3, Antoni Bayés Genís3 y Felipe Bisbal Van Bylen3
1Hospital Universitario de Bellvitge, L'Hospitalet de Llobregat, Barcelona. 2Instituto de Investigación Germans Trias i Pujol, Badalona, Barcelona. 3Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona. 4Boston Scientific, Barcelona.
- 4015-3. NUEVO ALGORITMO PARA LA ESTRATIFICACIÓN DEL RIESGO DE ARRITMIAS VENTRICULARES O MUERTE SÚBITA EN LA MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- Andrea di Marco1, Pamela F Brown2, Marcos Rodríguez1, Ignasi Anguera Camos1 y Matthias Schmitt2
1Hospital de Bellvitge, Hospitalet de Llobregat, Barcelona. 2North West Heart Center, Manchester (Reino Unido).
- 4015-4. DETERMINANTES DE LA CICATRIZ POSINFARTO DE MIOCARDIO PARA LA APARICIÓN DE ARRITMIAS VENTRICULARES: ESTUDIO POR RESONANCIA MAGNÉTICA CARDIACA
- Beatriz Jáuregui Garrido1, David Soto Iglesias1, Diego Penela Maceda1, Juan Acosta Martínez2, Juan Fernández-Armenta Pastor3, Markus Linhart4, Augusto Ordóñez España1, Alfredo Chauca Tapia1, José Miguel Carreño Lineros1, Claudia Scherer1, Giulio Falasconi1, Josep Lluís Mont Girbau5, Xavier Bosch Genover5, José Tomás Ortiz Pérez5 y Antonio Berruezo Sánchez1
1Centro Médico Teknon, Barcelona. 2Hospital Universitario Virgen del Rocío, Sevilla. 3Hospital Universitario Puerta del Mar, Cádiz. 4Hospital Universitario Dr. Josep Trueta, Girona. 5Hospital Clínic, Barcelona.
- 4015-5. MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- Nerea Mora Ayestarán, Ignacio Roy Añon, Gonzalo Luis Alonso Salinas, Virginia Álvarez Asiain, Mercedes Ciriza Esandi, Mayte Basurte Elorz, Gemma Lacuey Lecumberri, Marina Oliver Ledesma, Óscar Alcalde Rodríguez y Nuria Basterra Sola
Complejo Hospitalario de Navarra, Pamplona/Iruña, Navarra.
- 4015-6. EFECTO DE LAS CÉLULAS MADRES CARDIACAS SOBRE EL SUSTRATO ARRÍTMICO EPICÁRDICO EN UN MODELO DE POSINFARTO
- Alejandro Carta Bergaz1, Verónica Crisóstomo Ayala2, Esther Pérez-David3, María Eugenia Fernández Santos4, Claudia Baez2, María Jesús Ledesma Carbayo5, Juan Enrique Ortuño5, Francisco Miguel Sánchez Margallo2, Miriam Pareja4, Alejandra Acosta4, Virginia Blanco2, Javier Bermejo Thomas1, Francisco Fernández-Avilés Díaz1 y Ángel Arenal Maíz1
1Hospital Universitario Gregorio Marañón, Madrid. 2Centro de Cirugía de Mínima Invasión Jesús Usón, Cáceres. 3Hospital Universitario La Paz, Madrid. 4Instituto de Investigación Sanitaria Gregorio Marañón, Madrid. 5Universidad Politécnica, Madrid.
- 4015-7. SUPERIORIDAD DE LA RESINCRONIZACIÓN ELÉCTRICA MEDIANTE EL ALGORITMO SYNCAV COMPARADO CON ESTIMULACIÓN BIV CONVENCIONAL: RESULTADOS PRELIMINARES DEL ENSAYO CLÍNICO MULTICÉNTRICO, ALEATORIZADO Y DOBLE CIEGO CRUSTY-TRIAL
- Jaume Francisco Pascual1, Nuria Rivas Gándara2, Roger Villuendas Sabaté3, Aurelio Quesada Dorador4, Íñigo Sáinz Godoy5, José Ferrando Cervelló6, Víctor Expósito García7, Juan Fernández Armenta8, Pilar Cabanas Grandío9, Emilce Trucco Vernetti10, Jordi Pérez Rodón1, Begoña Benito Villabriga1, Alba Santos Ortega1 e Ignacio Ferreira González11, en Nombre de los Investigadores CRUSTY-trial11
1Servei de Cardiologia, Unitat d'Arrítmies, Hospital Universitario Vall d'Hebron, VHIR. CIBERCV. Universitat Autònoma de Barcelona, Barcelona. 2Servei de Cardiologia, Unitat d'Arrítmies, Hospital Universitario Vall d'Hebron, VHIR. CIBER-CV, Universitat Autònoma de Barcelona, Barcelona. 3Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona. 4Hospital General Universitario, Valencia. 5Hospital de Cruces, Barakaldo, Bizkaia. 6Hospital Universitario Dr. Peset, Valencia. 7Hospital Universitario Marqués de Valdecilla, Santander, Cantabria. 8Hospital Universitario Puerta del Mar, Cádiz. 9Hospital Universitario Álvaro Cunqueiro, Vigo, Pontevedra. 10Hospital Universitario Dr. Josep Trueta, Girona. 11Servei de Cardiologia, Hospital Universitario Vall d'Hebron, VHIR, CIBER-ESP, Universitat Autònoma de Barcelona, Barcelona.
Más comunicaciones de los autores
-
Alcalde Rodríguez, Óscar
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 5024-3 - DIAGNÓSTICO DE FIBRILACIÓN AURICULAR Y ABLACIÓN, ¿INFLUYE EL TIEMPO ENTRE AMBOS EN CUANTO A LAS RECIDIVAS? EXPERIENCIA EN NUESTRO CENTRO
- 6048-9 - ¿A QUÉ PACIENTES INDICAMOS ABLACIÓN DE FIBRILACIÓN AURICULAR CON RADIOFRECUENCIA? ¿HA CAMBIADO EL PERFIL DE PACIENTES Y NUESTROS RESULTADOS EN LOS ÚLTIMOS AÑOS? EXPERIENCIA EN NUESTRO CENTRO
- 6036-11 - INFLUENCIA DE LA DISTANCIA INTERLESIÓN EN LA RECONEXIÓN DE VENAS PULMONARES. VALIDACIÓN DE UNA TÉCNICA DE CÁLCULO AUTOMÁTICO
-
Alonso Salinas, Gonzalo Luis
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
- 5024-3 - DIAGNÓSTICO DE FIBRILACIÓN AURICULAR Y ABLACIÓN, ¿INFLUYE EL TIEMPO ENTRE AMBOS EN CUANTO A LAS RECIDIVAS? EXPERIENCIA EN NUESTRO CENTRO
- 6027-15 - EL BLOQUEO DE RAMA DERECHA Y EL SEXO MASCULINO PODRÍAN PREDECIR TERAPIAS APROPIADAS EN PACIENTES CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA PORTADORES DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6040-11 - ¿LA PRESENCIA DE PATRÓN DE NO COMPACTACIÓN IMPLICA PEOR PRONÓSTICO EN MIOCARDIOPATÍA DILATADA?
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- 6048-9 - ¿A QUÉ PACIENTES INDICAMOS ABLACIÓN DE FIBRILACIÓN AURICULAR CON RADIOFRECUENCIA? ¿HA CAMBIADO EL PERFIL DE PACIENTES Y NUESTROS RESULTADOS EN LOS ÚLTIMOS AÑOS? EXPERIENCIA EN NUESTRO CENTRO
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6027-10 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA NO COMPACTADA
- 4025-3 - SEGURIDAD Y EFICACIA DE LA COMBINACIÓN DE SACUBITRILO/VALSARTÁN Y SGLT2I EN PACIENTES CON HFREF (REGISTRO SECSI)
- 6046-5 - NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- 6033-16 - ESTIMULACIÓN DE BARORRECEPTORES CAROTÍDEOS EN INSUFICIENCIA CARDIACA AVANZADA. EXPERIENCIA INICIAL Y REGISTRO BAROSPAIN
- 5023-1 - MODERADOR
-
Álvarez Asiain, Virginia
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
- 6040-3 - SÍNDROMES AÓRTICOS AGUDOS EN JÓVENES ¡RED FLAG! SOSPECHA AORTOPATÍA GENÉTICA
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 6046-5 - NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- 6016-7 - COMPLICACIÓN CARDIOVASCULAR EN HOSPITALIZADOS POR COVID-19, ¿ES FRECUENTE?
- 6027-10 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA NO COMPACTADA
- 6040-11 - ¿LA PRESENCIA DE PATRÓN DE NO COMPACTACIÓN IMPLICA PEOR PRONÓSTICO EN MIOCARDIOPATÍA DILATADA?
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- 5009-2 - CARACTERIZACIÓN HISTOLÓGICA Y MOLECULAR DE LA ESTENOSIS AÓRTICA HUMANA: UNA CUESTIÓN DE SEXO
-
Basterra Sola, Nuria
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 6036-11 - INFLUENCIA DE LA DISTANCIA INTERLESIÓN EN LA RECONEXIÓN DE VENAS PULMONARES. VALIDACIÓN DE UNA TÉCNICA DE CÁLCULO AUTOMÁTICO
- 5024-3 - DIAGNÓSTICO DE FIBRILACIÓN AURICULAR Y ABLACIÓN, ¿INFLUYE EL TIEMPO ENTRE AMBOS EN CUANTO A LAS RECIDIVAS? EXPERIENCIA EN NUESTRO CENTRO
- 6048-9 - ¿A QUÉ PACIENTES INDICAMOS ABLACIÓN DE FIBRILACIÓN AURICULAR CON RADIOFRECUENCIA? ¿HA CAMBIADO EL PERFIL DE PACIENTES Y NUESTROS RESULTADOS EN LOS ÚLTIMOS AÑOS? EXPERIENCIA EN NUESTRO CENTRO
-
Basurte Elorz, Mayte
- 5007-2 - ¿DE QUÉ MUEREN LOS PACIENTES EN LAS UNIDADES DE INSUFICIENCIA CARDIACA?
- 6040-3 - SÍNDROMES AÓRTICOS AGUDOS EN JÓVENES ¡RED FLAG! SOSPECHA AORTOPATÍA GENÉTICA
- 6040-11 - ¿LA PRESENCIA DE PATRÓN DE NO COMPACTACIÓN IMPLICA PEOR PRONÓSTICO EN MIOCARDIOPATÍA DILATADA?
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 6016-7 - COMPLICACIÓN CARDIOVASCULAR EN HOSPITALIZADOS POR COVID-19, ¿ES FRECUENTE?
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 6046-5 - NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- 4016-3 - IMPACTO PRONÓSTICO DEL GENOTIPO EN LA MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4016-4 - COMBINACIÓN DE REALCE TARDÍO DE GADOLINIO Y GENOTIPO PARA EVALUAR EL PRONÓSTICO EN LA MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4016-2 - SCORE PREDICTIVO DE UN RESULTADO GENÉTICO POSITIVO EN LA MIOCARDIOPATÍA DILATADA IDIOPÁTICA
- 6027-10 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA NO COMPACTADA
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- Ciriza Esandi, Mercedes
-
Lacuey Lecumberri, Gemma
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
- 6046-5 - NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- 6040-11 - ¿LA PRESENCIA DE PATRÓN DE NO COMPACTACIÓN IMPLICA PEOR PRONÓSTICO EN MIOCARDIOPATÍA DILATADA?
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 6040-3 - SÍNDROMES AÓRTICOS AGUDOS EN JÓVENES ¡RED FLAG! SOSPECHA AORTOPATÍA GENÉTICA
- 6027-10 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA NO COMPACTADA
-
Mora Ayestarán, Nerea
- 6040-3 - SÍNDROMES AÓRTICOS AGUDOS EN JÓVENES ¡RED FLAG! SOSPECHA AORTOPATÍA GENÉTICA
- 6036-11 - INFLUENCIA DE LA DISTANCIA INTERLESIÓN EN LA RECONEXIÓN DE VENAS PULMONARES. VALIDACIÓN DE UNA TÉCNICA DE CÁLCULO AUTOMÁTICO
- 6046-5 - NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- 6027-10 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA NO COMPACTADA
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
- 6048-9 - ¿A QUÉ PACIENTES INDICAMOS ABLACIÓN DE FIBRILACIÓN AURICULAR CON RADIOFRECUENCIA? ¿HA CAMBIADO EL PERFIL DE PACIENTES Y NUESTROS RESULTADOS EN LOS ÚLTIMOS AÑOS? EXPERIENCIA EN NUESTRO CENTRO
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 5007-2 - ¿DE QUÉ MUEREN LOS PACIENTES EN LAS UNIDADES DE INSUFICIENCIA CARDIACA?
- 6040-11 - ¿LA PRESENCIA DE PATRÓN DE NO COMPACTACIÓN IMPLICA PEOR PRONÓSTICO EN MIOCARDIOPATÍA DILATADA?
- 5024-3 - DIAGNÓSTICO DE FIBRILACIÓN AURICULAR Y ABLACIÓN, ¿INFLUYE EL TIEMPO ENTRE AMBOS EN CUANTO A LAS RECIDIVAS? EXPERIENCIA EN NUESTRO CENTRO
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 4017-5 - INFLUENCIA DEL ÁREA DE SALUD DE RESIDENCIA EN EL MÉTODO DE REPERFUSIÓN PRIMARIA Y MORTALIDAD EN LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST EN LA COMUNIDAD FORAL DE NAVARRA, AÑOS 2017-2019
-
Oliver Ledesma, Marina
- 6040-3 - SÍNDROMES AÓRTICOS AGUDOS EN JÓVENES ¡RED FLAG! SOSPECHA AORTOPATÍA GENÉTICA
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 5024-3 - DIAGNÓSTICO DE FIBRILACIÓN AURICULAR Y ABLACIÓN, ¿INFLUYE EL TIEMPO ENTRE AMBOS EN CUANTO A LAS RECIDIVAS? EXPERIENCIA EN NUESTRO CENTRO
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- 6048-9 - ¿A QUÉ PACIENTES INDICAMOS ABLACIÓN DE FIBRILACIÓN AURICULAR CON RADIOFRECUENCIA? ¿HA CAMBIADO EL PERFIL DE PACIENTES Y NUESTROS RESULTADOS EN LOS ÚLTIMOS AÑOS? EXPERIENCIA EN NUESTRO CENTRO
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
- 4017-5 - INFLUENCIA DEL ÁREA DE SALUD DE RESIDENCIA EN EL MÉTODO DE REPERFUSIÓN PRIMARIA Y MORTALIDAD EN LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST EN LA COMUNIDAD FORAL DE NAVARRA, AÑOS 2017-2019
-
Roy Añon, Ignacio
- 4017-5 - INFLUENCIA DEL ÁREA DE SALUD DE RESIDENCIA EN EL MÉTODO DE REPERFUSIÓN PRIMARIA Y MORTALIDAD EN LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST EN LA COMUNIDAD FORAL DE NAVARRA, AÑOS 2017-2019
- 6031-11 - ¿DEBEMOS ANTICOAGULAR EN MIOCARDIOPATÍA NO COMPACTADA EN AUSENCIA DE OTROS FACTORES DE RIESGO?
- 6040-11 - ¿LA PRESENCIA DE PATRÓN DE NO COMPACTACIÓN IMPLICA PEOR PRONÓSTICO EN MIOCARDIOPATÍA DILATADA?
- 4015-5 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, FRACCIÓN DE EYECCIÓN MAYOR DEL 35% Y REALCE. ¿UN NUEVO ESCENARIO PARA PREVENIR LA MUERTE SÚBITA?
- 6040-3 - SÍNDROMES AÓRTICOS AGUDOS EN JÓVENES ¡RED FLAG! SOSPECHA AORTOPATÍA GENÉTICA
- 6027-10 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA NO COMPACTADA
- 6046-5 - NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- 6011-4 - MIOCARDIOPATÍA DILATADA NO ISQUÉMICA, ¿MEJOR PRONÓSTICO EN MUJERES?
- 6040-15 - PRONÓSTICO Y EVOLUCIÓN DE LA NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿MIOCARDIOPATÍA O VARIANTE DE LA NORMALIDAD?
