SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
5003. Insuficiencia cardiaca avanzada y trasplante cardiaco
5003-7. EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
Hospital Universitario Puerta de Hierro, Majadahonda, Madrid.
Introducción y objetivos: El aumento progresivo de la incidencia de insuficiencia cardiaca (IC) terminal así como la disponibilidad limitada de órganos para trasplante cardiaco (TxC) ha impulsado el desarrollo de dispositivos de asistencia ventricular izquierda de larga duración (LVAD) que pueden mejorar la calidad de vida, aumentar la supervivencia y revertir la hipertensión pulmonar (HTP) cuando esta contraindica el Txc.
Métodos: Analizamos 22 pacientes que recibieron un LVAD en nuestro centro entre 2010 y 2021. Los objetivos para el implante del LVAD fueron terapia de destino (TD), puente al TxC (PT) o puente a la decisión (PD). Consideramos éxito de la terapia alcanzar un tiempo asistido > 365 días en TD y llegar a TxC en PT o PD. Consideramos terapia en curso a los pacientes que esperan TxC o aún no han alcanzado 1 año desde el implante.
Resultados: Se implantaron 2 Incor (Berlin Heart), 4 HeartWare (Medtronic) y 16 HeartMate3 (Abbott). La indicación del LVAD fue TD en 8 pacientes (36%), PT en 6 pacientes (28%) y PD en 8 pacientes (36%), 6 (27%) con objetivo de revertir una HTP y otros 2 por otras contraindicaciones para TxC potencialmente reversibles. El 100% de los pacientes eran varones con edad media en el implante de 60 años ± 10, siendo el grupo de TD el de mayor edad (67 años ± 5 vs 58 años ± 11, p < 0,05). La cardiopatía de base fue isquémica en 55%, miocardiopatía dilatada en 36% y miocardiopatía hipertrófica en fase dilatada un 9% de los pacientes. Se consiguió reversibilidad completa de la HTP en todos los casos. La mediana del tiempo asistido fue de 355 días. La tasa de éxito + terapia en curso fue del 86% (19/22). Hubo un 13% de fallecimientos (3/22), todos en los primeros 60 días en relación con complicaciones posoperatorias precoces. La mediana se seguimiento para TD fue de 471 días habiendo 6 pacientes asistidos actualmente. Las curvas de supervivencia según objetivo de implante se muestran en la figura, no hubo diferencias estadísticamente significativos entre los 3 grupos. Las principales complicaciones durante la evolución están reflejadas en la tabla.
|
Complicaciones relacionadas con LVAD |
||||
|
Complicación (número absoluto y%) |
Tipo asistencia |
Total (n = 22) |
||
|
INCOR (n = 2) |
HEARTWARE (n = 4) |
HEARTMATE3 (n = 16) |
||
|
Fracaso Precoz VD |
0 |
1 (25%) |
2 (12,5%) |
3 (13%) |
|
Fracaso Tardío VD |
1 (50%) |
0 |
2 (12,5%) |
3 (13%) |
|
Trombosis LVAD |
1 (50%) |
1 (25%) |
0 |
2 (9%) |
|
Hemorragia GI |
1 (50%) |
1 (25%) |
1 (6,25%) |
3 (13%) |
|
Infección driveline |
1 (50%) |
0 |
4 (25%) |
5 (22%) |
|
Endocarditis |
0 |
1 (25%) |
0 |
1 (4,5%) |
|
Ictus/AIT |
1 (50%) |
2 (50%) |
2 (12,5%) |
5 (22%) |
|
Insuficiencia aortica clínicamente significativa |
0 |
0 |
1 (6,25%) |
1 (4,5%) |
|
VD: ventrículo derecho; LVAD: asistencia ventricular izquierda; GI: gastrointestinal; AIT: accidente isquémico transitorio. |
||||
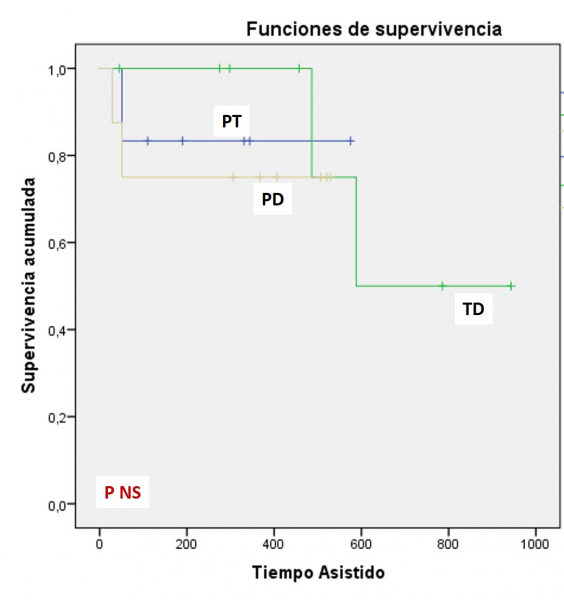
Supervivencia según objetivo LVAD.
Conclusiones: Los LVAD son una opción terapéutica válida en la IC terminal. Superadas las complicaciones posperatorias precoces, esta terapia permite supervivencias > 1 año en la gran mayoría de los pacientes así como la posibilidad de alcanzar TxC incluso en casos con HTP prohibitiva inicialmente.
Comunicaciones disponibles de "Insuficiencia cardiaca avanzada y trasplante cardiaco"
- 5003-1. MODERADORA
- María Ángeles Castel Lavilla, Barcelona-Alemania
- 5003-2. SITUACIÓN ACTUAL Y EVOLUCIÓN PRONÓSTICA DEL TRASPLANTE CARDIOPULMONAR EN ESPAÑA
- Raquel López-Vilella1, Manuel Gómez Bueno2, Francisco González Vílchez3, Amparo Solé Jover4, Rosalía Laporta Hernández5, Rosario Vicente Guillén6, Ana Isabel González Román7, Ignacio Sánchez-Lázaro1, Gabriel Sales Badía4, María del Mar Córdoba Peláez8, Salvador Torregrosa Puerta9, Alberto Forteza Gil10, Luis Martínez Dolz11, Javier Segovia Cubero2 y Luis Almenar Bonet1
1Unidad de Insuficiencia Cardiaca y Trasplante, Servicio de Cardiología, Hospital Universitario La Fe, Valencia. 2Servicio de Cardiología, Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 3Hospital Universitario Marqués de Valdecilla, Santander, Cantabria. 4Unidad de Trasplante Pulmonar, Hospital Universitario y Politécnico La Fe, Valencia. 5Servicio de Neumología, Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 6Servicio de Anestesiología y Reanimación, Hospital Universitari i Politècnic La Fe, Valencia. 7Servicio de Anestesiología y Reanimación, Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 8Servicio de Cirugía Torácica, Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 9Servicio de Cirugía Cardiovascular, Hospital Universitario y Politécnico La Fe, Valencia. 10Servicio de Cirugía Cardiaca, Hospital Universitario Puerta de Hierro, Majadahonda, Madrid. 11Servicio de Cardiología, Hospital Universitario La Fe, Valencia.
- 5003-3. UNA HERRAMIENTA SENCILLA PARA PREDECIR MORTALIDAD EN PACIENTES CON ECMO-VA: LO BUENO, SI BREVE, DOS VECES BUENO
- Álvaro Riesgo García, Ander Larrea Inarra, Nahikari Salterain González, Víctor Sáenz Idoate, Manuel Rodríguez Junquera, Oleksandr Shangutov Kulichok, Fátima de la Torre Carazo, Javier Muniz Sáenz-Díez, Xabier Irazusta Olloquiegui, Javier Parreño Benito, Leticia Jimeno San Martín, María Josefa Iribarren Fernández, Rebeca Manrique Antón y Gregorio Rábago Juan-Aracil
Clínica Universidad de Navarra, Pamplona/Iruña, Navarra.
- 5003-4. TRASPLANTE CARDIACO DURANTE EL PRIMER ESTADO DE ALARMA SANITARIA POR LA COVID-19 EN ESPAÑA: ORGANIZACIÓN, ACTIVIDAD Y RESULTADOS. EXPERIENCIA DE UN PROGRAMA DE TRASPLANTE
- David Couto Mallón1, José María Herrera Noreña2, Miguel Antonio Solla Buceta3, María Jesús Paniagua Martín1, Eduardo Barge Caballero1, Gonzalo Barge Caballero1, Marta Sagastagoitia Fornie4, Daniel Molina5, José María García Acuña6, Francisco Estévez Cid2, Salvador Fojón Polanco3, Víctor X. Mosquera Rodríguez2, Carlos Velasco García de Sierra2, José Manuel Vázquez Rodríguez1 y Mª Generosa Crespo Leiro1
1Servicio de Cardiología, CIBERCV, Complexo Hospitalario Universitario A Coruña. 2Servicio de Cirugía Cardiaca, Complexo Hospitalario Universitario A Coruña. 3Servicio de Medicina Intensiva, Complexo Hospitalario Universitario A Coruña. 4Servicio de Cardiología, Complexo Hospitalario Universitario A Coruña. 5Servicio de Cirugía Cardiaca, Hospital Universitario Álvaro Cunqueiro, Vigo, Pontevedra. 6Servicio de Cardiología, CIBERCV, Complexo Hospitalario Universitario de Santiago de Compostela, A Coruña.
- 5003-5. ESTUDIO EPIDEMIOLÓGICO DE LA REGURGITACIÓN TRICUSPÍDEA POSTRASPLANTE CARDIACO. ¿INFLUYE EN LA SUPERVIVENCIA?
- Raquel López-Vilella1, María Jesús Paniagua Martín2, Francisco González Vílchez3, Ignacio Sánchez-Lázaro1, Eduardo Barge Caballero2, Víctor Donoso Trenado1, Ana Vanesa Aller Fernández4, Luis Martínez Dolz5, Mª Generosa Crespo Leiro2 y Luis Almenar Bonet1
1Unidad de Insuficiencia Cardiaca y Trasplante, Servicio de Cardiología, Hospital Universitario La Fe, Valencia. 2Servicio de Cardiología, Complejo Hospitalario Universitario de A Coruña. 3Hospital Universitario Marqués de Valdecilla, Santander, Cantabria. 4Servicio de Medicina Intensiva, Complejo Hospitalario Universitario de A Coruña. 5Servicio de Cardiología, Hospital Universitario La Fe, Valencia.
- 5003-6. DISFUNCIÓN CARDIACA DERECHA Y RIESGO DE REINGRESO EN FUNCIÓN DE LA FRACCIÓN DE EYECCIÓN EN PACIENTES CON INSUFICIENCIA CARDIACA AGUDA
- Miguel Lorenzo Hernández, Enrique Santas Olmeda, Gonzalo Núñez Marín, Carlos Bertolín Boronat, Alejandro Jiménez Aguilella, Rafael de la Espriella Juan, Gema Miñana Escrivà, Patricia Palau Sampío, Raquel Heredia Cambra, Vicente Bodí Peris, Juan Sanchis Forés, Francisco Javier Chorro Gascó y Julio Núñez Villota
Hospital Clínico Universitario de Valencia.
- 5003-7. EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- Daniela Cristina Mitroi, Manuel Gómez Bueno, Francisco José Hernández Pérez, Mercedes Rivas Lasarte, Laura Pérez Gómez, Sara Lozano Jiménez, Susana Mingo Santos, Paloma Remior Pérez, Vanessa Moñivas Palomero, Alberto Forteza Gil, Susana Villar García, Carlos Esteban Martín López, Mercedes Vidal Fernández, Ana Isabel González Román y Javier Segovia Cubero
Hospital Universitario Puerta de Hierro, Majadahonda, Madrid.
- 5003-8. DETERIORO COGNITIVO EN PACIENTES INCLUIDOS EN LISTA DE TRASPLANTE CARDIACO: PREVALENCIA Y ANÁLISIS DESCRIPTIVO DE UNA COHORTE MULTICÉNTRICA NACIONAL
- Clara Fernández Cordón1, María Jesús Valero Masa1, Ana Ayesta López2, María Dolores García-Cosío Carmena3, Pedro J. Caravaca Pérez3, Laura Pérez Gómez4, Javier Segovia Cubero4, Javier Martínez Díaz2 y Manuel Martínez-Sellés D´Oliveira Soares1
1Hospital General Universitario Gregorio Marañón, Madrid. 2Hospital Universitario Central de Asturias, Oviedo, Asturias. 3Hospital Universitario 12 de Octubre, Madrid. 4Hospital Puerta de Hierro, Madrid.
Más comunicaciones de los autores
- Cristina Mitroi, Daniela
-
Forteza Gil, Alberto
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 5029-7 - RED ESPAÑOLA DE PATOLOGÍA AÓRTICA GENÉTICA (REPAG). UNA HERRAMIENTA PARA AVANZAR EN EL CONOCIMIENTO Y MANEJO DE UNA PATOLOGÍA EMERGENTE
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6038-11 - SEGUIMIENTO CLÍNICO Y ECOCARDIOGRÁFICO EN EL SÍNDROME DE MARFAN. NUEVOS PARÁMETROS ECOCARDIOGRÁFICOS
- 5003-2 - SITUACIÓN ACTUAL Y EVOLUCIÓN PRONÓSTICA DEL TRASPLANTE CARDIOPULMONAR EN ESPAÑA
-
Gómez Bueno, Manuel
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 6023-5 - PAPEL PRONÓSTICO DEL SCORE DE VASOACTIVOS E INOTRÓPICOS EN UNA COHORTE DE PACIENTES CON SHOCK CARDIOGÉNICO
- 6033-1 - MODERADOR
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 4012-6 - CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES RECUPERADOS DE UN SHOCK CARDIOGÉNICO
- 4025-4 - INCIDENCIA Y PRONÓSTICO DEL CÁNCER COLORRECTAL TRAS EL TRASPLANTE CARDIACO. ESTUDIO MULTICÉNTRICO ESPAÑOL
- 6026-10 - EVALUACIÓN DE LA ENFERMEDAD VASCULAR DEL INJERTO Y RECHAZO CELULAR AGUDO EN EL MISMO PROCEDIMIENTO MEDIANTE UN ACCESO VASCULAR ÚNICO. EXPERIENCIA DE UN CENTRO DE ALTO VOLUMEN
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 5003-2 - SITUACIÓN ACTUAL Y EVOLUCIÓN PRONÓSTICA DEL TRASPLANTE CARDIOPULMONAR EN ESPAÑA
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
-
González Román, Ana Isabel
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 5003-2 - SITUACIÓN ACTUAL Y EVOLUCIÓN PRONÓSTICA DEL TRASPLANTE CARDIOPULMONAR EN ESPAÑA
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
-
Hernández Pérez, Francisco José
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6026-10 - EVALUACIÓN DE LA ENFERMEDAD VASCULAR DEL INJERTO Y RECHAZO CELULAR AGUDO EN EL MISMO PROCEDIMIENTO MEDIANTE UN ACCESO VASCULAR ÚNICO. EXPERIENCIA DE UN CENTRO DE ALTO VOLUMEN
- 4012-6 - CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES RECUPERADOS DE UN SHOCK CARDIOGÉNICO
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
- 6023-5 - PAPEL PRONÓSTICO DEL SCORE DE VASOACTIVOS E INOTRÓPICOS EN UNA COHORTE DE PACIENTES CON SHOCK CARDIOGÉNICO
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
-
Lozano Jiménez, Sara
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 6045-7 - LA OPTIMIZACIÓN TECNOLÓGICA EN MONITORIZACIÓN CARDIACA: UNA SOLUCIÓN PARA AUMENTAR LA RENTABILIDAD DIAGNÓSTICA
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 6023-5 - PAPEL PRONÓSTICO DEL SCORE DE VASOACTIVOS E INOTRÓPICOS EN UNA COHORTE DE PACIENTES CON SHOCK CARDIOGÉNICO
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
-
Martín López, Carlos Esteban
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 6038-11 - SEGUIMIENTO CLÍNICO Y ECOCARDIOGRÁFICO EN EL SÍNDROME DE MARFAN. NUEVOS PARÁMETROS ECOCARDIOGRÁFICOS
-
Mingo Santos, Susana
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6045-5 - ESTIMACIÓN DEL INTERVALO QT EN PACIENTES CON BLOQUEO DE RAMA DERECHO USANDO LAS FÓRMULAS VALIDADAS PARA LA CORRECCIÓN DEL INTERVALO QT CUANDO EXISTE BLOQUEO DE RAMA IZQUIERDA
- 6038-11 - SEGUIMIENTO CLÍNICO Y ECOCARDIOGRÁFICO EN EL SÍNDROME DE MARFAN. NUEVOS PARÁMETROS ECOCARDIOGRÁFICOS
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 6010-13 - EVOLUCIÓN A LARGO PLAZO DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN PACIENTES CON DISFUNCIÓN VENTRICULAR DERECHA SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
-
Moñivas Palomero, Vanessa
- 6010-13 - EVOLUCIÓN A LARGO PLAZO DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN PACIENTES CON DISFUNCIÓN VENTRICULAR DERECHA SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 6038-11 - SEGUIMIENTO CLÍNICO Y ECOCARDIOGRÁFICO EN EL SÍNDROME DE MARFAN. NUEVOS PARÁMETROS ECOCARDIOGRÁFICOS
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
-
Pérez Gómez, Laura
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 5003-8 - DETERIORO COGNITIVO EN PACIENTES INCLUIDOS EN LISTA DE TRASPLANTE CARDIACO: PREVALENCIA Y ANÁLISIS DESCRIPTIVO DE UNA COHORTE MULTICÉNTRICA NACIONAL
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
-
Remior Pérez, Paloma
- 6033-3 - RESPUESTA DIURÉTICA INSUFICIENTE EN INSUFICIENCIA CARDIACA AGUDA
- 6036-7 - RENTABILIDAD DE LOS SISTEMAS DE MONITORIZACIÓN ECG PROLONGADA PARA LA DETECCIÓN DE FIBRILACIÓN AURICULAR TRAS UN ICTUS DE ORIGEN INDETERMINADO
- 6011-11 - DISCRIMINACIÓN POR SEXO EN LA INDICACIÓN DE IMPLANTE DE UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE: ¿MITO O REALIDAD?
- 4012-6 - CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES RECUPERADOS DE UN SHOCK CARDIOGÉNICO
- 6027-8 - HALLAZGOS INESPERADOS DURANTE MONITORIZACIÓN ECG PROLONGADA CON SISTEMA DE ELECTRODOS TEXTILES
- 6023-5 - PAPEL PRONÓSTICO DEL SCORE DE VASOACTIVOS E INOTRÓPICOS EN UNA COHORTE DE PACIENTES CON SHOCK CARDIOGÉNICO
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
-
Rivas Lasarte, Mercedes
- 6023-5 - PAPEL PRONÓSTICO DEL SCORE DE VASOACTIVOS E INOTRÓPICOS EN UNA COHORTE DE PACIENTES CON SHOCK CARDIOGÉNICO
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6026-10 - EVALUACIÓN DE LA ENFERMEDAD VASCULAR DEL INJERTO Y RECHAZO CELULAR AGUDO EN EL MISMO PROCEDIMIENTO MEDIANTE UN ACCESO VASCULAR ÚNICO. EXPERIENCIA DE UN CENTRO DE ALTO VOLUMEN
- 4012-6 - CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES RECUPERADOS DE UN SHOCK CARDIOGÉNICO
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
-
Segovia Cubero, Javier
- 6023-3 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 6026-10 - EVALUACIÓN DE LA ENFERMEDAD VASCULAR DEL INJERTO Y RECHAZO CELULAR AGUDO EN EL MISMO PROCEDIMIENTO MEDIANTE UN ACCESO VASCULAR ÚNICO. EXPERIENCIA DE UN CENTRO DE ALTO VOLUMEN
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
- 6007-12 - ENDOCARDITIS INFECCIOSA TRAS IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA
- 6040-10 - BIOPSIA ENDOMIOCÁRDICA EN PACIENTES CON SOSPECHA DE MIOCARDIOPATÍA INFILTRATIVA
- 4012-4 - UTILIDAD DE LA CLASIFICACIÓN SCAI PARA PREDECIR MORTALIDAD HOSPITALARIA EN PACIENTES EN SHOCK CARDIOGÉNICO DE CUALQUIER ETIOLOGÍA
- 5003-8 - DETERIORO COGNITIVO EN PACIENTES INCLUIDOS EN LISTA DE TRASPLANTE CARDIACO: PREVALENCIA Y ANÁLISIS DESCRIPTIVO DE UNA COHORTE MULTICÉNTRICA NACIONAL
- 4025-7 - ESTUDIO MULTICÉNTRICO ESPAÑOL SOBRE LA MONITORIZACIÓN E INCIDENCIA DE HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN EYECCIÓN REDUCIDA. SPANIK-HF
- 4012-6 - CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES RECUPERADOS DE UN SHOCK CARDIOGÉNICO
- 4004-4 - HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA AL VIRUS DE LA INMUNODEFICIENCIA HUMANA EN ESPAÑA. EPIDEMIOLOGÍA, TRATAMIENTO Y PRONÓSTICO
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6023-5 - PAPEL PRONÓSTICO DEL SCORE DE VASOACTIVOS E INOTRÓPICOS EN UNA COHORTE DE PACIENTES CON SHOCK CARDIOGÉNICO
- 4025-6 - SPANIK-HF-ESTUDIO MULTICÉNTRICO ESPAÑOL SOBRE LA PREVALENCIA, INCIDENCIA Y PRONÓSTICO DE HIPERPOTASEMIA EN PACIENTES CON INSUFICIENCIA CARDIACA: DATOS BASALES
- 5003-2 - SITUACIÓN ACTUAL Y EVOLUCIÓN PRONÓSTICA DEL TRASPLANTE CARDIOPULMONAR EN ESPAÑA
- Vidal Fernández, Mercedes
-
Villar García, Susana
- 5003-7 - EXPERIENCIA CON ASISTENCIA CIRCULATORIA DE LARGA DURACIÓN Y FLUJO CONTINUO EN UN CENTRO TERCIARIO
- 6023-7 - ANÁLISIS DE LA UTILIZACIÓN Y RESULTADOS DEL BALÓN DE CONTRAPULSACIÓN EN PACIENTES EN SHOCK CARDIOGÉNICO EN LA ERA POSTERIOR AL IABP-SHOCK II TRIAL
- 6002-10 - RESULTADOS DE LA CIRUGÍA DE DISECCIÓN AÓRTICA AGUDA EN UN CENTRO TERCIARIO DE ALTO VOLUMEN
- 6026-14 - EVOLUCIÓN PARÁMETROS HEMODINÁMICOS, ECOCARDIOGRÁFICOS Y ANALÍTICOS TRAS EL IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN Y FLUJO CONTINUO
