SEC 2013 - El Congreso de las Enfermedades Cardiovasculares
6000. Electrofisiología/Arritmias
6000-44. Valor predictivo del ECG en el diagnóstico diferencial entre la pericarditis aguda y la isquemia transmural basado en la duración del QRS y del QT en las derivaciones con elevación del segmento ST
Introducción y objetivos: La isquemia miocárdica transmural induce cambios en la duración del complejo QRS y del intervalo QT de las derivaciones con ascenso del segmento ST. Teóricamente, estos cambios no deberían acontecer en la pericarditis aguda, ya que el daño es subepicárdico y no transmural. El objetivo del estudio es evaluar si estos cambios incrementan el valor predictivo del ECG en el diagnóstico de ambas patologías.
Métodos: El ECG de ingreso ampliado al 200%, se analizó en 79 pacientes con pericarditis aguda y en 71 con síndrome coronario agudo con elevación del segmento ST (SCAEST) (28 de localización anterior y 43 de localización inferior). Se compararon las medias del QRS y QT en las derivaciones con y sin ascenso del segmento ST. Se analizaron las curvas ROC aplicando los criterios electrocardiográficos clásicos (desviación del PR y ST en aVR, número de derivaciones con ascenso y descenso del segmento ST, número de derivaciones con descenso del PR) y se compararon con las curvas ROC resultantes de la aplicación de los cambios en el QRS y QT.
Resultados: Las derivaciones con elevación del segmento ST mostraron un QRS más ancho y un QT más corto respecto las derivaciones isoeléctricas en el caso del SCAEST (QRS: 85,9 ± 13,6 ms vs 81,3 ± 10,4 ms, p = 0,01; QT: 364,4 ± 38,6 vs 370,9 ± 37,0 ms, p = 0,04). En la pericarditis no se identificaron diferencias significativas en ambos parámetros (QRS: 81,5 ± 12,5 ms vs 81,0 ± 7,9 ms, p = 0,69; QT: 347,9 ± 32,4 vs 347,3 ± 35,1 ms, p = 0,83). La presencia de los criterios clásicos están reflejados en la tabla. El área bajo la curva ROC (fig.) fue de 0,863 para los criterios clásicos (modelo A), de 0,807 para los nuevos criterios (modelo B) y 0,914 para el conjunto de los 7 criterios (modelo C = A+B). El poder predictivo del modelo con todos los criterios se incrementó significativamente (p = 0,012) respecto el modelo con los criterios clásicos.
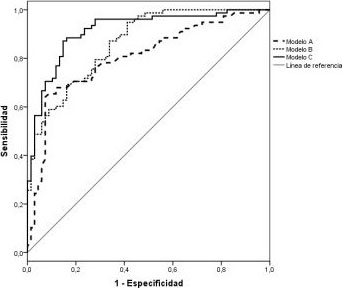
Figura. Curvas ROC.
|
Presencia de los criterios electrocardiográficos clásicos en los pacientes con pericarditis aguda y SCASEST |
|||
|
|
Pericarditis (n = 79) |
SCAEST (n = 71) |
p |
|
Desviación del PR en aVR (mV) |
0,03 ± 0,032 |
0,01 ± 0,028 |
0,005 |
|
Punto J en aVR (mV) |
-0,08 ± 0,058 |
-0,02 ± 0,080 |
< 0,001 |
|
Número de derivaciones con ascenso del segmento ST (n) |
6,1 ± 2,06 |
4,8 ± 1,88 |
< 0,001 |
|
Número de derivaciones con descenso del segmento ST (n) |
2,1 ± 1,53 |
3,9 ± 2,22 |
< 0,001 |
|
Número de derivaciones con descenso del PR (n) |
3,1 ± 2,81 |
1,5 ± 1,57 |
< 0,001 |
Conclusiones: A diferencia de la pericarditis, el SCAEST muestra ensanchamiento del complejo QRS y acortamiento del intervalo QT en las derivaciones con elevación del segmento ST. Estos hallazgos mejoran el rendimiento diagnóstico de los criterios electrocardiográficos clásicos.
Comunicaciones disponibles de "Electrofisiología/Arritmias"
- 6000-1. Registro andaluz para valorar la calidad en el manejo ambulatorio de la fibrilación auricular no valvular (RACFA): prevalencia, características basales y perfil de riesgo trombótico y hemorrágico
- Juliana Caballero Güeto1, Miguel Ángel Ulecia Martínez2, Emilio González-Cocina3, Eduardo Vázquez Ruiz de Castroviejo4, Antonio Martín Santana5, Enrique Otero Chulián6, Manuel José Lagares Carballo6 y Mariano Ruiz Borrell7 del 1Servicio de Cardiología, Hospital Reina Sofía, Córdoba, 2Hospital San Cecilio, Granada, 3Hospital Costa del Sol, Marbella (Málaga), 4Servicio de Cardiología, Hospital Ciudad de Jaén 5Hospital del SAS de Jerez, Cádiz, 6Hospital Puerta del Mar, Cádiz y 7Hospital San Juan de Dios, Sevilla.
- 6000-2. Registro andaluz para valorar la calidad en el manejo ambulatorio de la fibrilación auricular no valvular (RACFA): adherencia a las recomendaciones de las guías y eventos al año
- Juliana Caballero Güeto1, Miguel A. Ulecia Martínez2, Emilio González Cocina3, Eduardo Vázquez Ruiz de Castroviejo4, Antonio Martín Santana5, Enrique Otero Chulian6, Mariano Ruiz Borrell7 y Manuel José Lagares Carballo6 del 1Servicio de Cardiología, Hospital Reina Sofía, Córdoba, 2Hospital San Cecilio, Granada, 3Hospital Costa del Sol, Marbella (Málaga), 4Hospital Ciudad de Jaén 5Hospital del SAS de Jerez, Cádiz, 6Hospital Puerta del Mar, Cádiz y 7Hospital San Juan de Dios, Sevilla.
- 6000-3. Predictores de recurrencia tras la ablación del istmo cavotricuspídeo
- Ramón Rodríguez-Olivares, Rocío Cózar-León y Ernesto Díaz-Infante del Hospital Universitario Virgen Macarena, Sevilla.
- 6000-4. Resultados del desfibrilador automático implantable en pacientes de más de 75 años
- Elena de la Cruz Berlanga, Marcelino Cortés García, Paloma Ávila Barahona, Ignacio Hernández, Angélica María Romero Daza, Julia Anna Palfy, José Manuel Rubio y Jerónimo Farré Muncharaz de la Fundación Jiménez Díaz, Madrid.
- 6000-5. Downgrade desde desfibrilador con terapia de resincronización cardiaca a marcapasos. Una oportunidad para la desinversión selectiva en el momento del recambio
- Marta Blanco Nuez, Antonio García Quintana, Eduardo Caballero Dorta, Rafaela Ramírez Rodríguez, Dámaso Valerón Hernández-Abad, José Juan García Salvador, Marival Groba Marco y Alfonso Medina Fernández-Aceytuno del Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria.
- 6000-6. ¿Debemos pensar en enfermedades reumatológicas ante un paciente joven con bloqueo auriculoventricular?
- Gladys Juncà Puig, Melania Martínez-Morillo, Irene Santos Pardo, Roger Villuendas Sabaté, Iñaki Salvador, Alejandro Olivé Marques, Damià Pereferrer Kleiner y Antoni Bayes-Genis del Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 6000-7. Monitorización remota y arritmias auriculares: ¿podemos adelantar el momento del diagnóstico?
- Hugo del Castillo Carnevali1, Antonio Hernández-Madrid1, Gonzalo Sánchez2, Roberto Matía Francés1, Antonia Delgado Montero1, Laura Morán Fernández1, Carlos Moreno Vinués1 y José Luis Zamorano Gómez1 del 1Hospital Universitario Ramón y Cajal, Madrid y 2Medtrónic Ibérica, Madrid.
- 6000-8. Voltaje regional auricular izquierdo durante ritmo sinusal en los pacientes sometidos a ablación de fibrilación auricular. Implicaciones en el pronóstico durante el seguimiento a medio plazo
- Irene Menduiña Gallego, Eduardo Caballero Dorta, Marta Díaz Escofet, Pedro Martín Lorenzo, José Nóvoa Medina, Diego Valdivia Miranda, Maité León Sosa y Alfonso Medina Fernández-Aceytuno del Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria.
- 6000-9. La angiografía rotacional reemplaza al escáner de la aurícula izquierda previo a la crioablación de venas pulmonares
- Adolfo Fontenla Cerezuela, Belén Díaz Antón, Ricardo Salgado Aranda, María López Gil, Belén Rubio Alonso, Elena Mejía Martínez, Rafael Salguero Bodes y Fernando Arribas Ynsaurriaga del Hospital Universitario 12 de Octubre, Madrid.
- 6000-10. Incidencia de terapias apropiadas por taquicardia ventricular rápida en pacientes portadores de desfibrilador en prevención primaria
- Elaine Núñez, Paolo Domenico Dallaglio, Ignasi Anguera, Mercè Fontanals, José González-Costello, Nicolás Manito, Xavier Sabaté y Ángel Cequier del Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona).
- 6000-11. Gastroparesia: una complicación infraestimada de la ablación percutánea de fibrilación auricular
- Manuel García de Yébenes Castro, Hugo Arguedas, Naiara Calvo Galiano, Leire Moreno Galdós, Alberto Esteban Fernández, Nahikari Salterain, Juan Pablo Canepa Leite e Ignacio García Bolao de la Clínica Universidad de Navarra, Pamplona (Navarra).
- 6000-12. Parámetros clínicos y electrocardiográficos predictivos de respuesta positiva a test de ajmalina
- Diana Domingo Valero1, María Rodríguez Serrano2, Esther Zorio Grima1, Miguel Ángel Arnau Vives1, Anastasio Quesada Carmona1, Eileen Firman3, Pier Lambiase3 y Antonio Salvador Sanz2 del 1Hospital Universitario La Fe, Unidad de Valoración de Muerte Súbita Familiar, 2Hospital Universitario La Fe y 3The Heart Hospital, London.
- 6000-13. Papel del estudio holter en el seguimiento de los pacientes tras ablación del flutter istmodependiente
- Ana Fidalgo Argüelles, José Manuel Rubín López, David Calvo Cuervo, Diego Pérez Díez, Elena Velasco Alonso, Juan Pablo Flórez Muñoz, Jesús Mª de la Hera Galarza y José Luis Lambert Rodríguez del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6000-14. Seguridad de la anticoagulación oral periprocedimiento con dabigatrán en comparación con acenocumarol en pacientes sometidos a ablación de fibrilación auricular
- Naiara Calvo, Hugo Arguedas Jiménez, Leire Moreno, Alberto Esteban, Manuel García-Yébenes e Ignacio García-Bolao de la Clínica Universidad de Navarra, Pamplona/Iruña (Navarra).
- 6000-15. Demostración de un substrato electrofisiológico miocárdico en la fibrilación auricular paroxística
- Francisco García-Cosío Mir1, Francisco Toledano1, Rafael Peinado2, Ricardo Ruiz Granell3, Jesús Almendral1, José Miguel Ormaetxe Merodio1, José Ramón Carmona1 y Antonio Hernández Madrid2 del 1Hospital Universitario de Getafe, Madrid, 2Hospital Universitario La Paz, Madrid y 3Hospital Clínico Universitario, Valencia.
- 6000-16. Respuesta temporal a la terapia de resincronización cardiaca: la fibrilación auricular de nuevo comienzo como desencadenante de empeoramiento clínico en pacientes inicialmente respondedores
- Eva María Benito Martín, José Manuel Rubín López, David Calvo Cuervo, Esmeralda Capín Sampedro, Elena Velasco Alonso, Beatriz Díaz Molina, María Martín Fernández y José Luis Lambert Rodríguez del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6000-17. La ablación del istmo cavotricuspídeo guiada por maniobras de pacing incremental disminuye las recurrencias de flutter típico a largo plazo
- Ermengol Vallès Gras, Víctor Bazán Gelizo, Begoña Benito Villabriga, Miguel Eduardo Jauregui Abularach, Jordi Bruguera Cortada y Julio Martí Almor del Hospital del Mar, Barcelona.
- 6000-18. Diagnóstico precoz de disfunción de sondas Riata. ¿la monitorización convencional y las pruebas de imagen son suficientes?
- Ricardo Salgado Aranda, Elena Mejía Martínez, Adolfo Fontenla Cerezuela, María López Gil, Rafael Salguero Bodes, Belén Rubio Alonso, Sandra Mayordomo Gómez y Fernando Arribas Ynsaurriaga del Hospital Universitario 12 de Octubre, Madrid.
- 6000-19. Utilidad del catéter de mapeo Achieve® para confirmar el aislamiento de las venas pulmonares tras crioablación con balón
- Mariela Salar Alcaraz, Pablo Peñafiel Verdú, Jesús Castillo Castillo, Juan Martínez Sánchez, Marianela Sánchez Martínez, José Ginés Villanueva Sánchez, Juan José Sánchez Muñoz y Arcadi García Alberola de la Unidad de Electrofisiología, Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar, Murcia.
- 6000-20. Desfibrilador automático implantable en pacientes con síndrome de Brugada. indicaciones y seguimiento en nuestro medio
- Manuel Santiago Herruzo Rojas, Eva María Chueca González, José Luis López Benítez, Marcos Fernández García, Rocío del Pozo Contreras, José Castillo Ortiz, Rafael Fernández Rivero y Rafael Vázquez García del Hospital Universitario Puerta del Mar, Cádiz.
- 6000-21. La esclerosis valvular aórtica como factor predictor de progresión arrítmica a formas permanentes en pacientes con fibrilación auricular no valvular: seguimiento a 5 años
- Ana Martín García, Javier Jímenez-Candil, Agustín C Martín-García, Francisco Martín Herrero, Antonio Arribas Jiménez, Juan Carlos Rama Merchán, Félix Nieto Ballestero y Cándido Martín-Luengo del Hospital Clínico Universitario, Salamanca.
- 6000-22. Eficacia de la cardiorresonancia en el diagnóstico de pacientes con muerte súbita recuperada o taquicardia ventricular sincopal
- Begoña Igual Muñoz1, Jordi Estornell Erill1, M. Pilar López Lereu1, José Vicente Monmeneu Menadas1, Joaquín Osca Asensi2, Óscar Cano Pérez2, Mª José Sancho-Tello de Carranza2 y Alicia Maceira González1 del 1ERESA, Valencia y 2Hospital La Fe, Valencia.
- 6000-23. Fibrilación auricular tras ablación del ICT en pacientes con FA previa y FLA. Predictores y curso clínico
- César Rainer Solorzano Guillén1, Daniela Bustos Pérez1, Santiago G. Solana Martínez1, Carlos Igor Morr Verenzuela1, Ignacio Roy1, Nuria Basterra Sola1, José Ramón Carmona1 y Javier Romero Roldán1 del 1Hospital de Navarra, Pamplona/Iruña (Navarra).
- 6000-24. Eficacia y seguridad de la ablación con catéter en pacientes con cardiopatía congénita del adulto y taquicardia auricular macrorReentrante
- Jesús Alfonso Gómez Gallanti, Rafael Peinado Peinado, Ana Elvira González García, David Filgueiras Rama, Daniel Garófalo, José Luis Merino Lloréns, María del Mar González Vasserot y José María Oliver Ruiz del Servicio de Cardiología, Hospital Universitario La Paz, Madrid.
- 6000-25. Resultados a medio-largo plazo de la ablación con catéter en pacientes con cardiopatías congénitas del adulto y taquicardia auricular macrorreentrante
- Daniel Garófalo, Rafael Peinado Peinado, Ana Elvira González García, David Filgueiras-Rama, Jesús Alfonso Gómez Gallanti, José Luis Merino Lloréns, María del Mar González Vasserot y José María Oliver Ruiz del Servicio de Cardiología, Hospital Universitario La Paz, Madrid.
- 6000-26. Incidencia de trastornos de la conducción y necesidad de marcasoterapia en pacientes sometidos a implantación de válvula aórtica percutánea (IPVA)
- Eva María Chueca González, José Castillo Ortiz, Pablo J. Sánchez Millán, Rafael María Fernández Rivero, Lucas Rafael Cano Calabria, Germán Calle Pérez, Manuel Sancho Jaldón y Rafael Eduardo Vázquez García del Hospital Universitario Puerta del Mar, Cádiz.
- 6000-27. Características clínicas de las taquicardias paroxísticas supraventriculares en pacientes de edad avanzada
- Aitor Uribarri González, Esteban González Torrecilla, Pablo Ávila Alonso, Loreto Bravo Calero, Ángel Arenal Maíz, Felipe Atienza Fernández, Tomás Datino Romaniega y Francisco Fernández Avilés del Servicio de Cardiología del Hospital General Universitario Gregorio Marañón, Madrid.
- 6000-28. Seguridad del holter implantable y el estudio electrofisiológico en el síncope de origen desconocido
- Ignacio Mosquera Pérez, Manuel López Pérez, Enrique Ricoy Martínez, Luisa Pérez Álvarez, María G. Crespo Leiro y Alfonso Castro Beiras del Complexo Hospitalario Universitario, A Coruña.
- 6000-29. Efectividad del holter implantable precedido o no de estudio electrofisiológico en el diagnóstico del síncope de origen desconocido
- Ignacio Mosquera Pérez, Enrique Ricoy Martínez, Luisa Pérez Álvarez, Manuel López Pérez, María G. Crespo Leiro y Alfonso Castro Beiras del Complexo Hospitalario Universitario, A Coruña.
- 6000-30. Experiencia y seguridad de los nuevos anticoagulantes en pacientes sometidos a crioablación de fibrilación auricular
- Miguel Jauregui-Abularach, Julio Martí-Almor, Victor Bazán, Begoña Benito, Ermengol Vallès y Jordi Bruguera-Cortada del Hospital del Mar, Barcelona.
- 6000-31. La elevación de biomarcadores inflamatorios se asocia al desarrollo de terapias apropiadas en pacientes portadores de DAI con disfunción ventricular
- Rocío Cózar León1, Rafael Peinado Peinado2, Francisco García Río2, Ernesto Díaz Infante1, Agustín Valido1, David Romero Ribate2, Irene Valverde André2 y Sara Moreno Reviriego2 del 1Hospital Universitario Virgen Macarena, Sevilla y 2Hospital Universitario La Paz, Madrid.
- 6000-32. Ablación del istmo cavotricuspídeo mediante un nuevo sistema de navegación remota. Experiencia clínica multicéntrica inicial
- María López Gil1, Ricardo Salgado Aranda1, Jorge Figueroa2, Tomas Datino Romaniega3, José Luis Merino Lloréns2, Ángel Arenal Maíz3, Elena Mejía Martínez1 y Fernando Arribas Ynsaurriaga1 del 1Hospital Universitario 12 de Octubre, Madrid, 2Hospital Universitario La Paz, Madrid y 3Hospital General Universitario Gregorio Marañón, Madrid.
- 6000-33. Nuevo abordaje ecocardiográfico para guiar la terapia de resincronización cardiaca
- Vanessa Belén Moñivas Palomero, Susana Mingo Santos, Inés García Lunar, Sofía Cuenca Parra, Fernando Domínguez Rodríguez, Víctor Castro Urda, Jorge Toquero Ramos e Ignacio Fernández Lozano del Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 6000-34. Viabilidad y seguridad de la ablación de arritmias con el sistema robótico Amigo en comparación con la ablación manual
- Tomás Datino Romaniega, Ángel Arenal, Jesús Hernández-Hernández, Felipe Atienza, Esteban González-Torrecilla, Pablo Ávila, Loreto Bravo y Francisco Fernández-Avilés del Hospital General Universitario Gregorio Marañón, Madrid.
- 6000-35. Distribución por sexos del tamaño de la cicatriz miocárdica por resonancia magnética en pacientes sometidos a terapia de resincronización cardiaca (TRC) y su relación con el riesgo arrítmico
- Eva María Benito Martín, Juan Fernández-Armenta, Reinder Evertz, Laura Cipolletta, Diego Penela, Lluís Mont, Josep Brugada y Antonio Berruezo del Hospital Clínic, Barcelona.
- 6000-36. Influencia del bloqueo de rama izquierda en el pronóstico de pacientes con fibrilación auricular sin insuficiencia cardiaca ni disfunción ventricular izquierda
- Moisés Rodríguez-Mañero, Manuel Otero Mata, Virtudes Muiño Vázquez, MªJosé Vázquez López, Ramón Lafuente Taboada, Esperanza Rodríguez Moldes, Emad ABU-ASSI y José Ramón González-Juanatey del Complexo Hospitalario Universitario de Santiago de Compostela, A Coruña.
- 6000-37. Relación entre inflamación vascular y volumen auricular en pacientes con fibrilación auricular paroxística y persistente
- Fernando Cabrera Bueno, Francisco Javier Alzueta Rodríguez, Carmen Medina Palomo, Ana Flores Marín, José Luis Peña Hernández, Julia Fernández Pastor, Alberto Barrera Cordero y Eduardo de Teresa Galván del Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6000-38. Caracterización prospectiva de la fuerza de contacto catéter-tejido en el istmo cavotricuspídeo en un modelo experimental en cerdos
- Roberto Matía Francés, Antonio Hernández-Madrid, Laura Carrizo, Carlos Moreno, Hugo del Castillo Carnevali, Laura Morán, Concepción Moro y José Luis Zamorano del Hospital Universitario Ramón y Cajal, Madrid.
- 6000-39. Uso del eco transesofágico en la cardioversión urgente o programada de la fibrilación auricular en Europa
- Roberto Matía Francés, Antonio Hernández-Madrid, Jesper Hastrup, Gregory Lip, Isabelle Van Gelder, Dan Dobrenau y Carina Blomstrom-Lundquist del Hospital Universitario Ramón y Cajal, Madrid.
- 6000-40. EL remodelado ventricular y no la respuesta clínica, se relaciona con el nivel de PCR ultrasensible tras terapia de resincronización cardiaca
- Roberto Matía Francés, Antonio Hernández-Madrid, Laura Carrizo, Manuel Bullón, Carlos Moreno, Laura Morán, Concepción Moro y José Luis Zamorano del Hospital Universitario Ramón y Cajal, Madrid.
- 6000-41. Prevalencia de fibrilación auricular paroxística asintomática en la monitorización continúa con holter subcutáneo en pacientes con ictus isquémico criptogénico. Resultados a largo plazo
- María Gracia Sandín Fuentes1, Esther Rojo Martínez2, Jerónimo Rubio Sanz1, Emilio García Moran1, M. Ruiz Pinero2, J.M. Villadeamigo Romero1, J.F. Arenillas Lara2 y A. San Román Calvar1 del 1Instituto de Ciencias del Corazón (ICICOR), Valladolid y 2Servicio Neurología, Hospital Clínico Universitario, Valladolid.
- 6000-42. Predictores de bloqueo auriculoventricular avanzado en pacientes con bloqueo de rama y síncope de origen desconocido
- Ignacio Mosquera Pérez, Manuel López Pérez, Luisa Pérez Álvarez, Enrique Ricoy Martínez y Alfonso Castro Beiras del Complexo Hospitalario Universitario, A Coruña.
- 6000-43. ¿Cuál es la influencia de la ablación de fibrilación auricular en la función diastólica de ventrículo izquierdo?
- Laura Niosi Mazzoni, Javier Martínez-Elvira, José Luis Ibáñez Criado, Alicia Ibáñez Criado, Amaya García Fernández, Juan Gabriel Martínez Martínez, Raquel Ajo Ferrer y Francisco Sogorb Garri del Hospital General Universitario, Alicante.
- 6000-44. Valor predictivo del ECG en el diagnóstico diferencial entre la pericarditis aguda y la isquemia transmural basado en la duración del QRS y del QT en las derivaciones con elevación del segmento ST
- Xavier Rosselló Lozano1, Rob F. Wiegerinck1, Joan Alguersuari Cabiscol2, Alfredo Bardají Ruiz3, Marta Faiges Borràs4, Mario Sutil Vega1, Andreu Ferrero Gregori1 y Juan Cinca Cuscullola1 del 1Hospital de la Santa Creu i Sant Pau, Barcelona, 2Hospital Son Espases, Palma de Mallorca (Illes Balears), 3Hospital Universitari Joan XXIII, Tarragona y 4Hospital Universitari Arnau de Vilanova, Lleida.
- 6000-45. Eficacia de la quinidina en el manejo de pacientes con síndrome de Brugada y arritmias ventriculares frecuentes
- Ignasi Anguera Camos, Juan Martínez Sánchez, María Luisa Pérez, Rafael Peinado, Jorge Toquero, Juan Gabriel Martínez Martínez, José Manuel Rubio y Agustín Pastor del Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona).
- 6000-46. Anticoagulación en pacientes CHA2DS2VASc ≥ 2: de las guías a la "vida real"
- José Antonio Giner Caro, Jesús Martín Jiménez, Rocío Cortés Sánchez, Antonio Tovar Martínez y Fermín Martínez García del Servicio de Cardiología del Hospital Universitario Los Arcos del Mar Menor, Murcia.
- 6000-47. Ablación del nodo AV para optimizar la terapia de desincronización en pacientes con miocardiopatía hipertrófica obstructiva
- Diego Penela Maceda1, Reinder Evertz2, Felip Burgos Rincón3, Josep Roca Torrent3, Marta Sitges Carreño4, Josep Lluís Mont Girbau2, Josep Brugada Terradellas2 y Antonio Berruezo Sánchez2 de la 1Sección de Arritmias, Servicio de Cardiología, 2Sección de Arritmias, Servicio de Cardiología, 3Servicio de Pneumología y 4Laboratorio de Ecocardiografía, Servicio de Cardiología, Hospital Clínic, Universitat de Barcelona.
- 6000-48. La geometría auricular se asocia a historia de ictus previo en pacientes sometidos a ablación de fibrilación auricular
- Felipe Bisbal Van Bylen1, Nazem Akoum2, Esther Guiu1, Pilar Cabanas1, Nathan Burgon2, Bárbara Vidal1, Nassir Marrouche2 y Lluís Mont1 de la 1Unitat de Fibril·lació Auricular (UFA), Hospital Clínic, Barcelona, Institut d'Investigacions Biomèdiques August Pi i Sunyer (IDIBAPS), Barcelona y 2(CARMA) Center, University of Utah, Salt Lake City (Utah).
- 6000-49. ¿Existe una vena pulmonar que se reconecte más que las demás tras la ablación de fibrilación auricular?
- Elena Mejía Martínez, Ricardo Salgado Aranda, Adolfo Fontenla Cerzuela, María López Gil, Belén Rubio Alonso, Javier Molina de Nicolás, Rafael Salguero Bodes y Fernando Arribas Ynsaurriaga del Hospital Universitario 12 de Octubre, Madrid.
- 6000-50. Inhibidor tisular plasmático de metaloproteinasas de matriz-1 (TIMP-1). Un poderoso predictor de mortalidad a largo plazo en pacientes tratados con terapia de resincronización cardiaca
- M. Emilce Trucco1, José M. Tolosana Viu1, Montserrat Batlle Perales2, Marta Sitges Carreño3, Eduard Guasch Casany1, Antonio Berruezo Sánchez1, Josep Brugada Terradellas1 y Josep Lluís Mont Girbau1 de la 1Sección de Arritmias, Servicio de Cardiología, Hospital Clínic, Universitat de Barcelona, 2IDIBAPS (Institut d'Investigacions Biomèdiques August Pi i Sunyer), Barcelona y 3Laboratorio de Ecocardiografía, Servicio de Cardiología, Hospital Clínic, Universitat de Barcelona.
- 6000-51. Resultados a largo plazo de la ablación de TV en pacientes con cardiopatía estructural y fracción de eyección ¿ 35%. ¿Podría la ablación ser una alternativa al implante de DAI?
- Laura Cipolletta, Juan Fernández-Armenta, Diego Penela, Reinder Evertz, David Andreu, Lluís Mont, Josep Brugada y Antonio Berruezo de la Sección de Arritmias, Servicio de Cardiología, ICT, Hospital Clínic, Universitat de Barcelona.
- 6000-52. Caracterización de las lesiones y gaps tras crioablación de fibrilación auricular mediante resonancia magnética
- Pilar Cabanas Grandío, Esther Guiu, Felipe Bisbal, Antonio Berruezo, Susana Prat-González, Bárbara Vidal, Teresa María de Caralt y Lluís Mont del Hospital Clínic, Barcelona.
- 6000-53. Mortalidad cardiovascular a largo plazo en pacientes isquémicos portadores de DAI por prevención secundaria: seguimiento a 10 años
- Carmen Medina Palomo, Fernando Cabrera Bueno, Alberto Barrera Cordero, Julia Fernández Pastor, José Luis Peña Hernández, Amalio Ruiz Salas, Francisco Javier Alzueta Rodríguez y Eduardo de Teresa Galván del Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6000-54. Modificaciones producidas por la ranolazina en la complejidad de la activación de la fibrilación ventricular bajo los efectos del estiramiento agudo miocárdico
- Laia Brines Ferrando1, Irene del Canto Serrano1, Luis Such-Miquel2, Germán Parra Giraldo1, Carlos Soler López1, Jaume Barber Llinares3, Luis Such Belenguer1 y Francisco Javier Chorro Gascó1 de la 1Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, 2Departament de Fisioteràpia, Universitat de València, Valencia y 3Universidad de Valencia.
- 6000-55. Ablación de flutter en ritmo sinusal. ¿Imprescindible demostrar el mecanismo?
- Susana González-Enríquez, Victor Expósito, Felipe Rodríguez-Entem, Blanca Arnáez, Jenny Gómez-Delgado y Juan José Olalla del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 6000-56. La ablación circunferencial de venas pulmonares facilita la cardioversión eléctrica en pacientes con fibrilación auricular inicialmente no desfibrilable
- Lucio Yuri Vásquez Barahona, Jefferson Salas Castro, Jesús Almendral Garrote, Eduardo Castellanos Martínez y Rafael Peinado Peinado del Hospital Universitario de Madrid Montepríncipe, Madrid.
- 6000-57. Técnica simplificada de bloqueo bidireccional de las venas pulmonares en el tratamiento mediante ablación con radiofrecuencia de la fibrilación auricular paroxística
- Íñigo Sainz-Godoy, Andrés Bodegas Cañas, Teresa Carrascal, José Ignacio Arana Aramburu y Pedro Mª Montes Orbe del Hospital de Cruces, Barakaldo (Vizcaya).
- 6000-58. Medida de la organización en registros de superficie de fibrilación auricular mediante exponentes generalizados de Hurst
- Matilde Julián Seguí1, Fernando Hornero Sos2, Raúl Alcaraz Martínez3 y José Joaquín Rieta Ibáñez1 del 1Biomedical Synergy, Departamento de Ingeniería Electrónica, Universidad Politécnica de Valencia, 2Servicio de Cirugía Cardiaca, Consorcio Hospital General Universitario, Valencia y 3Grupo de Innovación en Bioingeniería, Universidad de Castilla-La Mancha, Cuenca.
- 6000-59. Indicadores electrocardiográficos preoperatorios del ritmo tras el periodo de enmascaramiento en cirugía Cox-Maze de fibrilación auricular concomitante
- Antonio Hernández Alonso1, Raúl Alcaraz Martínez2, Fernando Hornero Sos3 y José Joaquín Rieta Ibáñez1 del 1Biomedical Synergy, Departamento de Ingeniería Electrónica 7F, Universidad Politécnica de Valencia, 2Grupo de Innovación en Bioingeniería, Universidad de Castilla-La Mancha, Cuenca y 3Consorcio Hospital General Universitario, Valencia.
- 6000-60. Evolución a largo plazo de la ablación del flutter auricular ístmico: diferencias según el tipo de cardiopatía
- Paolo Domenico Dallaglio, Ignasi Anguera, Andrea di Marco, Elaine Núñez, Remedios Sánchez, Raquel Benedicto, Xavier Sabaté y Ángel Cequier del Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona).
- 6000-61. Alta prevalencia de origen epicárdico en las arritmias ventriculares de eje inferior
- Lázaro Hernández Jiménez, Javier Moreno Planas, Ana Cecilia Gonzales Luna, Yolanda Abreu Hernández, Laila González Melchor, Victoria Cañadas Godoy, Nicasio Pérez Castellano y Julián Pérez-Villacastín del Hospital Clínico San Carlos, Madrid.
- 6000-62. Bloqueo auriculoventricular completo en jóvenes: Características basales, diagnóstico, etiología, tratamiento y pronóstico
- José Rozado Castaño, Manuel Barreiro Pérez, Alfredo Renilla González, Elena Díaz Peláez, Santiago Colunga Blanco, Ana Fidalgo Argüelles, Fernando López Iglesias y Ana García Campos del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6000-63. Derrame pericárdico severo secundario a ablación percutánea de fibrilación auricular: ¿Es necesaria la realización de una ecocardiografía de control tras el procedimiento?
- Hugo Arguedas Jiménez, Manuel García de Yébenes Castro, Naiara Calvo Galiano, Alberto Esteban Fernández, Leire Moreno Galdós, Nahikari Salterain González, Juan Pablo Canepa Leite e Ignacio García Bolao de la Clínica Universidad de Navarra, Pamplona (Navarra).
- 6000-64. Seguridad del uso de dabigatrán para la realización de cardioversiones eléctricas (CVE)
- Rafael Bravo Marqués, Pedro Antonio Chinchurreta Capote, Carmen Corona Barrio, Alejandro Isidoro Pérez Cabeza, Juan Ramón Siles Rubio, Francisco J. Torres Calvo, Leticia Fernández López y Francisco Ruiz Mateas del Servicio de Cardiología, Hospital Costa del Sol, Marbella (Málaga).
- 6000-65. Caracterización de las lesiones de crioablación vs radiofrecuencia mediante resonancia magnética en pacientes sometidos a ablación de fibrilación auricular
- Pilar Cabanas Grandío, Esther Guiu, Felipe Bisbal, Antonio Berruezo, Susana Prat-González, Bárbara Vidal, Teresa María de Caralt y Lluís Mont del Hospital Clínic, Barcelona.
- 6000-66. Punción transeptal convencional facilitada con aplicación de radiofrecuencia
- Jorge Figueroa1, José Luis Merino1, Alejandro Estrada1, Sergio Castrejón-Castrejón1, David Doiny1, Maurice Batlle Pérez2, Marta Ortega1 y José Luis López-Sendón1 de la 1Unidad de Arritmias y Electrofisiología Robotizada, Hospital La Paz, Madrid y 2Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid).
- 6000-67. Caracterización auricular por cardio-RM. Experiencia inicial en paciente con fibrilación auricular paroxística vs persistente y relación con resultados de aislamiento de venas pulmonares
- Ana Andrés Lahuerta1, Pau Alonso Fernández1, Joaquín Osca Asensi1, Begoña Igual Muñoz2, Óscar Cano Pérez1, Mª José Sancho Tello de Carranza1, José Olagüe de Ros1 y Antonio Salvador Sanz1 del 1Hospital Politécnico y Universitario La Fe, Valencia y 2ERESA, Valencia.
- 6000-68. Resultados iniciales de la ablación de fibrilación auricular mediante un nuevo sistema de navegación remota
- Jorge Figueroa1, José Luis Merino1, Alejandro Estrada1, Sergio Castrejón-Castrejón1, David Filgueiras-Rama1, Ignacio Plaza Pérez2, Marta Ortega1 y José Luis López-Sendón1 de la 1Unidad de Arritmias y Electrofisiología Robotizada, Hospital La Paz, Madrid y 2Hospital Infanta Sofía.
- 6000-69. Nivel sérico del péptido C terminal del procolágeno I y resultados de la ablación con catéter de la fibrilación auricular en pacientes con disfunción sistólica ventricular izquierda
- María Loreto Bravo Calero1, Tomás Datino1, Ángel Arenal1, Javier Díez2, Felipe Atienza1, Pablo Ávila1, Esteban González-Torrecilla1 y Francisco Fernández-Avilés1 del 1Hospital General Universitario Gregorio Marañón, Madrid y 2CIMA-Universidad de Navarra, Pamplona (Navarra).
- 6000-70. Encircling endo y epicárdico como tratamiento de primera línea en pacientes con miocardiopatía isquémica y tormenta arrítmica: retorno a los clásicos
- Víctor Expósito García, Felipe Rodríguez-Entem, Susana González Enríquez, Blanca Arnáez, Jenny M. Gómez-Delgado y Juan J. Olalla del Hospital Universitario Marqués de Valdecilla, Santander (Cantabria).
- 6000-71. La reablación de venas pulmonares genera buenos resultados clínicos con bajas complicaciones en pacientes seleccionados
- Yolanda Abreu Hernández, Javier Moreno Planas, Lázaro Hernández Jiménez, Ana Cecilia Gonzales Luna, Laila González Melchor, Victoria Cañadas Godoy, Nicasio Pérez Castellano y Julián Pérez Villacastín del Hospital Clínico San Carlos, Madrid.
- 6000-72. Evaluación del bloqueo horario del istmo cavotricuspídeo basado en tiempos de conducción durante encarrilamiento del flutter común: ¿Podemos prescindir de la secuencia del catéter multipolar?
- Eduardo Castellanos Martínez1, Jesús Almendral Garrote1, Rafael Peinado Peinado2, Jefferson Salas Castro1 y Mercedes Ortiz Patón1 del 1Hospital Universitario de Madrid Montepríncipe, Madrid y 2Hospital Universitario La Paz, Madrid.
- 6000-73. Incidencia de reconexión de las venas pulmonares en pacientes sometidos a un segundo procedimiento de ablación de fibrilación auricular
- Santiago Magnani Raganato, Concepción Alonso Martín, Marcos Sobre, Francisco Javier Méndez Zurita, Sandra Cabrera Gómez, Enrique Rodríguez Font, José Mª Guerra Ramos y Xavier Viñolas Prat del Hospital de la Santa Creu i Sant Pau, Barcelona.
- 6000-74. Recurrencias a largo plazo tras la ablación de flutter en los pacientes con cardiopatía congénita: resultados de la ablación y predictores de recurrencia
- Ivo Roca Luque, Nuria Rivas Gándara, Antònia Pijuan-Domènech, Jordi Pérez-Rodon, Laura Dos-Subirà, Jaume Casaldàliga-Ferrer, David García-Dorado y Ángel Moya del Hospital Universitario Vall d'Hebron, Barcelona.
- 6000-75. Identificación no invasiva de patrones fibrilatorios mediante registro electrocardiográfico de superficie
- Miguel Rodrigo Bort1, María S. Guillem1, Andreu M. Climent2, Alejandro Liberos Mascarell1, Jorge Pedrón Torrecilla1, José Millet Roig1, Omer Berenfeld3 y Felipe Atienza2 del 1Itaca, Universidad Politécnica de Valencia, 2Hospital General Universitario Gregorio Marañón, Madrid y 3University of Michigan, Ann Arbor (Michigan).
- 6000-76. Sustrato arritmogénico y características demográficas: Experiencia en una unidad de alto volumen
- Víctor Bazán Gelizo, Miguel Jauregui-Abularach, Ermengol Vallés, Begoña Benito, Jordi Bruguera-Cortada y Julio Martí-Almor del Hospital del Mar, Barcelona.
- 6000-77. Incidencia de fibrilación auricular en el seguimiento de pacientes sometidos a ablación del istmo cavotricuspídeo
- Daniela Bustos Pérez, Cesar Solórzano Guillén, Lucia Vera Pernasetti, Santiago G. Solana Martínez, Amaia García de la Peña Urtasun, Carlos Morr Verenzuela, Mª Nuria Basterra Sola y Javier Abad Vicente del Complejo Hospitalario de Navarra A, Pamplona (Navarra).
- 6000-78. Identificación automática de la zona de fusión del QRS durante la maniobra de sobreestimulación ventricular en el diagnóstico diferencial de taquicardia supraventricular
- Jesús Castillo Castillo, Pablo Peñafiel Verdú, Juan Martínez Sánchez, Mariela Salar Alcaraz, Juan José Sánchez Muñoz, José Ginés Villanueva Sánchez, Carmen Muñoz Esparza y Arcadio García Alberola del Hospital Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6000-79. Reconexión aguda de las venas pulmonares tras su aislamiento mediante catéter y radiofrecuencia. Impacto del uso de vaina deflectable
- Javier Fosch Mur1, Eduardo Castellanos1, Mercedes Ortiz1, Rafael Peinado2, Jefferson Salas1 y Jesús Almendral1 de la 1Unidad de Arritmias, Hospital Universitario de Madrid Montepríncipe, Madrid y 2Servicio de Cardiología, Hospital Universitario La Paz, Madrid.
- 6000-81. Caracterización de áreas de muy bajo voltaje/cicatriz auriculares en pacientes con flutter izquierdo mediante mapas de alta densidad de puntos
- Sergio Castrejón Castrejón1, José Luis Merino Lloréns1, Alejandro Estrada Mucci1, Jorge Figueroa1, Marta Ortega Molina1, David Filgueiras-Rama1, Javier Fuertes Beneitez2 y José Luis López Sendón2 de la 1Unidad de Arritmias y Electrofisiología Robotizada, 2Hospital La Paz, Madrid y 3Servicio de Cardiología, Hospital La Paz, Madrid.
- 6000-82. Navegación remota con sistema robótico electromecánico: ¿tiene algún papel en la ablación de vías accesorias?
- Ángel Moya Mitjans, David Doiny, Nuria Rivas Gándara, Jordi Pérez Rodón, Iván Roca Luque, Jaume Francisco Pascual, Miriam García Bermúdez y David García-Dorado del Hospital Universitario Vall d'Hebron, Barcelona.
- 6000-83. Gestión de la anticoagulación oral en pacientes con fibrilación auricular en España: diferencias por comunidades autónomas
- Ángel Castellanos Rodríguez1, José Carlos del Castillo Rodríguez2, Juan Carlos Obaya Rebollar3, Natividad Puche3, Enrique Martín Riobóo2, Tomas Ureña Fernández2 y José María Lobos Bejarano1 del 1Centro de Salud Ciudad de los Periodistas, Madrid, 2Hospital San Juan de Dios, Santa Cruz de Tenerife y 3Centro de Salud La Chopera, Madrid.
- 6000-84. Tratamiento antitrombótico de la fibrilación auricular: escaso impacto de las nuevas guías en la práctica clínica
- Elena Puerto García Martín, Alfonso Jurado Román, Belén Díaz Antón, Eloy Gómez Mariscal, Ana Miguel Gutiérrez, Belén Rubio Alonso, Roberto Martín Asenjo y Juan José Parra Fuertes del Hospital Universitario 12 de Octubre, Madrid.
- 6000-85. Incidencia y gravedad de estenosis de venas pulmonares tras crioablación aislada y tras aislamiento mixto con criobalón y radiofrecuencia
- Carmen Muñoz-Esparza, Mariela Salar Alcaraz, Pablo Peñafiel-Verdú, Juan Martínez Sánchez, Juan José Sánchez Muñoz, Jesús Castillo Castillo, Mariano Valdés Chávarri y Arcadi García Alberola del Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6000-86. Navegación remota mediante electroimanes para la cartografía y ablación de flutter auricular izquierdo
- Alejandro Estrada1, José Luis Merino-Llorens1, Sergio Castrejón1, Jorge Figueroa1, David Filgueiras-Rama1, Ignacio Plaza2, Javier de Juan2 y José Luis López-Sendón3 de la 1Unidad de Arritmias y Electrofisiología Robotizada, Hospital La Paz, Madrid, 2Hospital Infanta Sofía, Madrid y 3Servicio de Cardiología, Hospital La Paz, Madrid.
- 6000-87. Influencia de la curva de aprendizaje de la crioablación con balón de venas pulmonares en el desarrollo de parálisis frénica
- Mariela Salar Alcaraz1, Pablo Peñafiel-Verdú1, Jesús Castillo Castillo1, Carmen Muñoz-Esparza1, Juan Martínez Sánchez1, Alicia Mateo Martínez2, Juan José Sánchez Muñoz1 y Arcadi García Alberola1 de la 1Unidad de Electrofisiología, Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia) y 2Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6000-88. Cambios en los síntomas y la calidad de vida de pacientes con fibrilación auricular tras el aislamiento de venas pulmonares
- Nicasio Pérez Castellano, Javier Moreno Planas, Asunción Conde López-Gómez, Victoria Cañadas Godoy, Luis Borrego Bernabé, Ana González, Carlos Macaya Miguel y Julián Pérez Villacastín del Hospital Clínico San Carlos, Madrid.
- 6000-89. Aislamiento de venas pulmonares con un nuevo sistema de navegación remota magnética guiada de forma automática o por el operador
- Alejandro Estrada1, José Luis Merino-Llorens1, Jorge Figueroa1, Sergio Castrejón1, David Filgueiras-Rama1, Marta Ortega1, David Doiny1 y José Luis López-Sendón2 de la 1Unidad de Arritmias y Electrofisiología Robotizada y 2Servicio de Cardiología, Hospital La Paz, Madrid.
- 6000-90. Utilidad del ecocardiograma intracardiaco en la ablación del istmo cavotricuspídeo en los procedimientos con abordaje concomitante izquierdo
- David Filgueiras Rama, Ángel Iniesta, Sergio Castrejón-Castrejón, Alejandro Estrada, Jorge Figueroa, Marta Ortega-Molina, José Luis Merino-Llorens y José Luis López Sendón del Hospital Universitario La Paz, Madrid.
- 6000-91. Estudio de la curva de aprendizaje con catéteres "single-shot" en la ablación de fibrilación auricular en un centro con experiencia en ablación punto a punto
- Belén Díaz Antón, Belén Rubio Alonso, Adolfo Fontenla Cerezuela, Ricardo Salgado Aranda, Elena Mejía Martínez, María López Gil, Rafael Salguero Bodes y Fernando Arribas Ynsaurriaga del Hospital Universitario 12 de Octubre, Madrid.
- 6000-92. Seguimiento a largo plazo con monitorización continua del ritmo de pacientes sometidos a aislamiento de venas pulmonares
- Nicasio Pérez Castellano, Javier Moreno Planas, Victoria Cañadas Godoy, María Jesús García Torrent, Lázaro Hernández, Yolanda Abreu Hernández, Carlos Macaya Miguel y Julián Pérez Villacastín del Hospital Clínico San Carlos, Madrid.
- 6000-93. Valor mecanístico y predictivo de la frecuencia dominante de superficie en la cardioversión de la fibrilación auricular paroxística rápida por vernakalant
- Conrado J. Calvo Saiz1, David Filgueiras-Rama2, Sergio Castrejòn-Castrejòn2, Beatriz Dionisio Parra1, José Millet Roig1, Francisco Castells1, José Luis Merino Lloréns2 y José Luis López Sendón2 del 1Instituto ITACA, Universitat Politècnica de València y 2Hospital La Paz, Madrid.
Más comunicaciones de los autores
- Alguersuari Cabiscol, Joan
-
Bardají Ruiz, Alfredo
- 6015-481 - Perfil clínico de la miocarditis que precisa ingreso hospitalario
- 6002-158 - Comparación entre ecuaciones para la valoración de la función renal y predicción de mortalidad hospitalaria en pacientes ingresados por síndrome coronario agudo
- 6002-174 - Comparación entre ecuaciones para el cálculo del filtrado glomerular en la capacidad de predecir la mortalidad en el seguimiento del síndrome coronario agudo
- 6018-596 - Mortalidad asociada al síncope en pacientes con insuficiencia cardiaca y relación con la presencia de función sistólica deprimida o preservada
- 6021-650 - Implicación pronóstica de la ausencia de dolor torácico en pacientes atendidos en urgencias con troponina elevada
- 6000-44 - Valor predictivo del ECG en el diagnóstico diferencial entre la pericarditis aguda y la isquemia transmural basado en la duración del QRS y del QT en las derivaciones con elevación del segmento ST
- 6014-472 - Seguimiento a medio plazo de los pacientes rechazados inicialmente para cirugía cardiaca
- 6002-160 - Efecto de la función renal sobre la mortalidad hospitalaria en pacientes diabéticos ingresados por síndrome coronario agudo
- 4035-5 - Implicación pronóstica de una troponina por encima del valor límite de referencia en pacientes dados de alta de un servicio de urgencias
- 4018-3 - Mortalidad hospitalaria y a los 6 meses de los pacientes ingresados por sospecha de síndrome coronario agudo en España en 2012: resultados principales del estudio DIOCLES
- 4018-2 - Características diferenciales e implicaciones pronósticas del bloqueo de rama izquierda en el infarto agudo de miocardio
- 4014-4 - Mortalidad hospitalaria y al año de los pacientes obesos ingresados por síndrome coronario agudo
-
Cinca Cuscullola, Juan
- 6000-44 - Valor predictivo del ECG en el diagnóstico diferencial entre la pericarditis aguda y la isquemia transmural basado en la duración del QRS y del QT en las derivaciones con elevación del segmento ST
- 4043-10 - El envejecimiento se asocia a una pérdida progresiva de la corriente de calcio y del contenido de calcio del retículo sarcoplasmático en miocitos auriculares humanos
- 6018-596 - Mortalidad asociada al síncope en pacientes con insuficiencia cardiaca y relación con la presencia de función sistólica deprimida o preservada
- 4001-2 - Valor pronóstico de la frecuencia cardiaca en la población REDINSCOR: relación con eventos adversos y uso de bloqueadores beta
- 4030-2 - Evolución y pronóstico del patrón de repolarización precoz en atletas de alta competición durante un seguimiento de 24 años
- 6011-408 - Incidencia y factores predictivos de infarto de miocardio auricular durante la angioplastia coronaria electiva
- 4022-2 - La fibrilación auricular posoperatoria se asocia con el incremento en el contenido de calcio del retículo sarcoplásmico en miocitos auriculares humanos
- 4022-1 - Presentación
- 6016-514 - Sustitución valvular tricuspídea: factores de riesgo asociados a mortalidad a largo plazo
-
Faiges Borràs, Marta
- 4043-4 - Valoración de la afectación valvular significativa en una población hiperprolactinémica en tratamiento con cabergolina. ¿Es necesario realizar ecocardiogramas frecuentes durante el seguimiento?
- 6000-44 - Valor predictivo del ECG en el diagnóstico diferencial entre la pericarditis aguda y la isquemia transmural basado en la duración del QRS y del QT en las derivaciones con elevación del segmento ST
- Ferrero Gregori, Andreu
-
Rosselló Lozano, Xavier
- 6016-514 - Sustitución valvular tricuspídea: factores de riesgo asociados a mortalidad a largo plazo
- 6000-44 - Valor predictivo del ECG en el diagnóstico diferencial entre la pericarditis aguda y la isquemia transmural basado en la duración del QRS y del QT en las derivaciones con elevación del segmento ST
- 4020-5 - Evaluación del dolor torácico mediante la determinación de troponina T ultrasensible y coronariografía no invasiva
- Sutil Vega, Mario
- Wiegerinck, Rob F.
