SEC 2020 - El e-Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
6084. Muerte súbita: epidemiología, estratificación de riesgo y prevención
6084-634. ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
Complejo Hospitalario Navarra, Pamplona (Navarra).
Introducción y objetivos: La indicación actual para la implantación de desfibrilador automático implantable (DAI) en miocardiopatía dilatada no isquémica (MCDNI), se basa fundamentalmente en la fracción de eyección del ventrículo izquierdo (FEVI) y clase funcional. Estos criterios no identifican correctamente a una proporción de pacientes que presentarán muerte súbita cardiaca (MS) en la evolución. Se analiza el impacto de la presencia de realce tardío de gadolinio (RTG) en resonancia magnética (RM) como factor predictivo de eventos arrítmicos en pacientes con FEVI > 35% en los que, según las guías clínicas actualmente vigentes, no estaría indicada la implantación de DAI en prevención primaria.
Métodos: Análisis comparativo de la evolución (eventos arrítmicos y mortalidad) en función de la presencia o ausencia de RTG de pacientes con MCDNI y disfunción ventricular izquierda (DVI) leve-moderada (FEVI 36-46%) en nuestro centro de enero de 2013 a diciembre de 2018. Se han excluido pacientes con MCD secundarias a otras causas (evolución de otras miocardiopatías, quimiotoxicidad, taquimiocardiopatía, valvulopatía significativa y cardiopatía isquémica).
Resultados: De los 247 sujetos diagnosticados de MCDNI mediante RM, 85 tienen DVI leve-moderada. El 25,88% presentan RTG, siendo el patrón más frecuente el intramiocárdico septal (59,3%). Se observa una mayor proporción de varones y fibrilación auricular y menos dislipemia en el grupo de MCDNI con RTG, sin observar diferencias estadísticamente significativas en ninguna de las características basales ni en el tratamiento administrado. En el seguimiento (tiempo medio 1.395 ± 735 días en el grupo sin RTG y 1215 ± 561 con RTG, p = 0,24), el 27,27% de los pacientes con RTG presentaron el evento primario (arritmia sostenida o exitus de causa cardiaca) frente al 6,35% de los pacientes que no presentaban RTG. En el análisis multivariante (ajustado por FEVI inicial, FEVD inicial, edad, NYHA) la presencia de RTG se asocia con mayor riesgo de presentar eventos arrítmicos y exitus de causa cardiaca (OR 7,33, IC95% 1,50-35,79) y de presentarlos de forma más precoz (regresión de Cox 15,83, IC95% 1,83-136,95).
|
Características basales, tratamiento y evolución en función de la presencia o ausencia de RTG |
|||
|
MCDNI sin RTG (n = 63) |
MCDNI con RTG (n = 22) |
p |
|
|
Edad (años, media ± desviación estándar) |
62,08 ± 12,899 |
62,77 ± 10,650 |
0,821 |
|
Sexo masculino (%) |
45 (71,4%) |
20 (90,9%) |
0,064 |
|
Hipertensión (%) |
35 (55,6%) |
10 (45,5%) |
0,414 |
|
Dislipemia (%) |
35 (55,6%) |
7 (31,8%) |
0,05 |
|
Diabetes (%) |
12 (19,0%) |
5 (22,7%) |
0,463 |
|
Tabaquismo (%) |
35 (56,5%) |
13 (61,9%) |
0,662 |
|
Fibrilación auricular (%) |
19 (30,2%) |
11 (50,0%) |
0,094 |
|
Enfermedad renal crónica (%) |
8 (12,7%) |
5 (22,7%) |
0,307 |
|
Clase funcional (NYHA) |
0,832 |
||
|
NYHA I |
15 (27,3%) |
7 (33,3%) |
|
|
NYHA II |
36 (65,5%) |
13 (61,9%) |
|
|
NYHA III |
4 (7,3%) |
1 (4,8%) |
|
|
FEVI inicial |
41,60 ± 3,019 |
39,95 ± 3,244 |
0,33 |
|
(%, media ± desviación estándar) |
|||
|
FEVD inicial |
52,10 ± 6,362 |
53,05 ± 4,705 |
0,523 |
|
(%, media ± desviación estándar) |
|||
|
Tratamiento |
|||
|
BB (%) |
55 (87,3%) |
20 (90,9%) |
0,493 |
|
IECA/ARAII (%) |
50 (79,4%) |
15 (68,2%) |
0,287 |
|
ARM (%) |
30 (47,6%) |
12 (54,5%) |
0,576 |
|
Sac/valsartán (%) |
7 (11,1%) |
6 (27,3%) |
0,089 |
|
Amiodarona (%) |
0 (0%) |
2 (9,1%) |
0,065 |
|
Dispositivos: |
0,349 |
||
|
No portador (%) |
53 (84,1%) |
19 (86,4%) |
|
|
MCP (%) |
4 (6,3%) |
1 (4,5%) |
|
|
DAI-VR o DR (%) |
4 (6,3%) |
0 (0%) |
|
|
TRC-P (%) |
2 (3,2%) |
1 (4,5%) |
|
|
TRC-D (%) |
0 (0%) |
1 (4,5%) |
|
|
FEVI en la evolución (%, media ± desviación estándar) |
42,29 ± 7,884 |
40,62 ± 10,476 |
0,097 |
|
FEVD en la evolución (%, media ± desviación estándar) |
56,18 ± 5,045 |
48,15 ± 15,35 |
0,087 |
|
Muerte súbita o arritmias sostenidas en no portadores de DAI (%) |
3 (4,8%) |
5 (22,7%) |
0,025 |
|
Arritmias sostenidas en portadores de DAI (%) |
1 (1,6%) |
1 (4,5%) |
0,453 |
|
Terapias en portadores de DAI (%) |
1 (1,6%) |
1 (4,5%) |
0,453 |
|
Mortalidad (%) |
|||
|
Global |
6 (9,5%) |
5 (22,7%) |
0,143 |
|
Cardíaca |
1 (1,6%) |
4 (18,2%) |
0,015 |
|
DAI, desfibrilador automático implantable; MCDNI, miocardiopatía dilatada no isquémica; MCP, marcapasos; RTG, realce tardío de gadolinio; TRC-D, desfibrilador con terapia de resincronización; TRC-P, marcapasos con terapia de resincronización. |
|||
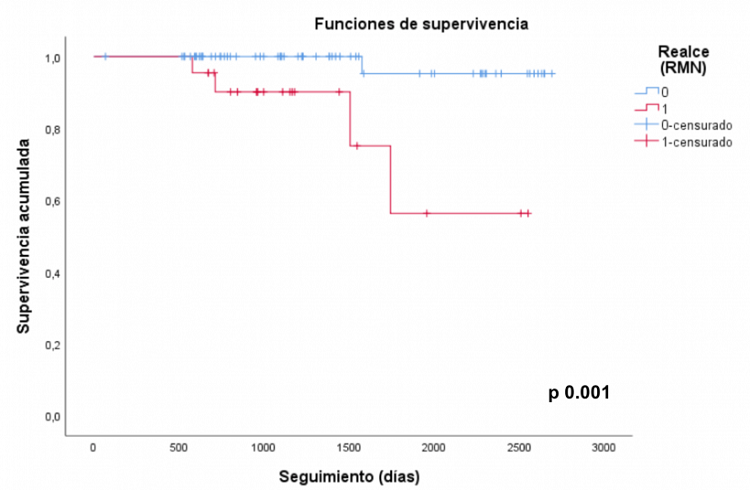
Supervivencia mediante curvas de Kaplan-Meier.
Conclusiones: En pacientes con MCDNI que actualmente no tienen indicación de DAI en prevención primaria en base a su FEVI (36-46%), el RTG parece ser un importante factor predictivo de eventos arrítmicos y puede ser de utilidad en la selección de pacientes con mayor riesgo de MS.
Comunicaciones disponibles de "Muerte súbita: epidemiología, estratificación de riesgo y prevención"
- 6084-633. IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- Zaira Gómez Álvarez, Carlos Ferrera Durán, Victoria Cañadas Godoy, Ana Viana Tejedor, Juan José González Ferrer, Francisco Noriega, Teresa Romero Delgado, Ricardo Salgado Aranda, Juan Carlos Gómez Polo, Asunción Conde López-Gómez, David Filgueiras Rama, Antonio Fernández Ortiz, Julián Pérez Villacastín y Nicasio Pérez Castellano
Hospital Clínico San Carlos, Madrid.
- 6084-634. ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- Nerea Mora Ayestarán, Ignacio Roy Añon, Virginia Álvarez Asiain, Mercedes Ciriza Esandi, Mayte Basurte Elorz, Gemma Lacuey Lecumberri, Marina Segur García, Marina Oliver Ledesma, Betel Olaizola Balboa y Nuria Basterra Sola
Complejo Hospitalario Navarra, Pamplona (Navarra).
Más comunicaciones de los autores
-
Álvarez Asiain, Virginia
- 6015-163 - IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA EN PACIENTES CON DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE: CARACTERÍSTICAS, RESULTADOS Y EVOLUCIÓN EN NUESTRO CENTRO
- 6015-164 - DISTRIBUCIÓN Y PREDICTORES DEL LEAK PARAVALVULAR SIGNIFICATIVO EN EL IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA: SCORE DE CALCIO VALVULAR, EL ASESINO SILENCIOSO
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6055-429 - ESTUDIO DE LA VALVULOPATÍA MITRAL PRIMARIA: CARACTERIZACIÓN MOLECULAR Y COMPARATIVA DE LOS DISTINTOS SUBTIPOS ETIOLÓGICOS
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
-
Basterra Sola, Nuria
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 4011-3 - INFLUENCIA DE LA CLASE FUNCIONAL NYHA EN EL PRONÓSTICO A LARGO PLAZO DE PORTADORES DE DAI EN PREVENCIÓN PRIMARIA DE MUERTE SÚBITA
-
Basurte Elorz, Mayte
- 4007-6 - FENOTIPO Y PRONÓSTICO DE LA MIOCARDIOPATÍA DILATADA EN PACIENTES PORTADORES DE MUTACIONES EN DISTROFINA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
-
Ciriza Esandi, Mercedes
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
-
Lacuey Lecumberri, Gemma
- 5001-8 - EFECTO DE UN PROGRAMA DE EJERCICIO EN PACIENTES SEDENTARIOS CON SOBREPESO SOBRE EL ESTADO METABÓLICO Y LA CALIDAD DE VIDA, APLICADO A NIVEL COMUNITARIO
- 6009-109 - DIFERENCIAS DE GÉNERO EN LA APLICACIÓN DE UN PROGRAMA DE EJERCICIO FÍSICO EN PREVENCIÓN CARDIOVASCULAR PRIMARIA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
-
Mora Ayestarán, Nerea
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
-
Olaizola Balboa, Betel
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
-
Oliver Ledesma, Marina
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
-
Roy Añon, Ignacio
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
-
Segur García, Marina
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 6015-164 - DISTRIBUCIÓN Y PREDICTORES DEL LEAK PARAVALVULAR SIGNIFICATIVO EN EL IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA: SCORE DE CALCIO VALVULAR, EL ASESINO SILENCIOSO
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
- 6015-163 - IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA EN PACIENTES CON DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE: CARACTERÍSTICAS, RESULTADOS Y EVOLUCIÓN EN NUESTRO CENTRO
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
