SEC 2018 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
4007. Síndrome coronario agudo: tratamiento médico y pronóstico
4007-3. Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
Introducción y objetivos: Los pacientes con SCA presentan un riesgo de desarrollar ictus isquémico mayor que la población general, aún estando en ritmo sinusal. Recientemente se ha validado una escala de riesgo que permite estratificar a los pacientes en función del incidencia esperada de ictus isquémico posinfarto. Se trata del Stroke Score, que incluye 4 variables clínicas sencillas: edad, HTA, ictus isquémico previo, clase Killip y filtrado glomerular. Con este estudio pretendemos demostrar la utilidad del Stroke Score en una población de pacientes post-SCA procedentes de la vida real.
Métodos: Se han incluido todos los pacientes dados de alta de forma consecutiva (2010-2016) de 2 hospitales universitarios con diagnóstico de SCA, excluyendo aquellos con diagnóstico previo de FA o que estaban a tratamiento anticoagulante. Se realizó un análisis de riesgos competitivos (Fine-Gray), en donde el evento principal era el diagnóstico de ictus isquémico durante el seguimiento y el evento que competía era la mortalidad o el diagnóstico de FA de novo. Se analizaron de forma independiente las diferentes variables del Stroke Score y posteriormente se englobaron dentro del modelo conjunto. Los resultados se expresaron en sHR con su intervalo de confianza al 95%. Se expresaron las curvas de incidencia acumuladas ajustadas por el Stroke Score, así como la relación entre el Stroke Score y riesgo predicho de ictus isquémico mediante modelización por polinomios fraccionados.
Resultados: Se incluyeron 7.069 pacientes con las características previas y con un seguimiento de 2,7 ± 2,1 años. En el seguimiento, 219 pacientes presentaron ictus isquémico (2,7%; 1,0 por 100 personas año, IC95% 0,9-1,2) y 332 FA (4,1%; 1,5 por 100 personas/año, IC95% 1,4-1,7). La media del Stroke Score fue de 2,5 ± 1,9 puntos. Encontramos que por cada punto que aumentaba el Stroke Score, el riesgo de ictus isquémico se incrementaba un 38% (sHR 1,38; IC95% 1,30-1,47; p < 0,001), siendo la capacidad discriminativa buena (estadístico c = 0,68). Así mismo, el Stroke Score también predecía el desarrollo de FA (sHR 1,28, IC95% 1,18-1,40; p < 0,001).
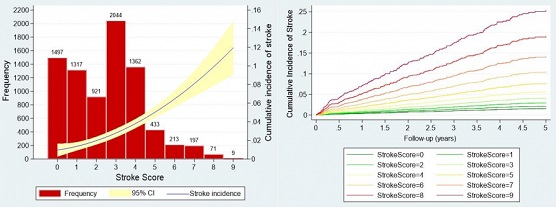
Gráficas Stroke Score.
|
Capacidad predictiva de las distintas variables del Stroke Score |
||||
|
Variable |
Frecuencia |
sHR |
IC95% |
p |
|
Edad |
||||
|
> 75 |
25,6 |
3,69 |
2,03-6,73 |
< 0,001 |
|
60-75 |
37,5 |
1,76 |
1,52-2,03 |
< 0,001 |
|
< 60 |
36,8 |
ref |
ref |
ref |
|
Hipertensión |
4,2% |
1,62 |
1,22-2,15 |
0,001 |
|
Ictus isquémico previo |
9,8% |
1,82 |
1,41-2,37 |
< 0,001 |
|
Clase Killip 3 o 4 |
64,2% |
1,91 |
1,81-2,03 |
< 0,001 |
|
CDK-EPI ≤ 45 ml/min/1,73 m2 |
6,8% |
1,56 |
1,52-1,61 |
< 0,001 |
Conclusiones: El Stroke Score es una herramienta útil para la predicción del riesgo de presentar un ictus isquémico tras un SCA en pacientes sin historia conocida de FA. Así mismo, es también un herramienta útil para predecir el riesgo de desarrollar FA de novo.
Comunicaciones disponibles de "Síndrome coronario agudo: tratamiento médico y pronóstico"
- 4007-1. Moderadores
- Antonio Fernández Ortiz, Madrid, y José Tomás Ortiz Pérez, Barcelona.
- 4007-2. Impacto pronóstico de la diabetes tratada con insulina en pacientes de alto riesgo posinfarto agudo de miocardio
- Xavier Rossello1, João Pedro Ferreira2, John JV McMurray3, David Aguilar1, Marc A. Pfeffer1, Bertram Pitt1, Kenneth Dickstein1, Nicolás Girerd2, Patrick Rossignol2 y Faiez Zannad2, del 1Centro Nacional de Investigaciones Cardiovasculares (CNIC), Madrid, 2Université de Lorraine, INSERM, Centre, d'Investigations Cliniques Plurithématique 1433, Nancy (Francia) y 3BHF Cardiovascular Research Centre, University of Glasgow, Glasgow (Escocia).
- 4007-3. Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- Rafael José Cobas Paz1, Sergio Raposeiras Roubín1, Emad Abu-Assi1, Sergio Manzano Fernández2, Francisco J. Cambronero Sánchez2, Pedro José Flores Blanco2, Berenice Caneiro Queija1, Elena López Rodríguez1, Mariano Valdés Chávarri2 y Andrés Íñiguez Romo1, del 1Hospital Universitario Álvaro Cunqueiro, Vigo (Pontevedra) y 2Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 4007-4. Beneficio en la supervivencia a un año de IECA o ARA-II en síndrome coronario agudo sometido a intervencionismo coronario percutáneo según fracción de eyección del ventrículo izquierdo
- María Cespón Fernández, Sergio Raposeiras Roubín, Emad Abu-Assi, Isabel Muñoz Pousa, Berenice Caneiro Queija, Rafael J. Cobas Paz, Fabrizio D´Ascenzo, Jorge Saucedo, José P. Simao Henriques y Andrés Íñiguez Romo, del Hospital Universitario Álvaro Cunqueiro, Vigo (Pontevedra).
- 4007-5. el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- Isabel Muñoz Pousa, Sergio Raposeiras Roubín, Emad Abu-Assi, María Cespón Fernández, Berenice Caneiro Queija, Rafael J. Cobas Paz, Saleta Fernández Barbeira, Elena López Rodríguez, Francisco Calvo Iglesias y Andrés Íñiguez Romo, del Hospital Universitario Álvaro Cunqueiro, Vigo (Pontevedra).
- 4007-6. Doble antiagregación en el paciente muy anciano con síndrome coronario agudo sin elevación del ST: tratamiento en la vida real. Resultados del registro LONGEVO-SCA
- Fernando de Frutos Seminario1, Albert Ariza Solé1, Francesc Formiga1, Alfredo Bardají2, Ana Viana Tejedor3, Oriol Alegre Canals1, Carmen Guerrero Morales1 y Ángel Cequier1, del 1Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat (Barcelona), 2Hospital Universitario Joan XXIII, Tarragona y 3Hospital Clínico San Carlos, Madrid.
- 4007-7. La valoración geriátrica como herramienta predictiva del riesgo hemorrágico en pacientes octogenarios con síndrome coronario agudo
- Carmen Guerrero Morales, Albert Ariza Solé, Francesc Formiga Pérez, Jaime Aboal Viñas, Emad Abu-Assi, Francisco Marín López, Héctor Bueno Zamora, Oriol Alegre Canals, Ramón López Palop, María Teresa Vidán Astiz, Manuel Martínez-Sellés D'Oliveira Soares, Pablo Díez Villanueva, Pau Vilardell Rigau, Alejandro Sionis Screen, Miguel Vives Borrás, Juan Sanchis Forés, Jordi Bañeras Rius, Agnés Rafecas Ventosa, Cinta Llibre Pallarés, Javier López, Violeta González Salvado y Ángel Cequier Fillat, del Hospital Universitari de Bellvitge-IDIBELL, L’Hospitalet de Llobregat (Barcelona).
Más comunicaciones de los autores
-
Abu-Assi, Emad
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 6009-157 - Riesgo de cáncer en pacientes con insuficiencia cardiaca en función de la fracción de eyección
- 5023-3 - Impacto del potasio sérico en la mortalidad tras un ingreso por insuficiencia cardiaca en función de la fracción de eyección
- 7003-16 - El sexo femenino se asocia a fragilidad y riesgo de reingreso en ancianos con síndrome coronario agudo
- 4007-4 - Beneficio en la supervivencia a un año de IECA o ARA-II en síndrome coronario agudo sometido a intervencionismo coronario percutáneo según fracción de eyección del ventrículo izquierdo
- 4007-5 - el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- 7008-5 - ¿Son los IECA o ARA-II útiles para prevenir la aparición de la fibrilación auricular tras un síndrome coronario agudo en la era de la revascularización percutánea?
- 5036-2 - Riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular que reciben doble tratamiento antiplaquetario
- 5030-7 - Riesgo de infarto de miocardio o trombosis del stent en función de la longitud total del stent en pacientes con SCA sometidos a ICP con stents farmacoactivos de segunda generación
- 5036-3 - Incidencia, predictores e impacto en la mortalidad de la hospitalización por sangrado gastrointestinal en pacientes tras un síndrome coronario agudo
- 5010-2 - Carga de eventos isquémicos y hemorrágicos en pacientes tratados con ICP y doble tratamiento antiplaquetario al alta tras un síndrome coronario agudo
- 4026-5 - Impacto de la anemia en los pacientes con síndrome coronario agudo tratados con prasugrel y ticagrelor
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 7007-8 - Balance isquémico-hemorrágico de la doble antiagregación con prasugrel o ticagrelor en pacientes ancianos
- 4026-6 - Diferencias en el balance isquémico-hemorrágico entre pacientes diabéticos y no diabéticos tratados con doble tratamiento antiplaquetario con ticagrelor y prasugrel
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
- 5036-6 - Evaluación de la capacidad predictiva de la escala PRECISE-TAPD para sangrado extrahospitalario en pacientes con síndrome coronario agudo tratados con ticagrelor o prasugrel frente a clopidogrel al alta
- 4007-7 - La valoración geriátrica como herramienta predictiva del riesgo hemorrágico en pacientes octogenarios con síndrome coronario agudo
-
Cambronero Sánchez, Francisco J.
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 5015-7 - Sangrado digestivo en pacientes con síndrome coronario agudo. Incidencia y características clínicas
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
-
Caneiro Queija, Berenice
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 5010-2 - Carga de eventos isquémicos y hemorrágicos en pacientes tratados con ICP y doble tratamiento antiplaquetario al alta tras un síndrome coronario agudo
- 6009-157 - Riesgo de cáncer en pacientes con insuficiencia cardiaca en función de la fracción de eyección
- 5036-6 - Evaluación de la capacidad predictiva de la escala PRECISE-TAPD para sangrado extrahospitalario en pacientes con síndrome coronario agudo tratados con ticagrelor o prasugrel frente a clopidogrel al alta
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
- 4026-6 - Diferencias en el balance isquémico-hemorrágico entre pacientes diabéticos y no diabéticos tratados con doble tratamiento antiplaquetario con ticagrelor y prasugrel
- 7007-8 - Balance isquémico-hemorrágico de la doble antiagregación con prasugrel o ticagrelor en pacientes ancianos
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 4026-5 - Impacto de la anemia en los pacientes con síndrome coronario agudo tratados con prasugrel y ticagrelor
- 5036-3 - Incidencia, predictores e impacto en la mortalidad de la hospitalización por sangrado gastrointestinal en pacientes tras un síndrome coronario agudo
- 5030-7 - Riesgo de infarto de miocardio o trombosis del stent en función de la longitud total del stent en pacientes con SCA sometidos a ICP con stents farmacoactivos de segunda generación
- 5036-2 - Riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular que reciben doble tratamiento antiplaquetario
- 7008-5 - ¿Son los IECA o ARA-II útiles para prevenir la aparición de la fibrilación auricular tras un síndrome coronario agudo en la era de la revascularización percutánea?
- 4007-5 - el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- 4007-4 - Beneficio en la supervivencia a un año de IECA o ARA-II en síndrome coronario agudo sometido a intervencionismo coronario percutáneo según fracción de eyección del ventrículo izquierdo
-
Cobas Paz, Rafael José
- 6009-157 - Riesgo de cáncer en pacientes con insuficiencia cardiaca en función de la fracción de eyección
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 4026-5 - Impacto de la anemia en los pacientes con síndrome coronario agudo tratados con prasugrel y ticagrelor
- 5010-2 - Carga de eventos isquémicos y hemorrágicos en pacientes tratados con ICP y doble tratamiento antiplaquetario al alta tras un síndrome coronario agudo
- 5036-3 - Incidencia, predictores e impacto en la mortalidad de la hospitalización por sangrado gastrointestinal en pacientes tras un síndrome coronario agudo
- 7007-8 - Balance isquémico-hemorrágico de la doble antiagregación con prasugrel o ticagrelor en pacientes ancianos
- 5030-7 - Riesgo de infarto de miocardio o trombosis del stent en función de la longitud total del stent en pacientes con SCA sometidos a ICP con stents farmacoactivos de segunda generación
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 5036-2 - Riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular que reciben doble tratamiento antiplaquetario
- 5036-6 - Evaluación de la capacidad predictiva de la escala PRECISE-TAPD para sangrado extrahospitalario en pacientes con síndrome coronario agudo tratados con ticagrelor o prasugrel frente a clopidogrel al alta
- 7008-5 - ¿Son los IECA o ARA-II útiles para prevenir la aparición de la fibrilación auricular tras un síndrome coronario agudo en la era de la revascularización percutánea?
- 4007-5 - el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 4007-4 - Beneficio en la supervivencia a un año de IECA o ARA-II en síndrome coronario agudo sometido a intervencionismo coronario percutáneo según fracción de eyección del ventrículo izquierdo
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
- 4026-6 - Diferencias en el balance isquémico-hemorrágico entre pacientes diabéticos y no diabéticos tratados con doble tratamiento antiplaquetario con ticagrelor y prasugrel
-
Flores Blanco, Pedro José
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 6015-267 - Incidencia y predictores de mortalidad intrahospitalaria y tras el alta en pacientes con síndrome coronario agudo y fibrilación auricular de novo
- 7004-5 - Implicación pronóstica de la enfermedad valvular en pacientes con fibrilación auricular no valvular que inician anticoagulantes orales directos
- 7004-13 - Influencia del tratamiento antiagregante entre los pacientes que inician anticoagulantes orales directos en nuestro medio
- 6008-113 - Utilidad de la evaluación de los motivos de consulta desde atención primaria a cardiología para planificar estrategias de mejora entre ambos niveles asistenciales
- 5016-8 - Necesidad de ajuste de dosis por variaciones de la función renal durante el primer año de tratamiento con anticoagulantes orales directos en pacientes con fibrilación auricular
- 5009-6 - Impacto de la puesta en marcha de un proyecto de continuidad asistencial entre cardiología y atención primaria sobre el número de derivaciones y el tiempo de espera en las consultas de cardiología
- 5015-8 - Predictores de sangrado digestivo en el seguimiento en pacientes con síndrome coronario agudo
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-7 - Sangrado digestivo en pacientes con síndrome coronario agudo. Incidencia y características clínicas
- 6015-268 - Análisis de la capacidad predictiva de la escala GRACE según el tipo de muerte tras un síndrome coronario agudo
- 6015-261 - Evolución clínica intrahospitalaria en función de la presencia de antecedentes de sangrado mayor en pacientes con síndrome coronario agudo
- 6015-266 - Determinantes clínicos de uso de anticoagulación oral al alta en pacientes con síndrome coronario agudo y fibrilación auricular de novo
- 6015-242 - Estenosis valvular aórtica en pacientes con síndrome coronario agudo: implicaciones en el modo de presentación, tratamiento terapéutico y pronóstica
- 7004-10 - Efectividad, seguridad y dosificación de rivaroxabán en una cohorte de 732 pacientes con fibrilación auricular no valvular
-
Íñiguez Romo, Andrés
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 6033-408 - la escala de HAS-BLED es un pobre predictor de sangrados en pacientes de 80 o más años con contraindicaciones para anticoagulantes a los que se realiza cierre de orejuela izquierda. Registro Ibérico II
- 4007-4 - Beneficio en la supervivencia a un año de IECA o ARA-II en síndrome coronario agudo sometido a intervencionismo coronario percutáneo según fracción de eyección del ventrículo izquierdo
- 4007-5 - el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- 5011-6 - ¿Podemos mejorar el control del LDL y las listas de espera de pacientes en cardiología mejorando la continuidad asistencial con atención primaria? Una comparación de diferentes modelos asistenciales
- 5035-2 - Implante de nueva prótesis aórtica percutánea supra-anular autoexpandible: experiencia preliminar en España
- 5014-2 - Detección automática de fibrilación auricular desde un smartwatch
- 7008-5 - ¿Son los IECA o ARA-II útiles para prevenir la aparición de la fibrilación auricular tras un síndrome coronario agudo en la era de la revascularización percutánea?
- 5036-2 - Riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular que reciben doble tratamiento antiplaquetario
- 5030-7 - Riesgo de infarto de miocardio o trombosis del stent en función de la longitud total del stent en pacientes con SCA sometidos a ICP con stents farmacoactivos de segunda generación
- 5036-3 - Incidencia, predictores e impacto en la mortalidad de la hospitalización por sangrado gastrointestinal en pacientes tras un síndrome coronario agudo
- 5010-2 - Carga de eventos isquémicos y hemorrágicos en pacientes tratados con ICP y doble tratamiento antiplaquetario al alta tras un síndrome coronario agudo
- 5009-2 - Procedimientos médicos seguros minimizando los riesgos en cardiología
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 7007-8 - Balance isquémico-hemorrágico de la doble antiagregación con prasugrel o ticagrelor en pacientes ancianos
- 4026-6 - Diferencias en el balance isquémico-hemorrágico entre pacientes diabéticos y no diabéticos tratados con doble tratamiento antiplaquetario con ticagrelor y prasugrel
- 4018-4 - Reducción de eventos a largo plazo tras el cierre del apéndice auricular izquierdo. Resultados del registro Ibérico II
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
- 5036-6 - Evaluación de la capacidad predictiva de la escala PRECISE-TAPD para sangrado extrahospitalario en pacientes con síndrome coronario agudo tratados con ticagrelor o prasugrel frente a clopidogrel al alta
- 6009-157 - Riesgo de cáncer en pacientes con insuficiencia cardiaca en función de la fracción de eyección
- 5023-3 - Impacto del potasio sérico en la mortalidad tras un ingreso por insuficiencia cardiaca en función de la fracción de eyección
-
López Rodríguez, Elena
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 4007-5 - el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- 5030-7 - Riesgo de infarto de miocardio o trombosis del stent en función de la longitud total del stent en pacientes con SCA sometidos a ICP con stents farmacoactivos de segunda generación
- 6009-157 - Riesgo de cáncer en pacientes con insuficiencia cardiaca en función de la fracción de eyección
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 5010-2 - Carga de eventos isquémicos y hemorrágicos en pacientes tratados con ICP y doble tratamiento antiplaquetario al alta tras un síndrome coronario agudo
-
Manzano Fernández, Sergio
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 6015-267 - Incidencia y predictores de mortalidad intrahospitalaria y tras el alta en pacientes con síndrome coronario agudo y fibrilación auricular de novo
- 7004-13 - Influencia del tratamiento antiagregante entre los pacientes que inician anticoagulantes orales directos en nuestro medio
- 6008-113 - Utilidad de la evaluación de los motivos de consulta desde atención primaria a cardiología para planificar estrategias de mejora entre ambos niveles asistenciales
- 5016-8 - Necesidad de ajuste de dosis por variaciones de la función renal durante el primer año de tratamiento con anticoagulantes orales directos en pacientes con fibrilación auricular
- 5009-6 - Impacto de la puesta en marcha de un proyecto de continuidad asistencial entre cardiología y atención primaria sobre el número de derivaciones y el tiempo de espera en las consultas de cardiología
- 4026-5 - Impacto de la anemia en los pacientes con síndrome coronario agudo tratados con prasugrel y ticagrelor
- 5015-8 - Predictores de sangrado digestivo en el seguimiento en pacientes con síndrome coronario agudo
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-7 - Sangrado digestivo en pacientes con síndrome coronario agudo. Incidencia y características clínicas
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
- 6015-268 - Análisis de la capacidad predictiva de la escala GRACE según el tipo de muerte tras un síndrome coronario agudo
- 6015-261 - Evolución clínica intrahospitalaria en función de la presencia de antecedentes de sangrado mayor en pacientes con síndrome coronario agudo
- 6015-266 - Determinantes clínicos de uso de anticoagulación oral al alta en pacientes con síndrome coronario agudo y fibrilación auricular de novo
- 6015-242 - Estenosis valvular aórtica en pacientes con síndrome coronario agudo: implicaciones en el modo de presentación, tratamiento terapéutico y pronóstica
- 7004-5 - Implicación pronóstica de la enfermedad valvular en pacientes con fibrilación auricular no valvular que inician anticoagulantes orales directos
-
Raposeiras Roubín, Sergio
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 6009-157 - Riesgo de cáncer en pacientes con insuficiencia cardiaca en función de la fracción de eyección
- 4007-4 - Beneficio en la supervivencia a un año de IECA o ARA-II en síndrome coronario agudo sometido a intervencionismo coronario percutáneo según fracción de eyección del ventrículo izquierdo
- 4007-5 - el doble tratamiento antiplaquetario con ticagrelor frente a prasugrel o clopidogrel se asocia a un menor riesgo de cáncer tras el síndrome coronario agudo
- 7008-5 - ¿Son los IECA o ARA-II útiles para prevenir la aparición de la fibrilación auricular tras un síndrome coronario agudo en la era de la revascularización percutánea?
- 5036-2 - Riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular que reciben doble tratamiento antiplaquetario
- 5030-7 - Riesgo de infarto de miocardio o trombosis del stent en función de la longitud total del stent en pacientes con SCA sometidos a ICP con stents farmacoactivos de segunda generación
- 5036-3 - Incidencia, predictores e impacto en la mortalidad de la hospitalización por sangrado gastrointestinal en pacientes tras un síndrome coronario agudo
- 5010-2 - Carga de eventos isquémicos y hemorrágicos en pacientes tratados con ICP y doble tratamiento antiplaquetario al alta tras un síndrome coronario agudo
- 4026-5 - Impacto de la anemia en los pacientes con síndrome coronario agudo tratados con prasugrel y ticagrelor
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 7007-8 - Balance isquémico-hemorrágico de la doble antiagregación con prasugrel o ticagrelor en pacientes ancianos
- 4026-6 - Diferencias en el balance isquémico-hemorrágico entre pacientes diabéticos y no diabéticos tratados con doble tratamiento antiplaquetario con ticagrelor y prasugrel
- 5036-7 - Impacto pronóstico de los nuevos inhibidores del P2Y12 (ticagrelor y prasugrel) frente a clopidogrel en pacientes con síndrome coronario agudo en relación a la función renal
- 5036-6 - Evaluación de la capacidad predictiva de la escala PRECISE-TAPD para sangrado extrahospitalario en pacientes con síndrome coronario agudo tratados con ticagrelor o prasugrel frente a clopidogrel al alta
- 5023-3 - Impacto del potasio sérico en la mortalidad tras un ingreso por insuficiencia cardiaca en función de la fracción de eyección
-
Valdés Chávarri, Mariano
- 4007-3 - Predicción del riesgo de ictus isquémico tras un síndrome coronario agudo en pacientes sin fibrilación auricular
- 4026-5 - Impacto de la anemia en los pacientes con síndrome coronario agudo tratados con prasugrel y ticagrelor
- 6031-398 - Cirugía mínimamente invasiva por minitoracotomía izquierda en el tratamiento de la enfermedad coronaria compleja. Experiencia inicial de un centro
- 7007-6 - Utilidad del punto de corte de 25 puntos del score PRECISE-TAPD en guiar la duración del doble tratamiento antiplaquetario en pacientes con SCA tratados con un stent coronario
- 5015-5 - Influencia del peso extremo (< 60 kg y > 120 kg) en la mortalidad, eventos isquémicos y eventos hemorrágicos de los pacientes con síndrome coronario agudo
- 5015-3 - Balance isquémico-hemorrágico en pacientes no seleccionados tratados con tratamiento antiplaquetario doble con prasugrel o ticagrelor después de un síndrome coronario agudo
