SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
6046. Insuficiencia cardiaca. Miscelánea
6046-11. IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
Hospital Universitario Ramón y Cajal, Madrid.
Introducción y objetivos: La terapia de resincronización cardiaca (TRC) está ampliamente extendida entre los pacientes con insuficiencia cardiaca (IC) con fracción de eyección reducida y bloqueo de rama izquierda (BRI). Estudios previos han sugerido que su efecto beneficioso sobre la mecánica cardiaca puede favorecer la titulación de la medicación neurohormonal. Nuestro objetivo principal fue evaluar la tolerancia y titulación de estos fármacos tras la TRC.
Métodos: Estudio de cohortes retrospectivo en el que se incluyeron consecutivamente todos los pacientes candidatos a TRC en seguimiento por la Unidad de IC de un hospital terciario desde noviembre de 2006 hasta mayo de 2020. Se evaluó el uso de fármacos antirremodelado y su titulación antes del implante y al año de seguimiento. De forma secundaria, se analizaron las tasas de hospitalización y de mortalidad por cualquier causa.
Resultados: Se incluyeron un total de 65 pacientes, con una mediana de edad de 74 (63-81) años y un 69% (47) de varones. Tras una mediana de seguimiento de 383 días (326-432), observamos un mayor uso de bloqueadores beta (BB) (84,6 vs 100%, p = 0,002), inhibidores del receptor de angiotensina y neprilisina (ARNI) (30,8 vs 52,3%, p < 0,001) y antagonistas del receptor de mineralocorticoides (ARM) (60,9 vs 79,4%, p = 0,001). No encontramos diferencias en la titulación de dosis (tabla). Tampoco hubo diferencias significativas en el uso de inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas del receptor de angiotensina II (ARAII) (50,8 vs 43,1%, p = 0,25) ni en la necesidad de furosemida (65,7 vs 70,8%, p = 0,56). Combinando IECA, ARAII y ARNI como un grupo terapéutico, observamos igualmente un incremento significativo al año del implante de la TRC (81,6 vs 95,4%, p = 0,007). 13 (20%) pacientes precisaron ingreso hospitalario durante el año de seguimiento. No se produjo ningún fallecimiento en el tiempo de seguimiento.
|
Titulación de medicación basal y al año de seguimiento |
||
|
Familia y dosis |
Número |
p |
|
Bloqueador beta |
55 (84,6%) vs 65 (100%) |
0,002 |
|
Dosis baja |
23 (42,6%) vs 24 (36,9%) |
0,173 |
|
Dosis media |
23 (42,6%) vs 25 (38,5%) |
|
|
Dosis alta |
8 (14,8%) vs 16 (24,6%) |
|
|
IECA o ARAII |
33 (50,8%) vs 28 (43,1%) |
0,251 |
|
Dosis baja |
13 (39,4%) vs 15 (53,6%) |
0,003 |
|
Dosis media |
14 (42,4%) vs 5 (15,9%) |
|
|
Dosis alta |
6 (18,2%) vs 8 (28,6%) |
|
|
ARNI |
20 (30,8%) vs 34 (52,3%) |
< 0,001 |
|
Dosis baja |
8 (40%) vs 9 (26,5%) |
0,437 |
|
Dosis media |
3 (15%) vs 10 (29,4%) |
|
|
Dosis alta |
9 (45%) vs 15 (44,1%) |
|
|
IECA, ARAII o ARNI |
53 (81,6%) vs 62 (95,4%) |
0,007 |
|
ARM |
39 (60,9%) vs 50 (79,4%) |
0,001 |
|
Furosemida |
44 (65,7%) vs 46 (70,8%) |
0,564 |
|
Dosis |
40 (40;80) vs 40 (40;80) |
0,575 |
|
IECA: inhibidores de la enzima convertidora de angiotensina; ARAII: antagonistas del receptor de angiotensina II; ARNI: inhibidores del receptor de angiotensina y neprilisina; ARM: antagonistas del receptor de mineralocorticoides |
||
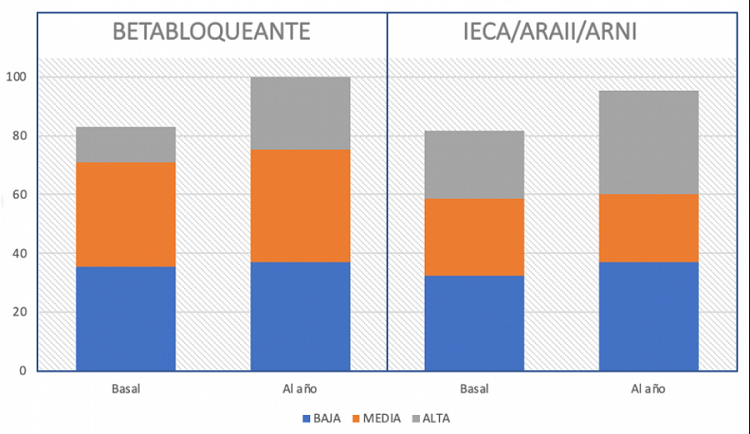
Titulación de bloqueador beta e IECA/ARAII/ARNI basal y al año de seguimiento.
Conclusiones: En los pacientes con IC con fracción de eyección reducida y BRI de nuestro medio se observa una mejor tasa de implementación de BB, ARNI y ARM tras el implante de la TRC. Se necesitan estudios más amplios con mayor tiempo de seguimiento para confirmar estos hallazgos.
Comunicaciones disponibles de "Insuficiencia cardiaca. Miscelánea"
- 6046-1. MODERADOR
- Pau Codina Verdaguer, Barcelona
- 6046-2. EL PAPEL DE LA DISFUNCIÓN DIASTÓLICA EN LA PROGRESIÓN CLÍNICA EN PACIENTES ASINTOMÁTICOS CON INSUFICIENCIA CARDIACA ESTABLE CON FEVI REDUCIDA Y EN RANGO MEDIO
- Alexander Marschall, Hugo del Castillo Carnevali, Concepción Fernández Pascual, Diego Rodríguez Torres, Andrea Rueda Liñares, Freddy Andrés Delgado Calva, Carmen Dejuán Bitriá, Belén Biscotti Rodil, Juan Duarte Torres, Elena Basabe Velasco, Inés Gómez Sánchez, Salvador Álvarez Antón y David Martí Sánchez
Hospital Central de la Defensa, Madrid.
- 6046-3. PREDICTORES DEL DESARROLLO DE DISFUNCIÓN VENTRICULAR DERECHA EN PACIENTES CON INSUFICIENCIA CARDIACA
- Evelyn Santiago-Vacas1, Mar Domingo Teixidor1, Pau Codina Verdaguer1, Germán Cediel Calderón1, Giosafat Spitaleri1, Elisabet Zamora Serrallonga1, Francisco Gual Capllonch1, Albert Téis Soley1, Javier Santesmases Ejarque1, Beatriz González Fernández1, Carmen Rivas Jiménez1, Violeta Díaz Herrera1, Julio Núñez Villota2, Josep Lupón Rosés1 y Antoni Bayés-Genís1
1Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona. 2Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia.
- 6046-4. PREDICTORES DE DISFUNCIÓN DE VENTRÍCULO DERECHO EN PACIENTES INGRESADOS POR INSUFICIENCIA CARDIACA
- Javier Pérez Cervera, Juan Manuel Nogales Asensio, Juan Manuel Durán Guerrero, Javier Corral Macías, Rosa Navarro Romero, Miguel Sánchez Sánchez, José María Gimeno Montes, Eladio Galindo Fernández, José Carlos Fernández Camacho, Ramón Edgardo Rubí Matamoros, Natalia Torrijos López y Antonio Merchán Herrera
Complejo Hospitalario Universitario de Badajoz.
- 6046-5. NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO. ¿A MAYOR HIPERTRABECULACIÓN PEOR EVOLUCIÓN?
- Nerea Mora Ayestarán, Gonzalo Luis Alonso Salinas, Ignacio Roy Añon, Mayte Basurte Elorz, Gemma Lacuey Lecumberri, Betel Olaizola Balboa, Arturo Lanaspa Gallego, Jara Amaiur García Ugaldebere, Julene Ugarriza Ortueta y Virginia Álvarez Asiain
Complejo Hospitalario de Navarra, Pamplona/Iruña, Navarra.
- 6046-6. MIOCARDIOPATÍA DILATADA NO ISQUÉMICA DE DEBUT TARDÍO: CARACTERÍSTICAS CLÍNICAS E HISTORIA NATURAL
- Jesús Diz Díaz, Andrés Provencio Regidor, Eva Gutiérrez Ortiz, Pablo Zulet Fraile, Noemi Ramos López, Carlos Nicolás Pérez García, Josebe Goirigolzarri Artaza y Alejandra Restrepo Córdoba
Hospital Clínico San Carlos, Madrid.
- 6046-7. PERFIL DE LOS PACIENTES FALLECIDOS SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA. SEGUIMIENTO A LARGO PLAZO (17 AÑOS)
- Rafaela del Carmen Ramírez Rodríguez1 y Antonia María Ramírez Rodríguez2
1Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria. 2Complejo Hospitalario Universitario Insular Materno Infantil de Gran Canaria, Las Palmas de Gran Canaria.
- 6046-8. IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- Sonia Antoñana Ugalde, Cristina García Sebastián, Miguel Amores Luque, Ander Arteagoitia Bolumburu, Alejandra González Leal, Eduardo Franco Díez, Cristina Lozano Granero, Marta Jiménez-Blanco Bravo, Susana del Prado Díaz, David Cordero Pereda, Javier Moreno Planas, Jesús Álvarez García y José Luis Zamorano Gómez
Servicio de Cardiología, Hospital Ramón y Cajal, Madrid.
- 6046-9. TERAPIA DE RESINCRONIZACIÓN CARDIACA Y SUPERVIVENCIA A LARGO PLAZO (17 AÑOS)
- Rafaela del Carmen Ramírez Rodríguez1, Antonia María Ramírez Rodríguez2 y Eduardo Caballero Dorta1
1Hospital Universitario de Gran Canaria Dr. Negrín, Las Palmas de Gran Canaria. 2Complejo Hospitalario Universitario Insular Materno Infantil de Gran Canaria, Las Palmas de Gran Canaria.
- 6046-10. INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- Cristina García Sebastián, Miguel Amores Luque, Eduardo Franco Díez, Cristina Lozano Granero, Marta Jiménez-Blanco Bravo, Susana del Prado Díaz, David Cordero Pereda, Javier Moreno Planas, Gonzalo Alonso Salinas y José Luis Zamorano Gómez
Hospital Universitario Ramón y Cajal, Madrid.
- 6046-11. IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- Cristina García Sebastián, Miguel Amores Luque, Sonia Antoñana Ugalde, Eduardo Franco Díez, Cristina Lozano Granero, Marta Jiménez-Blanco Bravo, Susana del Prado Díaz, David Cordero Pereda, Javier Moreno Planas, Jesús Álvarez García y José Luis Zamorano Gómez
Hospital Universitario Ramón y Cajal, Madrid.
Más comunicaciones de los autores
-
Álvarez García, Jesús
- 6012-14 - PREVALENCIA, MANEJO DE LA ANTICOAGULACIÓN Y PRONÓSTICO DE LA FA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE LA VIDA REAL
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 4012-1 - MODERADOR
- 6027-15 - EL BLOQUEO DE RAMA DERECHA Y EL SEXO MASCULINO PODRÍAN PREDECIR TERAPIAS APROPIADAS EN PACIENTES CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA PORTADORES DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA
- 6033-16 - ESTIMULACIÓN DE BARORRECEPTORES CAROTÍDEOS EN INSUFICIENCIA CARDIACA AVANZADA. EXPERIENCIA INICIAL Y REGISTRO BAROSPAIN
-
Amores Luque, Miguel
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
-
Antoñana Ugalde, Sonia
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6001-5 - FIBRILACIÓN AURICULAR EN PACIENTES CON POLICITEMIA VERA, IMPACTO EN LA PRÁCTICA CLÍNICA
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
-
Cordero Pereda, David
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 4025-3 - SEGURIDAD Y EFICACIA DE LA COMBINACIÓN DE SACUBITRILO/VALSARTÁN Y SGLT2I EN PACIENTES CON HFREF (REGISTRO SECSI)
- 6033-16 - ESTIMULACIÓN DE BARORRECEPTORES CAROTÍDEOS EN INSUFICIENCIA CARDIACA AVANZADA. EXPERIENCIA INICIAL Y REGISTRO BAROSPAIN
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6012-14 - PREVALENCIA, MANEJO DE LA ANTICOAGULACIÓN Y PRONÓSTICO DE LA FA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE LA VIDA REAL
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
-
del Prado Díaz, Susana
- 4025-3 - SEGURIDAD Y EFICACIA DE LA COMBINACIÓN DE SACUBITRILO/VALSARTÁN Y SGLT2I EN PACIENTES CON HFREF (REGISTRO SECSI)
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6033-16 - ESTIMULACIÓN DE BARORRECEPTORES CAROTÍDEOS EN INSUFICIENCIA CARDIACA AVANZADA. EXPERIENCIA INICIAL Y REGISTRO BAROSPAIN
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
- 6012-14 - PREVALENCIA, MANEJO DE LA ANTICOAGULACIÓN Y PRONÓSTICO DE LA FA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE LA VIDA REAL
-
Franco Díez, Eduardo
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 4001-4 - REGISTRO IBÉRICO DE ABLACIÓN DE FRECUENCIAS RÁPIDAS Y REGULARES EN FIBRILACIÓN AURICULAR PERSISTENTE, ANÁLISIS PRELIMINAR DE SEGURIDAD Y EFICACIA AGUDA
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 4001-5 - MAPEO Y ABLACIÓN DE LA TAQUICARDIA AURICULAR PARAHISIANA DESDE RAÍZ AÓRTICA COMO OPCIÓN PRIORITARIA
- 4001-3 - ESTABILIZACIÓN DE TAQUICARDIAS AURICULARES REENTRANTES INESTABLES MEDIANTE ABLACIÓN DE REGIONES CON ACTIVIDAD ELÉCTRICA CONTINUA (ESTUDIO CHAOS)
- 5013-3 - RECURRENCIA PRECOZ EN LA ABLACIÓN DE FLÚTER ATÍPICO: PREDICTORES Y PRONÓSTICO A LARGO PLAZO
- 4026-6 - ANÁLISIS DE ELECTROGRAMAS INTRACAVITARIOS DURANTE FIBRILACIÓN AURICULAR MEDIANTE FUNCIÓN DE AUTOCORRELACIÓN PARA PREDECIR RECURRENCIAS ARRÍTMICAS EN PACIENTES SOMETIDOS A ABLACIÓN DE FIBRILACIÓN AURICULAR PERSISTENTE. UN SUBANÁLISIS DEL ESTUDIO CHAOS-AF
-
García Sebastián, Cristina
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6007-13 - IMPACTO PRONÓSTICO DE LA ENFERMEDAD RENAL CRÓNICA AVANZADA EN PACIENTES SOMETIDOS A IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA
- 6010-12 - VALOR PRONÓSTICO DEL STRAIN DEL VENTRÍCULO DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN CON LOS PARÁMETROS DE FUNCIÓN SISTÓLICA HABITUALES
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6007-8 - IMPACTO PRONÓSTICO DE LA HIPOALBUMINEMIA EN PACIENTES SOMETIDOS A IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 6010-9 - LA FUNCIÓN DIASTÓLICA POR ECOCARDIOGRAFÍA SPECKLE TRACKING EN LA INSUFICIENCIA TRISCUSPÍDEA GRAVE. IMPACTO EN LA MORTALIDAD Y EN EL DESARROLLO DE INSUFICIENCIA CARDIACA DERECHA
- 6004-9 - IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER EN NONAGENARIOS ¿ES LA EDAD AVANZADA SINÓNIMO DE MAYOR MORTALIDAD?
- 6030-8 - CAMBIOS EN LA DINÁMICA AURICULAR TRAS EL IMPLANTE DE CLIP MITRAL: UTILIDAD DEL STRAIN AUTOMÁTICO DE AURÍCULA IZQUIERDA
- 6007-6 - IMPACTO CLÍNICO DE LA REDUCCIÓN DE LA GRAVEDAD DE LA INSUFICIENCIA MITRAL TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 5028-2 - UTILIDAD DEL SCORE DE CALCIO VALVULAR COMO PREDICTOR DE NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6007-5 - IMPACTO CLÍNICO DE LA PRESENCIA DE INSUFICIENCIA MITRAL ASOCIADA A ESTENOSIS AÓRTICA GRAVE TRATADA MEDIANTE IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 6010-11 - "LAS 4A" EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA, NUEVA CLASIFICACIÓN CLÍNICA PARA UNA EVALUACIÓN MÁS ESPECÍFICA Y CON IMPACTO PRONÓSTICO
- 6030-11 - CAMBIOS EN LA FUNCIÓN DEL VENTRÍCULO DERECHO TRAS EL IMPLANTE DE CLIP MITRAL: ANÁLISIS MEDIANTE SPECKLE TRACKING
- 6007-14 - FACTORES ANATÓMICOS EN EL IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA Y NECESIDAD DE MARCAPASOS: PROFUNDIDAD DEL IMPLANTE EN RELACIÓN CON EL SEPTUM MEMBRANOSO
-
Jiménez-Blanco Bravo, Marta
- 6033-16 - ESTIMULACIÓN DE BARORRECEPTORES CAROTÍDEOS EN INSUFICIENCIA CARDIACA AVANZADA. EXPERIENCIA INICIAL Y REGISTRO BAROSPAIN
- 4025-3 - SEGURIDAD Y EFICACIA DE LA COMBINACIÓN DE SACUBITRILO/VALSARTÁN Y SGLT2I EN PACIENTES CON HFREF (REGISTRO SECSI)
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6012-14 - PREVALENCIA, MANEJO DE LA ANTICOAGULACIÓN Y PRONÓSTICO DE LA FA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE LA VIDA REAL
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6027-15 - EL BLOQUEO DE RAMA DERECHA Y EL SEXO MASCULINO PODRÍAN PREDECIR TERAPIAS APROPIADAS EN PACIENTES CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA PORTADORES DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA
- 6001-6 - ACENOCUMAROL O ANTICOAGULANTES DE ACCIÓN DIRECTA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR: ¿CUÁL ES LA OPCIÓN PREFERIBLE?
-
Lozano Granero, Cristina
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 4026-6 - ANÁLISIS DE ELECTROGRAMAS INTRACAVITARIOS DURANTE FIBRILACIÓN AURICULAR MEDIANTE FUNCIÓN DE AUTOCORRELACIÓN PARA PREDECIR RECURRENCIAS ARRÍTMICAS EN PACIENTES SOMETIDOS A ABLACIÓN DE FIBRILACIÓN AURICULAR PERSISTENTE. UN SUBANÁLISIS DEL ESTUDIO CHAOS-AF
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 4001-3 - ESTABILIZACIÓN DE TAQUICARDIAS AURICULARES REENTRANTES INESTABLES MEDIANTE ABLACIÓN DE REGIONES CON ACTIVIDAD ELÉCTRICA CONTINUA (ESTUDIO CHAOS)
- 4001-5 - MAPEO Y ABLACIÓN DE LA TAQUICARDIA AURICULAR PARAHISIANA DESDE RAÍZ AÓRTICA COMO OPCIÓN PRIORITARIA
-
Moreno Planas, Javier
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 4026-6 - ANÁLISIS DE ELECTROGRAMAS INTRACAVITARIOS DURANTE FIBRILACIÓN AURICULAR MEDIANTE FUNCIÓN DE AUTOCORRELACIÓN PARA PREDECIR RECURRENCIAS ARRÍTMICAS EN PACIENTES SOMETIDOS A ABLACIÓN DE FIBRILACIÓN AURICULAR PERSISTENTE. UN SUBANÁLISIS DEL ESTUDIO CHAOS-AF
- 5013-3 - RECURRENCIA PRECOZ EN LA ABLACIÓN DE FLÚTER ATÍPICO: PREDICTORES Y PRONÓSTICO A LARGO PLAZO
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 4001-5 - MAPEO Y ABLACIÓN DE LA TAQUICARDIA AURICULAR PARAHISIANA DESDE RAÍZ AÓRTICA COMO OPCIÓN PRIORITARIA
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 4001-3 - ESTABILIZACIÓN DE TAQUICARDIAS AURICULARES REENTRANTES INESTABLES MEDIANTE ABLACIÓN DE REGIONES CON ACTIVIDAD ELÉCTRICA CONTINUA (ESTUDIO CHAOS)
-
Zamorano Gómez, José Luis
- 4009-3 - ESTUDIO EN VIDA REAL DE PACIENTES CON FIBRILACIÓN AURICULAR Y TROMBOCITEMIA ESENCIAL
- 6010-11 - "LAS 4A" EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA, NUEVA CLASIFICACIÓN CLÍNICA PARA UNA EVALUACIÓN MÁS ESPECÍFICA Y CON IMPACTO PRONÓSTICO
- 5009-7 - VALOR PRONÓSTICO DE LOS PARÁMETROS DE FUNCIÓN DIASTÓLICA EN LA INSUFICIENCIA AÓRTICA SIGNIFICATIVA. EL PAPEL DEL STRAIN AURICULAR IZQUIERDO
- 6007-5 - IMPACTO CLÍNICO DE LA PRESENCIA DE INSUFICIENCIA MITRAL ASOCIADA A ESTENOSIS AÓRTICA GRAVE TRATADA MEDIANTE IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 5013-3 - RECURRENCIA PRECOZ EN LA ABLACIÓN DE FLÚTER ATÍPICO: PREDICTORES Y PRONÓSTICO A LARGO PLAZO
- 5028-2 - UTILIDAD DEL SCORE DE CALCIO VALVULAR COMO PREDICTOR DE NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 4001-3 - ESTABILIZACIÓN DE TAQUICARDIAS AURICULARES REENTRANTES INESTABLES MEDIANTE ABLACIÓN DE REGIONES CON ACTIVIDAD ELÉCTRICA CONTINUA (ESTUDIO CHAOS)
- 4001-5 - MAPEO Y ABLACIÓN DE LA TAQUICARDIA AURICULAR PARAHISIANA DESDE RAÍZ AÓRTICA COMO OPCIÓN PRIORITARIA
- 6003-3 - AFECTACIÓN CARDIOVASCULAR AGUDA POR COVID-19. RESULTADOS DEL REGISTRO MULTICÉNTRICO ESPAÑOL CAR-COVID-19
- 4002-5 - IMPACTO DEL VENTRÍCULO DERECHO EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA. COMPARACIÓN ENTRE DIFERENTES PARÁMETROS DE FUNCIÓN SISTÓLICA POR RESONANCIA MAGNÉTICA CARDIACA
- 6027-16 - EVALUACIÓN DEL IMPACTO DE LA CONDUCCIÓN AURICULOVENTRICULAR EN PACIENTES CON FIBRILACIÓN AURICULAR PERMANENTE SOMETIDOS A TERAPIA DE RESINCRONIZACIÓN CARDIACA
- 6027-15 - EL BLOQUEO DE RAMA DERECHA Y EL SEXO MASCULINO PODRÍAN PREDECIR TERAPIAS APROPIADAS EN PACIENTES CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA PORTADORES DE DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA
- 4002-2 - MORTALIDAD E INSUFICIENCIA CARDIACA EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE. ESTRATIFICACIÓN DE RIESGO BASADA EN LA GRAVEDAD DE LA IT POR RMC
- 4002-3 - MORTALIDAD E INSUFICIENCIA CARDIACA DERECHA EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE. IMPACTO DE LOS VOLÚMENES Y LA FUNCIÓN DEL VENTRÍCULO DERECHO POR RMC
- 6030-8 - CAMBIOS EN LA DINÁMICA AURICULAR TRAS EL IMPLANTE DE CLIP MITRAL: UTILIDAD DEL STRAIN AUTOMÁTICO DE AURÍCULA IZQUIERDA
- 6030-11 - CAMBIOS EN LA FUNCIÓN DEL VENTRÍCULO DERECHO TRAS EL IMPLANTE DE CLIP MITRAL: ANÁLISIS MEDIANTE SPECKLE TRACKING
- 6001-5 - FIBRILACIÓN AURICULAR EN PACIENTES CON POLICITEMIA VERA, IMPACTO EN LA PRÁCTICA CLÍNICA
- 6007-6 - IMPACTO CLÍNICO DE LA REDUCCIÓN DE LA GRAVEDAD DE LA INSUFICIENCIA MITRAL TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 6012-14 - PREVALENCIA, MANEJO DE LA ANTICOAGULACIÓN Y PRONÓSTICO DE LA FA EN PACIENTES CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN REDUCIDA DE LA VIDA REAL
- 6048-5 - PAUTAS DE ANTICOAGULACIÓN DE LOS PACIENTES CON FIBRILACIÓN AURICULAR NO VALVULAR EN LAS CONSULTAS DE CARDIOLOGÍA: ESTUDIO RETROSPECTIVO, MULTICÉNTRICO
- 6047-3 - IMPACTO DEL ENTRENAMIENTO CON RESISTENCIAS EN EL PACIENTE DIABÉTICO EN EL PROGRAMA DE REHABILITACIÓN CARDIACA
- 6046-11 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA SOBRE LA TITULACIÓN DE LA MEDICACIÓN NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA DE LA VIDA REAL
- 6046-8 - IMPACTO DE LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN EL DETERIORO DE LA FUNCIÓN RENAL EN PACIENTES CON INSUFICIENCIA CARDIACA
- 6010-9 - LA FUNCIÓN DIASTÓLICA POR ECOCARDIOGRAFÍA SPECKLE TRACKING EN LA INSUFICIENCIA TRISCUSPÍDEA GRAVE. IMPACTO EN LA MORTALIDAD Y EN EL DESARROLLO DE INSUFICIENCIA CARDIACA DERECHA
- 6046-10 - INFLUENCIA DEL SEXO EN LA TERAPIA DE RESINCRONIZACIÓN CARDIACA EN VIDA REAL
- 6010-12 - VALOR PRONÓSTICO DEL STRAIN DEL VENTRÍCULO DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN CON LOS PARÁMETROS DE FUNCIÓN SISTÓLICA HABITUALES
- 4025-3 - SEGURIDAD Y EFICACIA DE LA COMBINACIÓN DE SACUBITRILO/VALSARTÁN Y SGLT2I EN PACIENTES CON HFREF (REGISTRO SECSI)
- 6007-14 - FACTORES ANATÓMICOS EN EL IMPLANTE DE PRÓTESIS AÓRTICA PERCUTÁNEA Y NECESIDAD DE MARCAPASOS: PROFUNDIDAD DEL IMPLANTE EN RELACIÓN CON EL SEPTUM MEMBRANOSO
- 6007-8 - IMPACTO PRONÓSTICO DE LA HIPOALBUMINEMIA EN PACIENTES SOMETIDOS A IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER
- 6004-9 - IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER EN NONAGENARIOS ¿ES LA EDAD AVANZADA SINÓNIMO DE MAYOR MORTALIDAD?
- 6033-16 - ESTIMULACIÓN DE BARORRECEPTORES CAROTÍDEOS EN INSUFICIENCIA CARDIACA AVANZADA. EXPERIENCIA INICIAL Y REGISTRO BAROSPAIN
- 6003-6 - MIOCARDIOPATÍA DE ESTRÉS EN PACIENTES CON COVID-19: CARACTERÍSTICAS CLÍNICAS, GRAVEDAD Y PRONÓSTICO. RESULTADOS DEL REGISTRO CAR-COVID-19
- 6007-13 - IMPACTO PRONÓSTICO DE LA ENFERMEDAD RENAL CRÓNICA AVANZADA EN PACIENTES SOMETIDOS A IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA
- 6030-13 - DESCRIPCIÓN DE LOS PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE INTERVENIDOS MEDIANTE IMPLANTE DE CARDIOBAND EN ESPAÑA
