SEC 2015 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dra. Lina Badimón Maestro
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
4009. Tratamiento antiagregante
4009-4. Resultados del uso de la farmacogenética en la elección del tratamiento antiagregante plaquetario tras intervención coronaria percutánea con stent
Introducción y objetivos: El tratamiento de los portadores del alelo CYP2C19 * 2 y ABCB1 genotipo TT con clopidogrel se asocia con un aumento de las complicaciones isquémicas después de la intervención coronaria percutánea con stent (ICP) y se beneficiarían de los nuevos inhibidores del receptor P2Y12. El objetivo de este estudio fue comparar la eficacia y seguridad de la elección de la terapia antiagregante guiado por genotipado frente a sin genotipado tras una ICP.
Métodos: Diseño cuasiexperimental con grupo control no aleatorizado antes-después, que incluyó a pacientes consecutivos sometidos a ICP con necesidad de tratamiento antiagregante doble de 1 a 12 meses. El grupo genotipado, recibiría prasugrel en portadores del alelo CYP2C19*2 o genotipo ABCB1 TT (“resistentes”) y clopidogrel en el resto (“sensibles”). El grupo sin genotipado, recibió antiagregante a criterio médico. El análisis se realizó por intención de tratar y en el periodo bajo doble antiagregación durante el primer año.
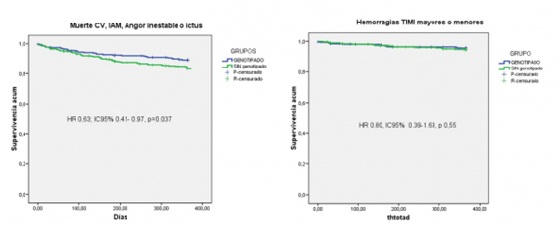
Resultados: Se incluyeron 719 pacientes, el 86,2% con síndrome coronario agudo. En el grupo genotipado (317 pacientes) el 41% fue resistente a clopidogrel y se trataron con prasugrel (5 pacientes ticagrelor por antecedentes de ictus); el 59% fue sensible y recibieron clopidogrel. El grupo control (402 pacientes) fue tratado con clopidogrel de forma mayoritaria (solo el 7% recibió prasugrel). Las características clínicas basales fueron similares en ambos grupos, con alguna diferencia terapéutica (tabla). El objetivo primario de muerte cardiovascular, infarto de miocardio, angina inestable o ictus ocurrió en 32 pacientes (10,1%) del grupo genotipado y en 59 pacientes (14,7%) del grupo control (HR 0,63; IC95% 0,41-0,97, p = 0,037). No hubo diferencias en las hemorragias TIMI menores y mayores entre ambos grupos (4,1% frente a 4,7%, HR 0,80, IC95% 0,39-1,63, p 0,55) y el efecto neto de eficacia y seguridad mostró una tendencia favorable al grupo genotipado (13,9% frente 18,4%, HR 0,69, IC95% 0,48-1,01, p = 0,058) (fig.). Dentro del grupo genotipado, no hubo diferencias en la tasa de eventos en los pacientes sensibles con clopidogrel frente a los resistentes con prasugrel (9,1% frente a 11,5% p =0,44), ni en las hemorragias (3,7% frente a 4,6%, p = 0,69).
|
Características basales |
|||
|
|
Grupo Genotipado (n = 317) |
Grupo Sin genotipado (n = 402) |
p |
|
Sexo mujer n (%) |
79(24,9) |
89(22,1) |
0,4 |
|
Edad media (años) |
64,1 |
64,6 |
0,4 |
|
IMC (media) |
28,2 |
28,6 |
0,61 |
|
Indicación ICP |
|
|
|
|
SCA n (%) |
273(86,1) |
347(86,3) |
0,9 |
|
IAMEST |
129 |
168 |
|
|
IAMSEST |
91 |
99 |
|
|
Angina Inestable |
53 |
80 |
|
|
No SCA n (%) |
44 (14) |
55 (14) |
0,88 |
|
Angina estable |
35 |
45 |
|
|
Insuf. cardiaca |
9 |
10 |
|
|
Historia médica (%) |
|
|
|
|
DM |
35,3 |
37,1 |
0,66 |
|
HTA |
61,2 |
63,7 |
0,5 |
|
Hipercolesterol |
58 |
56,7 |
0,72 |
|
Tabaco |
26 |
27 |
0,71 |
|
IM previo |
13,6 |
14,9 |
0,6 |
|
ACV |
5 |
7 |
0,28 |
|
Creat > 2 |
3,2 |
3,5 |
0,81 |
|
ICP previa |
7,9 |
6,5 |
0,46 |
|
Bypass |
0,6 |
1 |
0,59 |
|
Características clínicas |
|
|
|
|
GRACE Intermedio-alto (%) |
73,8 |
74,6 |
0,52 |
|
CRUSADE medio-alto (%) |
25,6 |
25 |
0,73 |
|
FEVI% (media) |
55,4 |
54,5 |
0,5 |
|
Enf. coronaria (%) |
|
|
0,3 |
|
1 vaso |
45 |
44,4 |
|
|
2 vaso |
33,4 |
28,4 |
|
|
3 vaso |
16,4 |
12 |
|
|
Tronco |
5,1 |
4,2 |
|
|
Revascularización completa (%) |
65,9 |
67,7 |
0,61 |
|
Tratamiento índice (%) |
|
|
|
|
Trombolisis |
20,8 |
24,9 |
0,2 |
|
Angioplastia primaria |
7,3 |
1,7 |
0,001 |
|
ICP rescate |
9,5 |
9,7 |
0,9 |
|
Bivalirudina |
11,7 |
16 |
0,2 |
|
Anti-IIb/IIIa |
8,8 |
9,2 |
0,86 |
|
Stent Recub |
76 |
59,2 |
0,0001 |
|
nº Stent/paciente (media) |
1,99 |
2,15 |
0,89 |
|
longitud stent mm (media) |
37,2 |
37 |
0,78 |
|
Ingreso/ ICP días (media) |
2,4 |
3,4 |
0,09 |
|
Estancia (media) |
5,8 |
7,2 |
0,01 |
|
Días Unidad Coronaria |
1,76 |
2,1 |
0,5 |
|
Tratamiento alta (%) |
|
|
|
|
bblq |
84 |
89 |
0,2 |
|
IECA/ARAII |
87 |
88 |
0,7 |
|
Estatinas |
94 |
95,5 |
0,9 |
|
IBP |
88 |
54 |
0,0001 |
|
Tiempo doble antiagrega (media en días) |
334 |
308 |
0,001 |
Conclusiones: La elección del tratamiento antiagregante guiado por genotipado tras ICP es más eficaz y segura que la estrategia previa sin genotipado.
Comunicaciones disponibles de "Tratamiento antiagregante"
- 4009-1. Presentación
- Antonio Tello Montoliu, Alicante y Alfredo Bardají Ruiz, Tarragona.
- 4009-2. Metodología del estudio: 'Respuesta Subóptima a los Antiagregantes Inhibidores del Receptor P2Y12: Búsqueda del Valor Umbral Asociado con Eventos Clínicos en Población Española'
- José Luis Ferreiro Gutiérrez1, David Vivas Balcones2, Antonio Tello-Montoliu3, Ana Lucrecia Marcano Fernández1, Francisco Marín-Ortuño3 e Inmaculada Roldán Rabadán4 del 1Área de Enfermedades del Corazón, Hospital Universitario de Bellvitge-IDIBELL, L'Hospitalet de Llobregat (Barcelona), 2Departamento de Cardiología, Hospital Universitario Clínico San Carlos, Madrid, 3Departamento de Cardiología, Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia) y 4Departamento de Cardiología, Hospital Universitario La Paz, Madrid.
- 4009-3. Impacto del acetilsalicilato de lisina intravenoso comparado con la aspirina oral en la inhibición de la agregación plaquetaria: Resultados de estudio prospectivo, aleatorizado y cruzado
- Agustín Carlos Martín García, David Vivas Balcones, Esther Bernardo, Arantxa Ortega-Pozzi, Gabriela Tirado Conte, Isidre Vilacosta, Carlos Macaya Miguel y Antonio Fernández Ortiz del Hospital Clínico San Carlos, Madrid.
- 4009-4. Resultados del uso de la farmacogenética en la elección del tratamiento antiagregante plaquetario tras intervención coronaria percutánea con stent
- Jesús Gabriel Sánchez Ramos1, Cristina Lucía Dávila Fajardo2, Francisco Burillo Gómez1, Pablo Toledo Frías1, Susana Martínez Huertas1, Xando Díaz Villamarín2, Juan Caballero Borrego1, Alicia Bautista Pavés1 y Concepción Correa Vilches1 del 1Servicio de Cardiología y 2Servicio de Farmacia. Hospital Clínico San Cecilio, Granada.
- 4009-5. La sobreactivación de la vía de la glicoproteína VI confirma a este receptor plaquetario como diana farmacológica prometedora en infarto agudo de miocardio
- Paula Vélez Viéitez1, Raymundo Ocaranza-Sánchez2, Diego López-Otero2, Lilian Grigorian-Shamagian2, Isaac Rosa Benito1, José María García-Acuña2, José Ramón González-Juanatey2 y Ángel García Alonso1 de la 1Universidad de Santiago de Compostela, A Coruña y 2Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña).
- 4009-6. Impacto pronóstico del pretratamiento con clopidogrel en el síndrome coronario agudo
- Manuel Almendro Delia1, Manuel Lobo González1, Pablo Bastos Amador1, Juan Carlos García Rubira1, Ángel García-Alcántara2, Antonio Reina Toral3, Kristel Medina Rodríguez1, Emilia Blanco Ponce1 y Rafael Hidalgo Urbano1 del 1Hospital Universitario Virgen Macarena, Sevilla, 2Hospital Clínico Universitario Virgen de la Victoria, Málaga y 3Hospital Universitario Virgen de las Nieves, Granada.
- 4009-7. Duración óptima del tratamiento antiagregante doble tras revascularización coronaria percutánea con stent
- Jesús Gabriel Sánchez Ramos1, Pablo Toledo Frías1, Susana Martínez Huertas1, Francisco Burillo Gómez1, Cristina Lucía Dávila Fajardo2, Xando Díaz Villamarin2, M. Pilar Martín de la Fuente1 y Concepción Correa Vilches1 del 1Servicio de Cardiología y 2Servicio de Farmacia, Hospital Clínico San Cecilio, Granada.
Más comunicaciones de los autores
- Bautista Pavés, Alicia
- Burillo Gómez, Francisco
- Caballero Borrego, Juan
- Correa Vilches, Concepción
- Dávila Fajardo, Cristina Lucía
- Díaz Villamarin, Xando
- Martínez Huertas, Susana
- Sánchez Ramos, Jesús Gabriel
- Toledo Frías, Pablo
