SEC 2017 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Luis Rodríguez Padial
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
5001. DAI y arritmias ventriculares
5001-5. Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
Introducción y objetivos: El uso de desfibrilador automático implantable (DAI) en prevención primaria ha demostrado mejorar el pronóstico en pacientes seleccionados con insuficiencia cardiaca y fracción de eyección gravemente reducida. Sin embargo un reciente estudio demostró la ausencia de beneficio significativo en términos de supervivencia del uso del DAI en prevención primaria en pacientes con miocardiopatía dilatada no isquémica (MCDNI).
Métodos: Análisis comparativo de la evolución de todos los pacientes diagnosticados de miocardiopatía dilatada isquémica (MCDI) y no isquémica (MCDNI) a los que se implantó un DAI en prevención primaria en nuestro centro de 2011-2013. En el análisis estadístico se uso test de χ2 y el test de Anova para estudio de variables cualitativas y cuantitativas respectivamente. Análisis de supervivencia realizado mediante curvas de Kaplan-Meier.
Resultados: De los 83 pacientes a los que se les implantó un DAI en prevención primaria 35 (42%) tenían MCDI y 29 (35%) MCDNI. El grupo de MCDI presentó una mayor proporción de varones (91 frente a 69%; p 0,02) así como de otros factores de riesgo vascular (hipertensión, diabetes y antecedentes de tabaquismo). La FEVI fue algo menor en MCDI (24 frente a 31%; p 0,05), sin embargo no hubo diferencias significativas en número de terapias de resincronización (31 frente a 45%; p 0,270). Durante el seguimiento (media seguimiento 5 ± 0,9 años) se registró una mortalidad significativamente superior en MCDI (37 frente a 7%; p < 0,01), así como un mayor número de terapias administradas (media 1,7 frente a 0,80; p < 0,01). Destacar que al estratificar por edad registramos una mortalidad nula en menores de 60 años con MCNI durante el seguimiento.
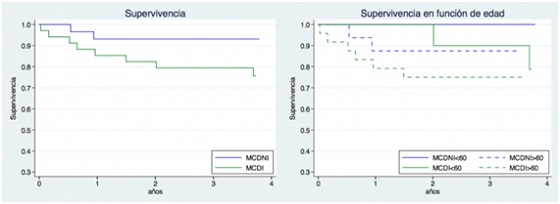
Curvas de Kaplan Meier de supervivencia.
|
MCDI (n = 35) |
MCDNI (n = 29) |
p |
||
|
Varones (%) |
32(91%) |
20 (69%) |
0,02 |
|
|
Edad (años ± DE) |
65 ± 12,1 |
58,4 ± 13,5 |
0,5 |
|
|
Hipertensión (%) |
25 (71%) |
9 (31%) |
< 0,01 |
|
|
Diabetes (%) |
18(51%) |
5 (17%) |
< 0,01 |
|
|
Fumador (%) |
31 (89%) |
15 (52%) |
< 0,01 |
|
|
Insuficiencia renal (%) |
16 (45%) |
8 (28%) |
0,13 |
|
|
Fibrilación auricular (%) |
15 (42%) |
13 (45%) |
0,87 |
|
|
Fracción de eyección del ventrículo izquierdo (% ± DE) |
24,4 ± 8,7 |
31 ± 12,3 |
0,05 |
|
|
DAI-TRC (%) |
11 (31%) |
13 (45%) |
0,27 |
|
|
Terapias total |
1,7 ± 6,8 |
0,8 ± 1,8 |
< 0,01 |
|
|
Terapias (media ± desviación estándar) |
Choques |
0,23 ± 1,8 |
0,2 ± 0,41 |
0,3 |
|
Antitaquicardia |
1,5 ± 6,74 |
0,68 ± 1,7 |
< 0,01 |
|
|
Mortalidad total |
13 (37%) |
2 (7%) |
< 0,01 |
|
|
Muertes |
Cardio |
12 (34%) |
2(7%) |
0,02 |
|
No cardio |
1 (3%) |
0 |
||
Conclusiones: La MCDI continúa teniendo una mortalidad elevada a pesar de la implantación de DAI en prevención primaria, a diferencia de la MCDNI que tiene un curso menos agresivo. Sin embargo la mejor evolución de MCNI no parece justificarse exclusivamente por la presencia del DAI (escaso porcentaje de terapias), lo que apoyaría indirectamente el reducido beneficio que el uso generalizado de DAI en prevención primaria tiene en estos pacientes de manera consistente con lo expuesto en el DANISH.
Comunicaciones disponibles de "DAI y arritmias ventriculares"
- 5001-1. Presentación
- Francisco J. Alzueta Rodríguez, Málaga, y Víctor Castro Urda, Madrid.
- 5001-2. Relación entre la carga de TVNS y el riesgo de tormenta arrítmica en pacientes portadores de desfibrilador automático implantable con disfunción ventricular
- Javier Jiménez-Candil, Olga Durán, Luis Ignacio Martín Leal, Jesús Hernández Hernández, José Luis Moríñigo, Loreto Bravo Calero y Pedro Luis Sánchez Fernández del IBSAL-Hospital Universitario de Salamanca.
- 5001-3. Eficacia y seguridad de la estimulación antitaquicarDia para taquicardia ventricular no rápida cuando la primera ráfaga no es eficaz
- Javier Jiménez-Candil, Olga Durán Bobín, Luis Ignacio Martín Leal, Jesús Hernández Hernández, José Luis Moríñigo, Loreto Bravo Calero y Pedro Luis Sánchez Fernández del IBSAL-Hospital Universitario de Salamanca.
- 5001-4. Descargas inapropiadas en pacientes con insuficiencia cardiaca y fracción de eyección del ventrículo izquierdo reducida portadores de desfibrilador automático implantable bicameral frente a monocameral: el debate continúa
- Sem Briongos Figuero1, Ana Sánchez1, Luisa Pérez Álvarez2, José Martínez-Ferrer3, Enrique García4, Xavier Viñolas5, Ángel Arenal6 y Roberto Muñoz-Aguilera7 del 1Hospital Universitario Infanta Leonor, Madrid, 2Complexo Hospitalario Universitario A Coruña, 3Hospital Universitario de Araba, Vitoria, 4Hospital Universitario de Vigo, 5Hospital Santa Creu i Sant Pau, Barcelona, 6Hospital Universitario Gregorio Marañón, Madrid, y 7Hospital Universitario Infanta Leonor, Madrid.
- 5001-5. Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
- Pablo Bazal Chacón, Adela María Navarro Echeverria, Nuria Basterra Sola, Alba Sádaba Cipriain, Lorena Malagón, Javier Martínez Basterra, Aitziber Munarriz Arizcuren y Lizar Zabala Díaz del Complejo Hospitalario de Navarra, Pamplona (Navarra).
- 5001-6. Factores predictores de arritmias ventriculares y choques apropiados en pacientes con miocardiopatía dilatada no isquémica portadores de DAI en prevención primaria
- Marta Jiménez-Blanco Bravo, Carolina Parra Esteban, Víctor Castro Urda, Josebe Goirigolzarri Artaza, Marta Cobo Marcos, Vanessa Moñivas Palomero, Jorge Toquero Ramos e Ignacio Fernández Lozano del Servicio de Cardiología, Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 5001-7. La presencia de remodelado inverso no garantiza una supervivencia libre de arritmias malignas en pacientes con terapia de resincronización cardiaca. Estudio GAUDI-CRT-Remod
- Adelina Doltra1, Juan Acosta1, Ángela Pino1, José M. Tolosana1, Ignasi Anguera2, Felipe Bisbal3, Julio Martí-Almor1 y Antonio Berruezo1 del 1Hospital Clínic, Departamento de Cardiología, Barcelona, 2Hospital Universitari de Bellvitge, Hospitalet de Llobregat (Barcelona), y 3Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 5001-8. Optimización de la terapia de resincronización cardiaca con/sin desfibrilador en pacientes con insuficiencia cardiaca: costes y consecuencias
- Carlos Crespo Palomo1, Antonio Berruezo2, Juan Acosta2, Markus Linhart2, Mikel Martínez3, Gabriela Restovic4 y Laura Sampietro-Colom4 de la 1Universitat de Barcelona, 2Hospital Clínic-Departamento de Cardiología, Barcelona, 3Instituto Clínic Cardio Vascular (ICCV) Hospital Clínic de Barcelona y 4Health Technology Assessment Unit. Hospital Clínic, Barcelona.
Más comunicaciones de los autores
- Basterra Sola, Nuria
-
Bazal Chacón, Pablo
- 6021-312 - Trombectomía percutánea en el TEP de alto riesgo y riesgo intermedio-alto. Experiencia inicial
- 5006-8 - Genética en miocardiopatía dilatada familiar y truncamientos en titina
- 5001-5 - Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
- 6013-216 - Asociación de TIMP-1 con el remodelado miocárdico en la INSUFICIENCIA aórtica
- Malagón López, Lorena
- Martínez Basterra, Javier
-
Munarriz Arizcuren, Aitziber
- 5001-5 - Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
- 6021-312 - Trombectomía percutánea en el TEP de alto riesgo y riesgo intermedio-alto. Experiencia inicial
-
Navarro Echeverria, Adela María
- 6013-216 - Asociación de TIMP-1 con el remodelado miocárdico en la INSUFICIENCIA aórtica
- 6012-193 - Genética en miocardiopatía arritmogénica con expresión fenotípica agresiva, a propósito de un caso
- 5001-5 - Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
-
Sádaba Cipriain, Alba
- 6012-193 - Genética en miocardiopatía arritmogénica con expresión fenotípica agresiva, a propósito de un caso
- 6021-312 - Trombectomía percutánea en el TEP de alto riesgo y riesgo intermedio-alto. Experiencia inicial
- 5001-5 - Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
- 5006-8 - Genética en miocardiopatía dilatada familiar y truncamientos en titina
- 6012-201 - Miocardiopatía hipertrófica apical, una entidad diferente
-
Zabala Díaz, Lizar
- 6012-193 - Genética en miocardiopatía arritmogénica con expresión fenotípica agresiva, a propósito de un caso
- 5001-5 - Tras las huellas del MADIT y el DANISH: evolución de los pacientes sometidos a implante de desfibrilador automático en prevención primaria con miocardiopatía dilatada isquémica y no isquémica
