SEC 2020 - El e-Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
4020. Desfibrilador y arritmología clínica
4020-5. DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
Complejo Hospitalario de Navarra, Pamplona (Navarra).
Introducción y objetivos: La indicación actual para la implantación de desfibrilador automático implantable (DAI) en miocardiopatía dilatada no isquémica (MCDNI) se basa en la fracción de eyección del ventrículo izquierdo (FEVI) y clase funcional, sustentándose en evidencia acumulada en cardiopatía isquémica y en estudios con un número limitado de pacientes con MCDNI. Estos criterios parecen insuficientes para identificar de manera adecuada a los pacientes con mayor riesgo de muerte súbita (MS). La presencia de realce tardío de gadolinio (RTG) puede aportar información adicional en la estratificación.
Métodos: Estudio observacional que recoge pacientes con MCDNI con disfunción ventricular izquierda moderada-grave a los que se ha realizado una resonancia (2013-2018). Se excluyen MCD secundarias. Análisis comparativo de la evolución (eventos arrítmicos, terapias y mortalidad) en función de la presencia o ausencia de RTG. Modelos multivariantes para predecir mortalidad global y cardiaca. Análisis de supervivencia mediante curvas de Kaplan Meier.
Resultados: De los 199 pacientes con MCDNI 80 (40,2%) presentan RTG, siendo la localización y el patrón más habitual la septal intramiocárdica lineal (69%). En cuanto a las características basales, en el grupo de pacientes con RTG, la función ventricular inicial es algo menor (FEVI 27,52 vs 32,98%, p < 0,01 y FEVD 44 vs 48,58%, p = 0,01) y hay una mayor proporción de varones (88,6 vs 67,5%, p = 0,01), sin observar diferencias en el resto de características. En cuanto al tratamiento, destaca que se implantan más desfibriladores (VR, DR o TRC-D) en los pacientes con RTG. En la evolución (seguimiento medio de 1.528 ± 734 días sin RTG y 1.066 ± 497 días con RTG, p < 0,01) los pacientes con RTG presentan mayor incidencia de MS o arritmias sostenidas (12,7 vs 2,5%, p = 0,005) así como mayor mortalidad, tanto global (17,7 vs 7,5%, p = 0,027) como cardiaca (10,1 vs 1,7%, p = 0,015). En el análisis multivariante, independientemente de las variables clásicamente utilizadas (FEVI y clase funcional), la presencia de RTG aumenta el riesgo de mortalidad, tanto global (OR 3,47, IC95% 1,29-9,35) como cardiaca (OR 9,08, IC95% 1,68-48,96).
|
Características basales, tratamiento y evolución en función de la presencia o ausencia de RTG |
|||
|
MCDNI sin RTG (n = 119) |
MCDNI con RTG (n = 80) |
P |
|
|
Edad (años, media ± desviación estándar) |
62,69 ± 12,933 |
61,06 ± 12,887 |
0,385 |
|
Sexo masculino (%) |
81 (67,5%) |
70 (88,6%) |
0,01 |
|
Hipertensión (%) |
67 (55,8%) |
41 (51,9%) |
0,586 |
|
Dislipemia (%) |
53 (44,2%) |
35 (44,3%) |
0,985 |
|
Diabetes (%) |
27 (22,5%) |
20 (25,3%) |
0,647 |
|
Tabaquismo (%) |
68 (57,1%) |
47 (61%) |
0,589 |
|
Fibrilación auricular (%) |
41 (34,2%) |
29 (36,7%) |
0,713 |
|
Enfermedad renal crónica (%) |
23 (19,2%) |
14 (17,7%) |
0,798 |
|
Clase funcional (NYHA) |
0,293 |
||
|
NYHA I |
28 (26,2%) |
28 (36,6%) |
|
|
NYHA II |
73 (68,2%) |
44 (57,2%) |
|
|
NYHA III |
6 (5,6%) |
5 (6,5%) |
|
|
FEVI inicial (%, media ± desviación estándar) |
32,98 ± 8,967 |
27,52 ± 8,728 |
< 0,01 |
|
FEVD inicial (%, media ± desviación estándar) |
48,58 ± 10,743 |
44 ± 13,744 |
0,013 |
|
Tratamiento |
|||
|
BB (%) |
112 (93,3%) |
76 (96,2%) |
0,531 |
|
IECA/ARAII (%) |
88 (73,3%) |
54 (68,4%) |
0,447 |
|
ARM (%) |
73 (60,8%) |
58 (73,4%) |
0,067 |
|
Sac/valsartán (%) |
18 (15%) |
21(26,6%) |
0,044 |
|
Amiodarona (%) |
1 (0,8%) |
5 (6,4%) |
0,037 |
|
Dispositivos |
0,015 |
||
|
No portador (%) |
101 (84,2%) |
58 (73,4%) |
|
|
MCP (%) |
4 (3,3%) |
1 (1,3%) |
|
|
DAI-VR o DR (%) |
4 (3,3%) |
8 (10,1%) |
|
|
TRC-P (%) |
9 (7,5%) |
4 (5,1%) |
|
|
TRC-D (%) |
2 (1,7%) |
8 (10,1%) |
|
|
FEVI en la evolución (%, media ± desviación estándar) |
45,35 ± 11,249 |
40,72 ± 10,737 |
0,173 |
|
FEVD en la evolución (%, media ± desviación estándar) |
55,03 ± 6,839 |
52,55 ± 10,692 |
0,133 |
|
Muerte súbita o arritmias sostenidas en no portadores de DAI (%) |
3 (2,5%) |
10 (12,7%) |
0,005 |
|
Arritmias sostenidas (TV/FV) en portadores de DAI (%) |
1 (0,8%) |
3 (3,8%) |
0,303 |
|
Terapias en portadores de DAI (%) |
1 (0,8%) |
3 (3,8%) |
0,303 |
|
Mortalidad (%) |
|||
|
General |
9 (7,5%) |
14 (17,7%) |
0,027 |
|
Cardíaca |
2 (1,7%) |
8 (10,1%) |
0,015 |
|
DAI: desfibrilador automático implantable; MCDNI: miocardiopatía dilatada no isquémica; MCP: marcapasos; RTG: realce tardío de gadolinio; TRC-D: desfibrilador con terapia de resincronización; TRC-P: marcapasos con terapia de resincronización. |
|||
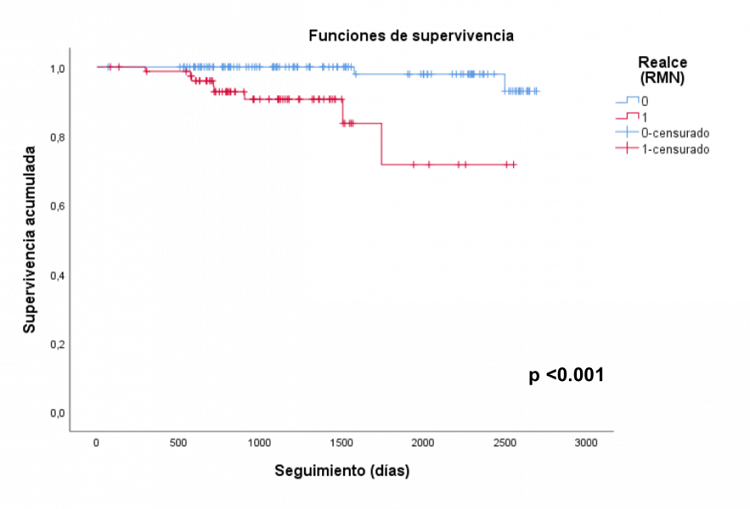
Análisis de supervivencia mediante curvas de Kaplan Meier.
Conclusiones: El RTG es un potente marcador de riesgo en pacientes con MCDNI, asociado con menor FEVI, con mayor carga arrítmica y mortalidad. Puede ser una herramienta útil para identificar, independientemente de FEVI o clase funcional, a pacientes de mayor riesgo.
Comunicaciones disponibles de "Desfibrilador y arritmología clínica"
- 4020-2. IMPACTO PRONÓSTICO DE LA CARGA Y LA LONGITUD DE CICLO DE LAS TV NO SOSTENIDAS EN SUJETOS CON DAI
- Javier Jiménez Candil1, Jendri Manuel Pérez Perozo1, Jesús Manuel Hernández Hernández, José Luis Moríñigo Muñoz, Manuel Sánchez García y Pedro Luis Sánchez Fernández
IBSAL-Hospital Universitario de Salamanca.
- 4020-3. IMPACTO DE LOS DESFIBRILADORES BICAMERALES EN EL RIESGO DE DESCARGAS INAPROPIADAS: ANÁLISIS ESPECÍFICO DEL PAPEL DE LOS DISCRIMINADORES
- Sem Briongos Figuero1, Álvaro Estévez1, Luisa Pérez Álvarez2, José Bautista Martínez-Ferrer3, Enrique García4, Xavier Viñolas Prat5, Ángel Arenal Maíz6, Francisco Javier Alzueta Rodríguez7 y Roberto Muñoz Aguilera1
1Hospital Universitario Infanta Leonor, Madrid. 2Complexo Hospitalario Universitario A Coruña. 3Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (Álava). 4Complexo Hospitalario Universitario de Vigo-Xeral-Cíes, Vigo (Pontevedra). 5Hospital de la Santa Creu i Sant Pau, Barcelona. 6Hospital General Universitario Gregorio Marañón, Madrid. 7Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 4020-4. IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- Nerea Mora Ayestarán, Ignacio Roy Añón, Virginia Álvarez Asiain, Mercedes Ciriza Esandi, Mayte Basurte Elorz, Gemma Lacuey Lecumberri, Marina Segur García, Betel Olaizola Balboa, Marina Oliver Ledesma y Ana Carmen Abecia Ozcariz
Complejo Hospitalario Navarra, Pamplona (Navarra).
- 4020-5. DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- Nerea Mora Ayestarán, Ignacio Roy Añon, Virginia Álvarez Asiain, Mercedes Ciriza Esandi, Mayte Basurte Elorz, Gemma Lacuey Lecumberri, Marina Segur García, Marina Oliver Ledesma, Betel Olaizola Balboa y Nuria Basterra Sola
Complejo Hospitalario de Navarra, Pamplona (Navarra).
- 4020-6. EFECTO DE LA HIDROXICLOROQUINA, AZITROMICINA Y LOPINAVIR/RITONAVIR EN EL INTERVALO QT EN PACIENTES CON INFECCIÓN POR COVID-19
- Julio Echarte-Morales, Carlos Minguito-Carazo, Samuel del Castillo-García, Javier Borrego-Rodríguez, Miguel Rodríguez Santamarta, Enrique Muñoz-Sánchez, Clea Gonzáles-Maniega, Rubén García-Bergel, Paula Menéndez Suárez, Silvia Prieto-González, Carmen Palacios Echevarren, Guisela María Flores Vergara, Tomás Benito-González y Felipe Fernández-Vázquez
Complejo Asistencial Universitario de León.
- 4020-7. PREVALENCIA E IMPACTO EN LA SUPERVIVENCIA DE LA FIBRILACIÓN AURICULAR EN PACIENTES CON AMILOIDOSIS CARDIACA TTR. ANÁLISIS DE UNA COHORTE INTERNACIONAL
- Silvia Vilches Soria1, Esther González López1, Adrián Rivas Pérez1, Luis Enrique Escobar López1, Aitor Hernández1, Fernando Domínguez Rodríguez1, Stefano Perlini2, Claudio Rapezzi3, Mathew Maurer4, Julian Gillmore5 y Pablo García Pavía1
1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid). 2Universidad de Pavía (Italia). 3Universidad de Bolonia (Italia). 4Hospital Universitario de Columbia, Nueva York. 5Centro Nacional de Amiloidosis, Londres.
Más comunicaciones de los autores
-
Álvarez Asiain, Virginia
- 6015-163 - IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA EN PACIENTES CON DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE: CARACTERÍSTICAS, RESULTADOS Y EVOLUCIÓN EN NUESTRO CENTRO
- 6015-164 - DISTRIBUCIÓN Y PREDICTORES DEL LEAK PARAVALVULAR SIGNIFICATIVO EN EL IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA: SCORE DE CALCIO VALVULAR, EL ASESINO SILENCIOSO
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6055-429 - ESTUDIO DE LA VALVULOPATÍA MITRAL PRIMARIA: CARACTERIZACIÓN MOLECULAR Y COMPARATIVA DE LOS DISTINTOS SUBTIPOS ETIOLÓGICOS
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
-
Basterra Sola, Nuria
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 4011-3 - INFLUENCIA DE LA CLASE FUNCIONAL NYHA EN EL PRONÓSTICO A LARGO PLAZO DE PORTADORES DE DAI EN PREVENCIÓN PRIMARIA DE MUERTE SÚBITA
-
Basurte Elorz, Mayte
- 4007-6 - FENOTIPO Y PRONÓSTICO DE LA MIOCARDIOPATÍA DILATADA EN PACIENTES PORTADORES DE MUTACIONES EN DISTROFINA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
-
Ciriza Esandi, Mercedes
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
-
Lacuey Lecumberri, Gemma
- 5001-8 - EFECTO DE UN PROGRAMA DE EJERCICIO EN PACIENTES SEDENTARIOS CON SOBREPESO SOBRE EL ESTADO METABÓLICO Y LA CALIDAD DE VIDA, APLICADO A NIVEL COMUNITARIO
- 6009-109 - DIFERENCIAS DE GÉNERO EN LA APLICACIÓN DE UN PROGRAMA DE EJERCICIO FÍSICO EN PREVENCIÓN CARDIOVASCULAR PRIMARIA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
-
Mora Ayestarán, Nerea
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
-
Olaizola Balboa, Betel
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
-
Oliver Ledesma, Marina
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
-
Roy Añon, Ignacio
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
-
Segur García, Marina
- 5007-4 - SÍNDROMES CORONARIOS AGUDOS EN LA ERA COVID. EXPERIENCIA EN NUESTRO CENTRO
- 6032-327 - IMPACTO DE LA PANDEMIA COVID EN EL CÓDIGO INFARTO EN NUESTRO CENTRO
- 6015-164 - DISTRIBUCIÓN Y PREDICTORES DEL LEAK PARAVALVULAR SIGNIFICATIVO EN EL IMPLANTE PERCUTÁNEO DE VÁLVULA AÓRTICA: SCORE DE CALCIO VALVULAR, EL ASESINO SILENCIOSO
- 6052-418 - ACTIVIDAD DE LA SALA DE HEMODINÁMICA DE UN HOSPITAL TERCIARIO DURANTE LA PANDEMIA COVID
- 6032-328 - COVID-19 Y SU IMPACTO SOBRE LOS SÍNDROMES CORONARIOS AGUDOS SIN ELEVACIÓN DEL ST EN NUESTRO CENTRO
- 6015-163 - IMPLANTE DE VÁLVULA AÓRTICA PERCUTÁNEA EN PACIENTES CON DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE: CARACTERÍSTICAS, RESULTADOS Y EVOLUCIÓN EN NUESTRO CENTRO
- 4020-5 - DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA. ¿NO EN AUSENCIA DE REALCE TARDÍO DE GADOLINIO?
- 4020-4 - IMPLICACIONES ARRÍTMICAS DE LA DISFUNCIÓN VENTRICULAR DERECHA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 6084-634 - ¿DEBEMOS INDICAR UN DESFIBRILADOR AUTOMÁTICO IMPLANTABLE EN PREVENCIÓN PRIMARIA EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR IZQUIERDA GRAVE?
- 6020-202 - AORTOPATÍAS GENÉTICAS COMO CAUSA DE SÍNDROME AÓRTICO AGUDO. ¿LAS SOSPECHAMOS?
