SEC 2017 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Luis Rodríguez Padial
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6036. Intervencionismo percutáneo coronario en los síndromes coronarios agudos
6036-455. Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
Introducción y objetivos: No existen estudios previos centrados en el análisis del tratamiento de lesiones coronarias en ramas secundarias (RS). Objetivo: comparar el resultado del tratamiento percutáneo respecto a tratamiento médico de lesiones de RS de arterias epicárdicas mayores.
Métodos: Estudio de cohortes retrospectivo (2013-2015), 2 hospitales de tercer nivel. Pacientes con coronariografía por angina estable/SCASEST con lesiones en RS (estenosis ≥ 70% en ramas ≥ 2 mm de diámetro) sometidos a ICP o tratamiento conservador a criterio del operador. Se analizó la tasa de eventos (muerte cardiovascular, IAM atribuible a RS, revascularización RS) y el grado funcional.
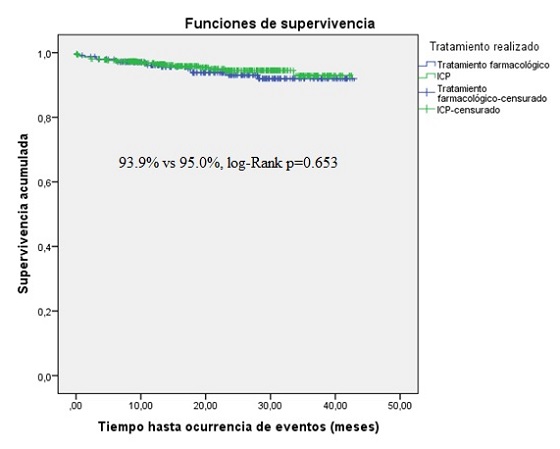
Resultados: Se analizaron 679 lesiones (662 pacientes). En 430 lesiones se realizó ICP (63,3%) y en 249 tratamiento médico (36,6%). Las lesiones en las que se realizó ICP presentaban: mayor diámetro de referencia (2,31 ± 0,17 mm frente a 2,57 ± 0,34 mm, p < 0,0001), mayor longitud de lesión (12,54 ± 3,72 mm frente a 14,77 ± 5,93 mm, p < 0,0001), mayor gravedad de estenosis (78,6 ± 10,8 frente a 86,9 ± 11,1%, p < 0,0001), mayor diámetro del vaso principal que emitía RS (3,12 ± 0,43 mm frente a 3,19 ± 0,41 mm, p = 0,036) y mayor ratio diámetro RS/VP (0,75 ± 0,09 frente a 0,81 ± 0,08, p < 0,0001). Tras un seguimiento medio de 22,2 ± 10,5 meses, no se observaron diferencias en la supervivencia libre de eventos (93,7 frente a 95,0%, p = 0,653). Las variables que se asociaron en el análisis multivariante a la tasa de eventos fueron la diabetes mellitus (HR 2,948, IC95% 1,450-5,994, p = 0,003), el menor diámetro de referencia de RS (HR 0,157, IC95% 0,033-0,742, p = 0,019) y la mayor longitud de la lesión (HR 1,090, IC95% 1,040-1,142, p < 0,0001). El 68,1% de los pacientes del grupo ICP se encontraban en GF-I respecto al 55,7% del grupo conservador (p = 0,011).
|
Características clínicas y angiográficas basales |
||||
|
Variables |
Total (n = 662) |
Tratamiento médico (n = 242) |
ICP (n = 420) |
p |
|
Variables clínicas |
||||
|
Edad media (años) |
64,4 ± 10,7 |
65,1 ± 10,2 |
63,9 ± 10,9 |
0,163 |
|
Sexo masculino (%) |
521 (78,7%) |
182 (75,2%) |
339 (80,7%) |
0,096 |
|
Peso medio (kg) |
80,8 ± 15,1 |
80,0 ± 13,3 |
81,3 ± 16,1 |
0,309 |
|
IMC medio (kg/m2) |
29,2 ± 5,4 |
28,6 ± 4,3 |
29,5 ± 5,9 |
0,095 |
|
HTA (%) |
444 (67,1%) |
175 (72,3%) |
269 (64,0%) |
0,029 |
|
Dislipemia (%) |
342 (51,7%) |
130 (53,7%) |
212 (50,5%) |
0,421 |
|
Diabetes (%) |
229 (34,6%) |
87 (34,9%) |
142 (33,8%) |
0,577 |
|
Diabetes en tratamiento con insulina (%) |
51 (7,7%) |
25 (10,0%) |
26 (6,2%) |
0,054 |
|
Tabaquismo (%) |
373 (56,3%) |
122 (50,4%) |
251 (59,8%) |
0,02 |
|
Antecedentes familiares de CI precoz (%) |
57 (8,6%) |
17 (7,0%) |
40 (9,5%) |
0,27 |
|
EPOC (%) |
52 (7,9%) |
21 (8,7%) |
31 (7,4%) |
0,55 |
|
Enfermedad arterial periférica (%) |
17 (2,6%) |
10 (4,1%) |
7 (1,7%) |
0,053 |
|
Insuficiencia renal crónica (%) |
110 (16,6%) |
38 (15,7%) |
72 (17,1%) |
0,632 |
|
IAM previo (%) |
60 (9,1%) |
33 (13,6%) |
27 (6,4%) |
0,002 |
|
Revascularización percutánea previa (%) |
115 (17,4%) |
48 (19,8%) |
67 (16,0%) |
0,204 |
|
ACV o AIT previo (%) |
11 (1,7%) |
5 (2,1%) |
6 (1,4%) |
0,382 |
|
Neoplasia (%) |
27 (4,1%) |
9 (3,7%) |
18 (4,3%) |
0,723 |
|
Test de isquemia previo (%) |
116 (17,5%) |
42 (17,3%) |
74 (17,6%) |
0,981 |
|
Positivo |
102 (15,4%) |
34 (14,0%) |
68 (16,1%) |
|
|
No concluyente |
5 (0,7%) |
2 (0,8%) |
3 (0,7%) |
0,588 |
|
Negativo |
9 (1,3%) |
6 (2,4%) |
3 (0,7%) |
|
|
Indicación clínica |
||||
|
Angina estable |
164 (24,8%) |
65 (26,9%) |
99 (23,6%) |
|
|
SCASEST |
498 (75,2%) |
177 (73,6%) |
321 (76,4%) |
0,627 |
|
Angina inestable |
169 (25,5%) |
59 (24,4%) |
110 (26,2%) |
|
|
IAM no Q |
329 (49,7%) |
118 (48,8%) |
211 (50,2%) |
|
|
Anatomía coronaria |
||||
|
Nº de arterias principales afectadas (%) |
||||
|
Ninguna |
273 (41,2%) |
93 (38,4%) |
180 (42,9%) |
|
|
Una |
261 (39,4%) |
112 (46,3%) |
149 (35,4%) |
0,015 |
|
Dos |
96 (14,5%) |
31 (12,8%) |
65 (15,4%) |
|
|
Tres |
32 (4,8%) |
6 (2,5%) |
26 (6,1%) |
|
|
Afección de TCI |
14 (2,1%) |
6 (2,5%) |
8 (1,9%) |
0,621 |
|
Afección de DA |
242 (36,6%) |
81 (33,5%) |
161 (38,3%) |
0,211 |
|
Afección de CX |
132 (19,9%) |
40 (16,5%) |
92 (21,9%) |
0,072 |
|
Afección de CD |
161 (24,3%) |
64 (26,4%) |
97 (23,0%) |
0,299 |
|
Puntuación Syntax basal |
7,37 ± 5,65 |
7,30 ± 5,50 |
7,51 ± 5,82 |
0,678 |
|
Función sistólica de ventrículo izquierdo (%) |
||||
|
Normal (≥ 55%) |
543 (83,7%) |
191 (80,6%) |
352 (85,4%) |
|
|
Disfunción leve (45-55%) |
61 (9,4%) |
28 (11,8%) |
33 (8,0%) |
|
|
Disfunción moderada (35-45%) |
22 (3,4%) |
11 (4,6%) |
11 (2,7%) |
0,185 |
|
Disfunción grave (< 35%) |
23 (3,5%) |
7 (3,0%) |
16 (3,9%) |
|
|
Intervencionismo sobre arterias principales |
||||
|
ICP sobre TCI |
14 (2,1%) |
6 (2,5%) |
8 (1,9%) |
0,621 |
|
ICP sobre DA |
244 (36,8%) |
84 (34,7%) |
160 (38,1%) |
0,385 |
|
ICP sobre CX |
133 (20,0%) |
38 (15,7%) |
90 (21,4%) |
0,072 |
|
ICP sobre CD |
162 (24,4%) |
60 (24,8%) |
92 (21,9%) |
0,395 |
|
Tipo de stent implantado |
||||
|
SM |
57 (8,6%) |
26 (17,6%) |
31 (12,9%) |
0,209 |
|
SLF |
331 (85,3%) |
122 (82,4%) |
209 (87,1%) |
< 0,0001 |
|
Puntuación Syntax residual |
1,23 ± 1,90 |
2,60 ± 1,97 |
0,45 ± 1,33 |
|
Conclusiones: No se objetivaron diferencias en la supervivencia libre de eventos entre ambos grupos, aunque se observó mejor grado funcional de los pacientes sometidos a ICP. Las variables que se correlacionaron con la tasa de eventos fueron la diabetes mellitus, el diámetro de RS y la longitud de la lesión.
Comunicaciones disponibles de "Intervencionismo percutáneo coronario en los síndromes coronarios agudos"
- 6036-452. Acceso radial frente a femoral en la intervención coronaria percutánea del infarto agudo de miocardio con elevación del segmento ST con shock cardiogénico. Factibilidad y resultados de mortalidad
- Ignacio Batista Rago, Gustavo Vignolo, Jorge Mayol, Pablo Vázquez, Santiago Alonso, Rodrigo Abreu, Mariana Dieste y Tomas Dieste del Centro Cardiológico Americano, Montevideo (Uruguay).
- 6036-453. Validez externa de los grandes ensayos de trombectomía en angioplastia primaria: comparación con una serie multicéntrica de pacientes consecutivos
- Julio César García Rubio1, Ramón López-Palop2, Luis Fernández González3, Íñigo Lozano Martínez-Luengas1, M. Pilar Carrillo Sáez2, Koldo García San Román3, Alberto Cordero-Fort2 y Roberto Blanco Mata3 del 1Hospital Universitario de Cabueñes, Gijón (Asturias), 2Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante), y 3Hospital de Cruces, Barakaldo (Vizcaya).
- 6036-454. Estudio comparativo de las vías de acceso femoral y braquial tras acceso radial fallido
- Nicolás Manuel Maneiro Melón, Fernando Rebollal Leal, Guillermo Aldama López, Patricia Pardo Martínez, José María Larrañaga Moreira, Xacobe Flores Ríos, Pablo Piñón Esteban y José Manuel Vázquez Rodríguez del Complexo Hospitalario Universitario A Coruña.
- 6036-455. Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- Macarena Cano García1, Carlos Sánchez González1, Juan H. Alonso Briales2, Luz Divina Muñoz Jiménez1, Antonio Jesús Domínguez Franco2, Cristóbal Urbano Carrillo1, José M. Hernández García2 y Manuel Jiménez Navarro2 del 1Hospital Regional Universitario, Málaga, y 2Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6036-456. Uso del stent conificado BioMime de 60 mm de longitud en lesiones coronarias largas: experiencia inicial
- Ernesto Valero Picher1, Luciano Consuegra Sánchez2, Gema Miñana Escrivà1, Sergio García Blas1, Raquel Heredia Cambra1, Jessika González D'Gregorio1, Juan Sanchis Forés1 y Julio Núñez Villota1 del 1Hospital Clínico Universitario de Valencia y 2Hospital General Universitario Santa Lucía, Cartagena (Murcia).
- 6036-457. Tratamiento de la enfermedad coronaria compleja en un hospital sin cirugía cardiaca in situ
- Ramón Maseda Uriza, Alfonso Jurado Román, Fernando Lozano Ruiz Poveda, Ignacio Sánchez Pérez, María Thiscal López Lluva, Pedro Pérez Díaz, Raquel Frías García y Juan Antonio Requena Ibáñez del Hospital General de Ciudad Real.
- 6036-458. Influencia de la circulación colateral precoz en IAM evolucionados en el pronóstico
- Teresa Bretones del Pino1, Alejandro Gutiérrez Barrios1, Miguel Alba Sánchez2, Dolores Cañadas Pruaño2, Sergio Gamaza Chulián2, Enrique Díaz Retamino2, Germán Calle Pérez1 y Rafael Vázquez García1 del 1Hospital Universitario Puerta del Mar, Cádiz, y 2Hospital del S.A.S. de Jerez de la Frontera, Cádiz.
- 6036-459. Bivalirudina asociada a prasugrel en angioplastia primaria
- Francisco Manuel Zafra Cobo1, Alejandro Gutiérrez Barrios2, Luis S. Díaz de la Llera3, José M. Cubero Gómez3, Germán Calle Pérez2, Manuel Jesús Oneto Otero1, Ricardo Zayas Rueda2 y Rafael Vázquez García2 del 1Hospital del S.A.S. de Jerez de la Frontera, Cádiz, 2Hospital Universitario Puerta del Mar, Cádiz, y 3Hospital Universitario Virgen del Rocío, Sevilla.
- 6036-460. Plataformas bioabsorbibles en el contexto del síndrome coronario agudo con elevación del ST: ¿escenario favorable?
- Álvaro Roldán Sevilla, Felipe Hernández Hernández, Iván Tomás Gómez Blázquez, Sandra Mayordomo Gómez, Frank Sliwinski Herrera, Isabel Montilla Padilla, Jorge Nuche Berenguer y Fernando Arribas Ynsaurriaga del Hospital 12 de Octubre, Madrid.
- 6036-461. Revascularización de lesiones intermedias guiada por iFR: eventos clínicos en el mundo real en pacientes con síndrome coronario agudo
- Tomás Benito González, Rodrigo Estévez-Loureiro, Miguel Rodríguez Santamarta, Carlos Minguito Carazo, Carlos Cuellas Ramón, María López Benito, Armando Pérez de Prado y Felipe Fernández Vázquez del Servicio de Cardiología, Complejo Asistencial Universitario de León.
Más comunicaciones de los autores
-
Alonso Briales, Juan H.
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6034-416 - Impacto de la etiología de la regurgitación mitral en la mortalidad tardía de pacientes tratados con mitraclip
- 6018-295 - Enfermedad multivaso en el paciente diabético. Un análisis de nuestro medio. Más allá del estudio FREEDOM
-
Cano García, Macarena
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6034-419 - Disminución del volumen plaquetario medio tras el implante de válvula aórtica transcatéter
- 6035-433 - Comparación del tratamiento de la restenosis intrastent con stent farmacoactivo y balón liberador de fármaco
- 6034-408 - Experiencia con prótesis autoexpansibles recapturables aórticas percutáneas: análisis del desarrollo de nuevos trastornos de conducción y la necesidad de marcapasos permanente
-
Domínguez Franco, Antonio Jesús
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6034-416 - Impacto de la etiología de la regurgitación mitral en la mortalidad tardía de pacientes tratados con mitraclip
- 6018-295 - Enfermedad multivaso en el paciente diabético. Un análisis de nuestro medio. Más allá del estudio FREEDOM
-
Hernández García, José M.
- 4011-6 - Resultados a corto y largo plazo del implante valvular aórtico transcatéter en pacientes con enfermedad hepática crónica: análisis de propensión
- 6018-295 - Enfermedad multivaso en el paciente diabético. Un análisis de nuestro medio. Más allá del estudio FREEDOM
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6034-416 - Impacto de la etiología de la regurgitación mitral en la mortalidad tardía de pacientes tratados con mitraclip
-
Jiménez Navarro, Manuel
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6018-295 - Enfermedad multivaso en el paciente diabético. Un análisis de nuestro medio. Más allá del estudio FREEDOM
- 5012-7 - escala cálcica nula en angio-TC de arterias coronarias: ¿es necesario continuar el estudio? Hallazgos angiográficos y pronóstico en una cohorte de pacientes con agatston igual a 0
- 6008-109 - Disnea de origen cardiológico en el paciente quirúrgico: evaluación de 1.486 casos de traumatología
- 7001-6 - Expresión de genes termogénicos en el tejido adiposo epicárdico de pacientes con insuficiencia cardiaca con fracción de eyección reducida y conservada
- 6034-416 - Impacto de la etiología de la regurgitación mitral en la mortalidad tardía de pacientes tratados con mitraclip
- 7008-9 - Características clínicas, terapéuticas y evolutivas de los pacientes jóvenes ingresados por síndrome coronario agudo. ¿Existen diferencias entre sexos?
- 4009-5 - Importancia de la correlación genotipo-fenotipo en el manejo clínico del síndrome de Marfan
- 6048-571 - Presencia de criterios clínicos de hipercolesterolemia familiar y tratamiento hipolipemiante entre pacientes jóvenes ingresados por síndrome coronario agudo
-
Muñoz Jiménez, Luz Divina
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6034-408 - Experiencia con prótesis autoexpansibles recapturables aórticas percutáneas: análisis del desarrollo de nuevos trastornos de conducción y la necesidad de marcapasos permanente
- 6035-433 - Comparación del tratamiento de la restenosis intrastent con stent farmacoactivo y balón liberador de fármaco
-
Sánchez González, Carlos
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
- 6034-408 - Experiencia con prótesis autoexpansibles recapturables aórticas percutáneas: análisis del desarrollo de nuevos trastornos de conducción y la necesidad de marcapasos permanente
- 6035-433 - Comparación del tratamiento de la restenosis intrastent con stent farmacoactivo y balón liberador de fármaco
-
Urbano Carrillo, Cristóbal
- 6034-408 - Experiencia con prótesis autoexpansibles recapturables aórticas percutáneas: análisis del desarrollo de nuevos trastornos de conducción y la necesidad de marcapasos permanente
- 6035-433 - Comparación del tratamiento de la restenosis intrastent con stent farmacoactivo y balón liberador de fármaco
- 6036-455 - Revascularización percutánea de lesiones coronarias graves en ramas secundarias: resultados respecto a tratamiento médico
