SEC 2021 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
6021. Diferentes aspectos sobre hipertensión pulmonar
6021-3. ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
1Instituto de Cardiología J.F. Cabral, Corrientes (Argentina). 2Hospital Universitario 12 de Octubre, Madrid.
Introducción y objetivos: Aunque es poco común en su forma idiopática, la hipertensión arterial pulmonar (HAP) no es infrecuente en asociación con condiciones asociadas, una de ellas es la esclerodermia (HAP-ESCL). Existen características intrínsecas de la HAP-ESCL que la diferencian de la HAP idiopática/familiar (HAPIF) y que pueden tener impacto en los resultados, como la vasculopatía pulmonar subyacente y afectación difusa de otros órganos y tejidos. Estas condiciones no se traducen en la estratificación de riesgo clásica de pacientes con HAP. Objetivo: comparar las características clínicas, hemodinámicas, estratificación de riesgo y pronóstico a largo plazo de HAPIF vs HAP-ESCL
Métodos: Se incluyeron 240 pacientes con diagnóstico de HAPIF y 84 con HAP-ESCL. La evaluación incluyó parámetros clínicos y hemodinámicos. Se realizó la estratificación de riesgo de acuerdo a la estrategia del registro francés: test de marcha de 6 minutos > 440 m, clase funcional I-II, presión de aurícula derecha 2,5 l/min/m2. De acuerdo al número de variables de bajo riesgo presentes, se clasificaron: bajo riesgo (3-4); intermedio (1-2) y alto riesgo (0). Se confeccionó una curva de supervivencia de Kaplan Meier para estimar supervivencia libre de trasplante a 1, 3 y 5 años
Resultados: Las características clínicas son significativamente diferentes en ambos grupos: HAPS-ESCL tiene peor clase funcional y capacidad de ejercicio, HAPIF mostró mayor gravedad hemodinámica (tabla). La estratificación de riesgo según método francés fue también diferente en HAPIF vs HAP-ESCL, riesgo bajo, intermedio y alto de 25, 50 y 25 vs 10,7, 51,2 y 38,1% respectivamente, p 0,008. La sobrevida libre de trasplante a 1, 3 y 5 años fue significativamente mejor en HAPIF vs HAP-ESCL, 97, 86, y 79 vs 90, 66 y 58% respectivamente, p < 0,001 (fig. 1). La supervivencia libre de trasplante a 1, 3 y 5 años de acuerdo la estratificación de riesgo mediante el método francés en bajo, intermedio y alto, discriminó mejor a HAPIF (p0,024) que a HAP-ESCL (p ns) (fig. 2).
|
Características clínicas en HAPI vs HAP-ESCL |
|||
|
Variable |
HAPIF (240) |
HAP-ESCL (84) |
p |
|
Mujeres, n (%) |
174 (72,5) |
73 (86,9) |
0,008 |
|
Edad, años |
45 ± 16 |
59 ± 12 |
< 0,0001 |
|
Síncope, n (%) |
53 (22,1) |
9 (10,7) |
0,03 |
|
Clase funcional III-IV, n (%) |
155 (64,6%) |
69 (82,1%) |
0,003 |
|
Derrame pericárdico, n (%) |
31 (16,1) |
26 (30) |
0,001 |
|
TAPSE, mm |
17,4 ± 4,4 |
16,3 ± 4,5 |
ns |
|
NT-proBNP, pg/ml |
1.465 ± 2.170 |
3.061 ± 3.660 |
0,016 |
|
Saturación arterial O2, % |
93,4 ± 4,6 |
90,4 ± 7,2 |
0,004 |
|
Presion arterial de O2, mmHg |
67,7 ± 20 |
45,3 ± 16 |
< 0,0001 |
|
DLCO, % |
67,4 ± 20 |
45,3 ± 16 |
< 0,0001 |
|
TM6M (metros) |
410 ± 124 |
313 ± 116 |
< 0,0001 |
|
Presión pulmonar media (mmHg) |
55,8 ± 14 |
47,2 ± 12 |
< 0,0001 |
|
Resistencia vascular pulmonar (unidades Wood) |
13,2 ± 6,7 |
10,8 ± 5,7 |
0,004 |
|
Presión aurícula derecha (mmHg) |
8,4 ± 4,9 |
9 ± 5,1 |
ns |
|
Indice cardiaco (L/min/m2) |
2,3 ± 0,7 |
2,4 ± 0,7 |
ns |
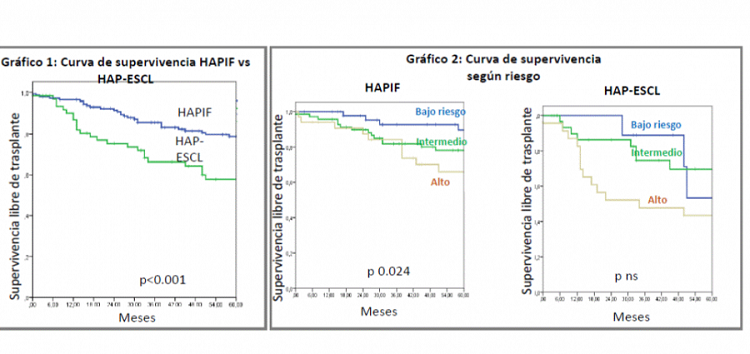
Curvas de sobrevida.
Conclusiones: La HAP-ESCL tiene supervivencia especialmente pobre comparada con HAPIF. La estratificación de riesgo en HAP-ESCL no discrimina correctamente el riesgo intrínseco de esta subpoblación, donde deben, probablemente, considerarse otras variables específicas de la patología que alerten para tomar conductas terapéuticas más avanzadas.
Comunicaciones disponibles de "Diferentes aspectos sobre hipertensión pulmonar"
- 6021-1. MODERADOR
- David Dobarro Pérez, Vigo
- 6021-2. COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
- María José Cristo Ropero, Raquel Luna López, Teresa Segura de la Cal, Alejandro Cruz Utrilla, Alicia Ruiz Martín, Nuria Parra Ochoa, Williams Hinojosa Camargo, Carmen Pérez-Olivares Delgado y Pilar Escribano Subias
Hospital Universitario 2 de Octubre, Madrid.
- 6021-3. ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- María Lorena Coronel Gilio1, Carmen Pérez-Olivares Delgado2, Teresa Segura de la Cal2, María José Cristo Ropero2, Alejandro Cruz Utrilla2, Raquel Luna López2, Mª Teresa Velázquez Martín2, Carmen Jiménez López Guarch2, Ángela Flox Camacho2, Fernando Arribas Ynsaurriaga2 y M. Pilar Escribano Subias2
1Instituto de Cardiología J.F. Cabral, Corrientes (Argentina). 2Hospital Universitario 12 de Octubre, Madrid.
- 6021-4. CATETERISMO DERECHO CON SOBRECARGA DE VOLUMEN EN EL DIAGNÓSTICO DIFERENCIAL Y MANEJO DE PACIENTES CON PERFIL CLÍNICO DE HIPERTENSIÓN PULMONAR ASOCIADA A CARDIOPATÍA IZQUIERDA EN UNA UNIDAD DE REFERENCIA
- Ana Pérez Asensio, Nicolás Maneiro Melón, Ana Lareo Vicente, Sergio Huertas Nieto, Agustín Albarrán González-Trevilla, Fernando Sarnago Cebada, Fernando Arribas Ynsaurriaga, Julio García Tejada, Alejandro Cruz Utrilla, Alicia Ruiz Martín, Aníbal Ruiz Curiel, Macarena Otero Escudero, María Guisasola Cienfuegos, M. Pilar Escribano Subias y Mª Teresa Velázquez Martín
Hospital Universitario 12 de Octubre, Madrid.
- 6021-5. ANGIOPLASTIA PULMONAR EN HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA. EXPERIENCIA INICIAL EN CENTRO SIN CIRUGÍA CARDIACA. TRABAJO EN RED CON CENTRO DE REFERENCIA NACIONAL
- Pedro Pajaro Merino1, Antonio Enrique Gómez Menchero1, Santiago Jesús Camacho Freire1, Jessica Roa Garrido1, José Ignacio Morgado García de Polavieja1, Mª Teresa Velázquez Martín2, Rosa M. Cardenal Piris1 y José Francisco Díaz Fernández1
1Servicio de Cardiología, Hospital Juan Ramón Jiménez, Huelva. 2Servicio de Cardiología, Hospital Universitario 12 de Octubre, Madrid.
- 6021-6. ARTERIOGRAFÍA PULMONAR SELECTIVA EN LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA: CARACTERÍSTICAS TÉCNICAS Y SEGURIDAD EN LA SERIE DE UN CENTRO DE REFERENCIA
- Nicolás Manuel Maneiro Melón, Ana Lareo Vicente, Sergio Huertas Nieto, Ana Pérez Asensio, Allende Pilar Olazabal-Valiente, Iván Gómez Blázquez, Julio García Tejada, Agustín Albarrán González-Trevilla, Fernando Sarnago Cebada, Rafael Salguero Bodes, Pilar Escribano Subias, Fernando Arribas Ynsaurriaga y Maite Velázquez Martín
Servicio de Cardiología, Hospital Universitario 12 de Octubre, Madrid.
- 6021-7. UTILIDAD DEL ECOCARDIOGRAMA TRANSTORÁCICO PARA EL CRIBADO DE ANEURISMAS DE ARTERIA PULMONAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
- María Guisasola Cienfuegos, Jorge Nuche Berenguer, Ana Lareo Vicente, Sergio Alonso Charterina, Fernando Arribas Ynsaurriaga, Pilar Escribano Subias y Carmen Jiménez López Guarch
Hospital Universitario 2 de Octubre, Madrid.
- 6021-8. EL PACIENTE CON SÍNDROME DE DOWN E HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A CARDIOPATÍAS CONGÉNITAS: DE LA INFANCIA A LA EDAD ADULTA
- Julia Playán Escribano1, Elvira Garrido-Lestache2, Teresa Segura de la Cal3, María Álvarez Fuente2, Amaya Martínez Meñaca4, Carlos Labrandero5, Joaquín Rueda Soriano6, Antonio Moreno Galdó7, Francisco José García Hernández8, Alberto Mendoza Soto3, Laura Dos Subirá7, Inmaculada Guillén Rodríguez8, Marta López Ramón9, María Jesús del Cerro Marín2 y Pilar Escribano Subias3
1Hospital Clínico San Carlos, Madrid. 2Hospital Universitario Ramón y Cajal, Madrid. 3Hospital Universitario 12 de Octubre, Madrid. 4Hospital Universitario Marqués de Valdecilla, Santander, Cantabria. 5Hospital Universitario La Paz, Madrid. 6Hospital Universitario La Fe, Valencia. 7Hospital Universitario Vall d'Hebron, Barcelona. 8Hospital Universitario Virgen del Rocío, Sevilla. 9Hospital Universitario Miguel Servet, Zaragoza.
- 6021-9. LA ERA DE LAS MEDICIONES NO INVASIVAS: UNA NUEVA ECUACIÓN ECOCARDIOGRÁFICA PARA LA ESTIMACIÓN DE LA RESISTENCIA VASCULAR PULMONAR
- Tania Tamara Muñoz Hernández, Elizabeth Hirschhaut Shour, Simón Tovar Blanco y María Luisa Pellino
Hospital Militar Dr. Carlos Arvelo, Caracas, (Venezuela).
- 6021-10. UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- Teresa Segura de la Cal1, Carmen Pérez-Olivares Delgado1, Alejandro Cruz Utrilla1, María José Cristo Ropero1, Raquel Luna López1, Alicia Ruiz1, Carlos Andrés Quezada Loaiza1, María Lorena Coronel Gilio2, Fernando Arribas Ynsaurriaga1 y Pilar Escribano Subias1
1Hospital Universitario 12 de Octubre, Madrid. 2Instituto de Cardiología J.F. Cabral, Corrientes (Argentina).
- 6021-11. AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- Ana Pérez Asensio, Alejandro Cruz Utrilla, Teresa Segura de la Cal, María José Cristo Ropero, Raquel Luna López, Mª Teresa Velázquez Martín, Carmen Jiménez López Guarch, José Antonio García Robles, Fernando Arribas Ynsaurriaga, Fernando Sarnago Cebada y Pilar Escribano Subias
Hospital Universitario 12 de Octubre, Madrid.
Más comunicaciones de los autores
-
Arribas Ynsaurriaga, Fernando
- 6022-13 - PAPEL DE LA ENFERMERA EN LA PATOLOGÍA VALVULAR: FIGURA CENTRAL EN LA UNIDAD DE VALVULOPATÍAS
- 6038-2 - TÉCNICO ESPECIALISTA EN ECOCARDIOGRAFÍA: UNA FIGURA IMPRESCINDIBLE EN LA UNIDAD DE IMAGEN CARDIACA
- 6045-10 - MONITORIZACIÓN REMOTA AVANZADA: EXPERIENCIA PILOTO CON KARDIA 6L EN PACIENTES PORTADORES DE TERAPIAS DE RESINCRONIZACIÓN CARDIACA
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 5026-8 - ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR NO DOCUMENTADA: EFICAZ Y SEGURO
- 6035-9 - ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN: UN CAMINO POR ANDAR
- 5020-2 - ANTICOAGULACIÓN EN LA FIBRILACIÓN AURICULAR DE PACIENTES MUY ANCIANOS CON RIVAROXABÁN
- 6042-5 - RIVAROXABÁN EN PACIENTES CON FIBRILACIÓN AURICULAR Y ARTERIOPATÍA PERIFÉRICA. DATOS DE UN ESTUDIO MULTICÉNTRICO
- 6021-4 - CATETERISMO DERECHO CON SOBRECARGA DE VOLUMEN EN EL DIAGNÓSTICO DIFERENCIAL Y MANEJO DE PACIENTES CON PERFIL CLÍNICO DE HIPERTENSIÓN PULMONAR ASOCIADA A CARDIOPATÍA IZQUIERDA EN UNA UNIDAD DE REFERENCIA
- 4004-7 - COMPLICACIONES ASOCIADAS A CATÉTERES CENTRALES DE INSERCIÓN PERIFÉRICA Y CATÉTERES TIPO HICKMAN EN PACIENTES CON HIPERTENSIÓN PULMONAR AVANZADA
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6034-7 - IMPLICACIÓN CLÍNICA DE LAS COMPLICACIONES DETECTADAS EN PLANOS MODIFICADOS ADICIONALES A LOS ESTANDARIZADOS DE ECOCARDIOGRAFÍA TRANSTORÁCICA EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES
- 6035-8 - ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN PARA LA VALORACIÓN DEL RIESGO CARDIOVASCULAR PERIOPERATORIO EN CIRUGÍA NO CARDIACA
- 6021-7 - UTILIDAD DEL ECOCARDIOGRAMA TRANSTORÁCICO PARA EL CRIBADO DE ANEURISMAS DE ARTERIA PULMONAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-6 - ARTERIOGRAFÍA PULMONAR SELECTIVA EN LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA: CARACTERÍSTICAS TÉCNICAS Y SEGURIDAD EN LA SERIE DE UN CENTRO DE REFERENCIA
- 6048-8 - ABLACIÓN DEL NÓDULO AURÍCULOVENTRICULAR EN PACIENTES CON INSUFICIENCIA CARDIACA Y FIBRILACIÓN AURICULAR PERMANENTE: ¿CUÁNTO DEBEMOS ESPERAR?
- 6018-10 - PREDICTORES DE POSITIVIDAD EN ESTUDIO ELECTROFISIOLÓGICO Y DE RECIDIVA CLÍNICA EN PACIENTES CON SOSPECHA NO DOCUMENTADA DE TAQUICARDIA PAROXÍSTICA SUPRAVENTRICULAR
- 4001-7 - FORMACIÓN DE LA LESIÓN DE RADIOFRECUENCIA CONTROLADA POR TEMPERATURA EN TIEMPO REAL: LESIONES EX VIVO Y APLICACIÓN EN TAQUICARDIA AURICULAR MACRORREENTRANTE
- 6001-4 - VALIDACIÓN DE LA ESCALA 2MACE EN LA PREDICCIÓN DE EVENTOS CARDIOVASCULARES ADVERSOS EN PACIENTES CON FIBRILACIÓN AURICULAR ANTICOAGULADOS CON RIVAROXABÁN. ANÁLISIS DE LOS RESULTADOS DEL ESTUDIO NACIONAL EMIR
- 5005-3 - EXPERIENCIA INICIAL EN ESTIMULACIÓN DE RAMA IZQUIERDA CON CABLE DE HÉLICE RETRÁCTIL FRENTE A CABLE SIN LUMEN
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6048-7 - ¿SE NECESITAN TÉCNICAS DE IMAGEN ADICIONALES PARA MINIMIZAR LA RADIACIÓN EN LA CRIOABLACIÓN DE FIBRILACIÓN AURICULAR? LA ESTRATEGIA VLADIMIR
- 6018-5 - LA ABLACIÓN EMPÍRICA DE VÍA LENTA EN PACIENTES CON TAQUICARDIA SUPRAVENTRICULAR PAROXÍSTICA SOSPECHADA PERO NO DOCUMENTADA NI INDUCIBLE ES EFICAZ EN LA REDUCCIÓN DE RECIDIVAS
- 4004-2 - VALOR PRONÓSTICO DE LAS VARIANTES GENÉTICAS EN LA HIPERTENSIÓN ARTERIAL PULMONAR. ¿SON PREOCUPANTES LAS VARIANTES EN BMPR2?
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6029-10 - UTILIDAD DE PLANOS ECOCARDIOGRÁFICOS MODIFICADOS OFF-AXIS VIEWS FRENTE A CONVENCIONALES EN LA DETECCIÓN DE COMPLICACIONES EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES CENTRALES
- 5012-4 - LA PRESENCIA DE ENFERMEDAD VASCULAR ES UN IMPORTANTE MARCADOR PRONÓSTICO EN PACIENTES CON FIBRILACIÓN AURICULAR. ANÁLISIS DEL ESTUDIO PROSPECTIVO Y MULTICÉNTRICO EMIR
-
Coronel Gilio, María Lorena
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6012-12 - ANTAGONISMO NEUROHORMONAL COMPLETO EN INSUFICIENCIA CARDIACA: EMPLEO SEGÚN LA FRACCIÓN DE EYECCIÓN Y VARIABLES DETERMINANTES. (REGISTRO OFFICE I)
-
Cristo Ropero, María José
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 4004-2 - VALOR PRONÓSTICO DE LAS VARIANTES GENÉTICAS EN LA HIPERTENSIÓN ARTERIAL PULMONAR. ¿SON PREOCUPANTES LAS VARIANTES EN BMPR2?
- 4004-6 - EFICACIA, SEGURIDAD Y SUPERVIVENCIA DEL PRIMER PROGRAMA DE ANGIOPLASTIA PULMONAR EN PACIENTES CON HPTEC INOPERABLE EN UN CENTRO DE REFERENCIA NACIONAL. SIETE AÑOS DE EXPERIENCIA
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-2 - COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 4004-7 - COMPLICACIONES ASOCIADAS A CATÉTERES CENTRALES DE INSERCIÓN PERIFÉRICA Y CATÉTERES TIPO HICKMAN EN PACIENTES CON HIPERTENSIÓN PULMONAR AVANZADA
-
Cruz Utrilla, Alejandro
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 4004-6 - EFICACIA, SEGURIDAD Y SUPERVIVENCIA DEL PRIMER PROGRAMA DE ANGIOPLASTIA PULMONAR EN PACIENTES CON HPTEC INOPERABLE EN UN CENTRO DE REFERENCIA NACIONAL. SIETE AÑOS DE EXPERIENCIA
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-2 - COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-4 - CATETERISMO DERECHO CON SOBRECARGA DE VOLUMEN EN EL DIAGNÓSTICO DIFERENCIAL Y MANEJO DE PACIENTES CON PERFIL CLÍNICO DE HIPERTENSIÓN PULMONAR ASOCIADA A CARDIOPATÍA IZQUIERDA EN UNA UNIDAD DE REFERENCIA
- 4004-2 - VALOR PRONÓSTICO DE LAS VARIANTES GENÉTICAS EN LA HIPERTENSIÓN ARTERIAL PULMONAR. ¿SON PREOCUPANTES LAS VARIANTES EN BMPR2?
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 4004-7 - COMPLICACIONES ASOCIADAS A CATÉTERES CENTRALES DE INSERCIÓN PERIFÉRICA Y CATÉTERES TIPO HICKMAN EN PACIENTES CON HIPERTENSIÓN PULMONAR AVANZADA
- 4004-3 - HIPERTENSIÓN ARTERIAL PULMONAR PEDIÁTRICA. ¿DEBEMOS CAMBIAR LAS ACTUALES RECOMENDACIONES DE ESTUDIO GENÉTICO?
- 6031-7 - NUEVAS VÍAS GENÉTICO-MOLECULARES EN LA HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ENFERMEDADES DEL TEJIDO CONECTIVO
-
Escribano Subias, M. Pilar
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-4 - CATETERISMO DERECHO CON SOBRECARGA DE VOLUMEN EN EL DIAGNÓSTICO DIFERENCIAL Y MANEJO DE PACIENTES CON PERFIL CLÍNICO DE HIPERTENSIÓN PULMONAR ASOCIADA A CARDIOPATÍA IZQUIERDA EN UNA UNIDAD DE REFERENCIA
- 4004-3 - HIPERTENSIÓN ARTERIAL PULMONAR PEDIÁTRICA. ¿DEBEMOS CAMBIAR LAS ACTUALES RECOMENDACIONES DE ESTUDIO GENÉTICO?
- 4004-7 - COMPLICACIONES ASOCIADAS A CATÉTERES CENTRALES DE INSERCIÓN PERIFÉRICA Y CATÉTERES TIPO HICKMAN EN PACIENTES CON HIPERTENSIÓN PULMONAR AVANZADA
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6021-2 - COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
- 6021-7 - UTILIDAD DEL ECOCARDIOGRAMA TRANSTORÁCICO PARA EL CRIBADO DE ANEURISMAS DE ARTERIA PULMONAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-6 - ARTERIOGRAFÍA PULMONAR SELECTIVA EN LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA: CARACTERÍSTICAS TÉCNICAS Y SEGURIDAD EN LA SERIE DE UN CENTRO DE REFERENCIA
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6021-8 - EL PACIENTE CON SÍNDROME DE DOWN E HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A CARDIOPATÍAS CONGÉNITAS: DE LA INFANCIA A LA EDAD ADULTA
- 4004-4 - HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA AL VIRUS DE LA INMUNODEFICIENCIA HUMANA EN ESPAÑA. EPIDEMIOLOGÍA, TRATAMIENTO Y PRONÓSTICO
- 4004-6 - EFICACIA, SEGURIDAD Y SUPERVIVENCIA DEL PRIMER PROGRAMA DE ANGIOPLASTIA PULMONAR EN PACIENTES CON HPTEC INOPERABLE EN UN CENTRO DE REFERENCIA NACIONAL. SIETE AÑOS DE EXPERIENCIA
- 4004-2 - VALOR PRONÓSTICO DE LAS VARIANTES GENÉTICAS EN LA HIPERTENSIÓN ARTERIAL PULMONAR. ¿SON PREOCUPANTES LAS VARIANTES EN BMPR2?
- 6031-7 - NUEVAS VÍAS GENÉTICO-MOLECULARES EN LA HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ENFERMEDADES DEL TEJIDO CONECTIVO
-
Flox Camacho, Ángela
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
-
Jiménez López Guarch, Carmen
- 6038-2 - TÉCNICO ESPECIALISTA EN ECOCARDIOGRAFÍA: UNA FIGURA IMPRESCINDIBLE EN LA UNIDAD DE IMAGEN CARDIACA
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 6035-9 - ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN: UN CAMINO POR ANDAR
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6029-10 - UTILIDAD DE PLANOS ECOCARDIOGRÁFICOS MODIFICADOS OFF-AXIS VIEWS FRENTE A CONVENCIONALES EN LA DETECCIÓN DE COMPLICACIONES EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES CENTRALES
- 6035-8 - ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN PARA LA VALORACIÓN DEL RIESGO CARDIOVASCULAR PERIOPERATORIO EN CIRUGÍA NO CARDIACA
- 6021-7 - UTILIDAD DEL ECOCARDIOGRAMA TRANSTORÁCICO PARA EL CRIBADO DE ANEURISMAS DE ARTERIA PULMONAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6034-7 - IMPLICACIÓN CLÍNICA DE LAS COMPLICACIONES DETECTADAS EN PLANOS MODIFICADOS ADICIONALES A LOS ESTANDARIZADOS DE ECOCARDIOGRAFÍA TRANSTORÁCICA EN PACIENTES PORTADORES DE DISPOSITIVOS DE SOPORTE MECÁNICO Y CATÉTERES
-
Luna López, Raquel
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 5013-2 - MODELO ELECTROCARDIOGRÁFICO PARA EL DIAGNÓSTICO DIFERENCIAL ENTRE EL ORIGEN EN TRACTO DE SALIDA DE VENTRÍCULO DERECHO E IZQUIERDO DE ARRITMIAS VENTRICULARES IDIOPÁTICAS
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6021-2 - COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
-
Pérez-Olivares Delgado, Carmen
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 6031-7 - NUEVAS VÍAS GENÉTICO-MOLECULARES EN LA HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ENFERMEDADES DEL TEJIDO CONECTIVO
- 4004-2 - VALOR PRONÓSTICO DE LAS VARIANTES GENÉTICAS EN LA HIPERTENSIÓN ARTERIAL PULMONAR. ¿SON PREOCUPANTES LAS VARIANTES EN BMPR2?
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6021-2 - COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
-
Segura de la Cal, Teresa
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6021-2 - COVID-19 EN LOS PACIENTES CON HIPERTENSIÓN PULMONAR. EXPERIENCIA DE UN CENTRO
- 4004-5 - VALOR AÑADIDO DE LA ERGOESPIROMETRÍA EN LA ESTIMACIÓN DEL RIESGO EN LA HIPERTENSIÓN ARTERIAL PULMONAR
- 6021-10 - UTILIDAD DE LA ERGOESPIROMETRÍA PARA EL DIAGNÓSTICO Y LA MONITORIZACIÓN DE LA ENFERMEDAD VENOOCLUSIVA PULMONAR
- 6021-8 - EL PACIENTE CON SÍNDROME DE DOWN E HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A CARDIOPATÍAS CONGÉNITAS: DE LA INFANCIA A LA EDAD ADULTA
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
-
Velázquez Martín, M. Teresa
- 5017-5 - VALORACIÓN DE LA CAPACIDAD FUNCIONAL EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA. ROL DE LA ERGOESPIROMETRÍA
- 6034-11 - RADIACIÓN OCUPACIONAL EN CARDIOLOGÍA: ¿IMPORTA A LA HORA DE ELEGIR UNA SUBESPECIALIDAD?
- 6021-4 - CATETERISMO DERECHO CON SOBRECARGA DE VOLUMEN EN EL DIAGNÓSTICO DIFERENCIAL Y MANEJO DE PACIENTES CON PERFIL CLÍNICO DE HIPERTENSIÓN PULMONAR ASOCIADA A CARDIOPATÍA IZQUIERDA EN UNA UNIDAD DE REFERENCIA
- 4014-6 - EVOLUCIÓN HOSPITALARIA Y AL AÑO DE SEGUIMIENTO EN PACIENTES CON DISECCIÓN CORONARIA ESPONTÁNEA. DATOS DEL REGISTRO NACIONAL DE DCE (RN-DCE)
- 4004-6 - EFICACIA, SEGURIDAD Y SUPERVIVENCIA DEL PRIMER PROGRAMA DE ANGIOPLASTIA PULMONAR EN PACIENTES CON HPTEC INOPERABLE EN UN CENTRO DE REFERENCIA NACIONAL. SIETE AÑOS DE EXPERIENCIA
- 6021-11 - AUMENTO DE LA SUPERVIVENCIA EN EL SÍNDROME DE EISENMENGER. ¿CÓMO SON LOS PACIENTES DE MAYOR EDAD?
- 6021-5 - ANGIOPLASTIA PULMONAR EN HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA. EXPERIENCIA INICIAL EN CENTRO SIN CIRUGÍA CARDIACA. TRABAJO EN RED CON CENTRO DE REFERENCIA NACIONAL
- 6021-6 - ARTERIOGRAFÍA PULMONAR SELECTIVA EN LA HIPERTENSIÓN PULMONAR TROMBOEMBÓLICA CRÓNICA: CARACTERÍSTICAS TÉCNICAS Y SEGURIDAD EN LA SERIE DE UN CENTRO DE REFERENCIA
- 6021-3 - ¿DEBEMOS ACTUALIZAR LA ESTRATIFICACIÓN DE RIESGO EN HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A ESCLERODERMIA?
- 4020-6 - TRATAMIENTO DE LA REESTENOSIS DE DISPOSITIVOS VASCULARES BIOABSORBIBLES. RESULTADOS ANGIOGRÁFICOS Y A 1 AÑO DE SEGUIMIENTO DEL ESTUDIO PROSPECTIVO RIBS VII
