SEC 2022 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
6057. Insuficiencia valvular y endocarditis
6057-6. IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
Hospital Universitario Ramón y Cajal, Madrid.
Introducción y objetivos: El manejo óptimo de los pacientes con insuficiencia tricuspídea (IT) es un desafío clínico. La dilatación y disfunción del ventrículo derecho (VD) son criterios establecidos de intervención valvular. La adaptación del VD a la sobrecarga de volumen y en concreto el acoplamiento ventrículo arterial derecho (Ac-VA) puede jugar un papel pronóstico adicional en la valoración de estos pacientes. El objetivo de este estudio fue comparar la asociación pronóstica de diferentes medidas no invasivas de Ac-VA en esta población.
Métodos: Pacientes consecutivos con IT ≥ grave evaluados en la clínica valvular fueron prospectivamente incluidos en este estudio. Se calculó el Ac-VA como el cociente entre la función del VD y la presión sistólica de la arteria pulmonar (PSAP). La función del VD se calculó con diferentes medidas: TAPSE, onda S TDI y con parámetros de deformación: strain de pared libre VD (SPL), strain global (SLG) así como strain de AD (SAD) como parámetro subrogado de función diastólica de VD (EPIQ, X Philips Medical Systems). Se analizó la correlación de estas medidas de Ac-VA con las medidas invasivas en el subgrupo de pacientes sometidos a un cateterismo derecho. Se definió un endpoint combinado de ingreso hospitalario por insuficiencia cardiaca o mortalidad por todas las causas.
Resultados: Se incluyó un total de 176 pacientes (76 ± 9 años, 70% mujeres). La tabla muestra los valores de función de VD de los pacientes. Tras una mediana de seguimiento de 2,2 años (rango IC 12-41 meses) el 38% de los pacientes sufrieron el endpoint combinado. Entre todas las medidas, el Ac-VA SPL fue la que se asoció de manera más potente al pronóstico (fig. A, AUC 0,81, p < 0,001, valor de corte 45 U/mmHg, Sens 73%, especificidad 73%). Las medidas de AC-VA por parámetros de deformación fueron predictores del endpoint combinado (p < 0,001, tabla, fig. B). El Ac-VA SPL fue un predictor de eventos de manera independiente a la edad, sexo, FEVI y clase funcional (HR ajustado 0,97 (0,95-0,99). En el subgrupo de pacientes sometido a cateterismo derecho (n = 77) el Ac-VA SPL medido por ecocardiografía mostro una correlación moderada con la medida invasiva (r = 0,67, p < 0,001).
|
Comparación de parámetros de VD y análisis de Cox |
||||||
|
Variable |
Todos los pacientes (n = 176) |
Pacientes con eventos (n = 67) |
Pacientes sin eventos (n = 109) |
p |
Análisis Univariante Cox, HR (IC) |
p |
|
Presión sistólica VD, mmHg |
45 ± 13 |
48 ± 14 |
43 ± 12 |
0,12 |
1,01 (0,99-1,03) |
0,39 |
|
Área telediastólica VD, cm2 |
22 ± 6 |
25 ± 7 |
20 ± 6 |
< 0,001 |
1,07 (1,04- 1,10) |
< 0,001 |
|
Área telesistólica VD, cm2 |
12 ± 4 |
14 ± 4 |
11 ± 4 |
0,002 |
1,09 (1,04- 1,14) |
< 0,001 |
|
Cambio fraccional VD, % |
44 ± 13 |
43 ± 16 |
45 ± 8 |
0,41 |
2,76 (0,29-29,4) |
0,40 |
|
TAPSE, mean ± SD, mm |
20,6 ± 4 |
20,6 ± 4 |
20,7 ± 4 |
0,97 |
0,99 (0,94-1,05) |
0,83 |
|
Onda S´ TDI, cm/sec |
10,3 ± 2 |
10,1 ± 2 |
10,6 ± 2 |
0,20 |
0,92 (0,80-1,05) |
0,20 |
|
Strain pared libre VD (SPL)% |
-21,3 ± 6 |
-16,9 ± 5 |
-24 ± 5 |
< 0,001 |
1,15 (1,10-1,21) |
< 0,001 |
|
Strain longitudinal global (SLG)% |
-18,1 ± 5 |
-14,6 ± 5 |
20,2 ± 4 |
< 0,001 |
1,16 (1,12-1,22) |
< 0,001 |
|
Strain AD, % |
11 (7-16) |
8,7 (6-13) |
13 (10-19) |
< 0,001 |
0,90 (0,86-0,95) |
< 0,001 |
|
Ac-VA cambio fraccional |
115,4 ± 44 |
106,0 ± 30 |
116,9 ± 50 |
0,15 |
0 (0-3,92) |
0,45 |
|
Ac-VA TAPSE |
52,8 ± 20 |
48,2 ± 14 |
54 ± 22 |
0,06 |
0,99 (0,97-1,01) |
0,19 |
|
Ac-VA TDI |
27,0 ± 11 |
23,9 ± 9 |
28,5 ± 12 |
0,056 |
0,98 (0,95-1,01) |
0,20 |
|
Ac-VA SPL |
54 ± 23 |
39,0 ± 14 |
62,5 ± 24 |
< 0,001 |
0,96 (0,95-0,98) |
< 0,001 |
|
Ac-VA SLG |
45,8 ± 19 |
34,4 ± 13 |
52,6 ± 19 |
< 0,001 |
0,96 (0,94-0,97) |
< 0,001 |
|
Ac-VA strain AD |
34 ± 26 |
21,7 ± 12 |
39,3 ± 27 |
< 0,001 |
0,96 (0,94-0,98) |
< 0,001 |
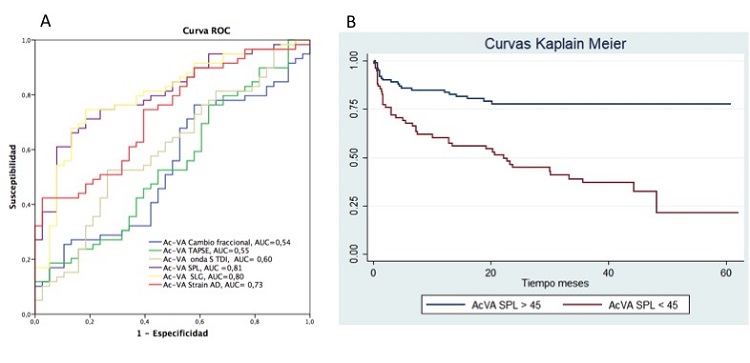
Comparación de curvas ROC y curva Kaplan Meier.
Conclusiones: El Ac-VD medido por técnicas de deformación es un predictor independiente de eventos cardiovasculares con potencial para identificar aquellos pacientes que se benefician de una intervención más precoz.
Comunicaciones disponibles de "Insuficiencia valvular y endocarditis"
- 6057-1. MODERADORA
- Victoria Delgado García, Badalona
- 6057-2. EXPERIENCIA INICIAL DE UN CENTRO DE ALTO VOLUMEN EN EL TRATAMIENTO TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- Berenice Caneiro Queija, Rodrigo Estévez Loureiro, José Antonio Baz Alonso, Manuel Barreiro Pérez, Francisco Calvo Iglesias, Luis Puga, Lucía Rioboo Lestón, Emad Abu Assi, Pablo Pazos López y Andrés Íñiguez Romo
Hospital Álvaro Cunqueiro, Vigo (Pontevedra).
- 6057-3. EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS TRATAMIENTO PERCUTÁNEO DE LA INSUFICIENCIA TRICUSPÍDEA MEDIANTE DISPOSITIVO DE APROXIMACIÓN BORDE A BORDE
- Basilio Angulo Lara1, Susana Mingo Santos1, Carlos Collado Macián1, María del Trigo Espinosa1, Sara Navarro Nieto1, Daniel Escribano García1, Rodrigo Estévez Loureiro2, David Sánchez Ortiz1, Francisco Javier Goicolea Ruigómez1 y Vanessa Moñivas Palomero1
1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid) y 2Hospital do Meixoeiro, Vigo (Pontevedra).
- 6057-4. IMPACTO PRONÓSTICO DEL MECANISMO DE LA INSUFICIENCIA TRICUSPÍDEA GRAVE EN UNA SERIE DE PACIENTES DE UN HOSPITAL DE TERCER NIVEL DE NUESTRO MEDIO
- Gloria María Heredia Campos, Martín Ruiz Ortiz, Mónica Delgado Ortega, Ana Fernández Ruiz, Consuelo Fernández-Avilés Irache, Adriana Resúa Collazo, Fátima Esteban Martínez, Ana María Rodríguez Almodóvar, Dolores Mesa Rubio y Manuel Pan Álvarez-Osorio
Servicio de Cardiología del Hospital Universitario Reina Sofía, Córdoba.
- 6057-5. INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- María Ascensión Sanromán Guerrero, Rocío Hinojar Baydes, Ariana González, Ana García Martín, Ángel Sánchez Recalde, Ana Pardo Sanz, Cristina García Sebastián, Covadonga Fernández-Golfín Lobán y José Luis Zamorano
Hospital Universitario Ramón y Cajal, Madrid.
- 6057-6. IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- Rocío Hinojar Baydes, Ariana González, Ana García Martín, Juan Manuel Monteagudo Ruiz, Inés García-Lunar, Sonia Rivas-García, Cristina García-Sebastián, María Ascensión Sanromán Guerrero, Ana Pardo Sanz, Luisa Salido Tahoces, Ángel Sánchez-Recalde, José Luis Zamorano y Covadonga Fernández-Golfín Lobán
Hospital Universitario Ramón y Cajal, Madrid.
- 6057-7. MANEJO DE LA INSUFICIENCIA TRICUSPÍDEA MODERADA/GRAVE RESIDUAL TRAS TROMBOENDARTERECTOMÍA PULMONAR. EXPERIENCIA DE UN CENTRO DE REFERENCIA
- Williams Hinojosa Camargo1, Lorena Gómez Burgueño1, Macarena Otero Escudero1, Alejandro Cruz Utrilla1, Raquel Luna López1, Teresa Segura de la Cal1, María Jesús López Gude2, José María Cortina Romero2, Sergio Huertas Nieto2, M. Carmen Jiménez López-Guarch2, José Luis Pérez Vela2, Fernando Arribas Ynsaurriaga1 y M. Pilar Escribano Subías2
1Hospital Universitario 12 de Octubre, Servicio de Cardiología, Madrid y 2Unidad Multidisciplinar de Hipertensión pulmonar, Hospital 12 de Octubre. Madrid.
- 6057-8. ENDOCARDITIS FÚNGICA: UNA ETIOLOGÍA INFRECUENTE, PERO MUY GRAVE, DE ENDOCARDITIS INFECCIOSA. EXPERIENCIA A LO LARGO DE UN PERÍODO DE 35 AÑOS (1987-2021) EN UN CENTRO DE REFERENCIA
- Manuel Díaz Andrade, Luis Carlos Maestre Luque, Javier Herrera Flores, Alberto Torres Zamudio, Juan Carlos Castillo Domínguez, Manuel Crespín Crespín, José López Aguilera, Dolores Mesa Rubio, Amador López Granados, Elías Romo Peñas, Manuel Pan Álvarez-Osorio y Manuel Anguita Sánchez
Hospital Universitario Reina Sofía, Córdoba.
- 6057-9. DERIVACIÓN DE PACIENTES CON ENDOCARDITIS INFECCIOSA A CENTROS DE REFERENCIA: IMPACTO EN EL TRATAMIENTO Y EL PRONÓSTICO
- Pablo Zulet Fraile1, Carmen Olmos Blanco1, Adrián Jerónimo Baza1, Carlos Nicolás Pérez García1, Javier López Díaz2, Carmen Sáez-Bejar3, Javier Pérez Serrano3, Paloma Pulido Garrido2, María de Miguel Álava2, Gonzalo Cabezón Villalba2, Isidre Vila Costa1 y José Alberto San Román Calvar2
1Hospital Clínico San Carlos, Madrid, 2Hospital Clínico Universitario de Valladolid y 3Hospital Universitario de La Princesa, Madrid.
- 6057-10. REMODELADO DEL VENTRÍCULO IZQUIERDO E INSUFICIENCIA AÓRTICA CRÓNICA: ¿LAS VÁLVULAS AÓRTICAS BICÚSPIDES SE COMPORTAN IGUAL A UNA TRICÚSPIDE?
- Gino Graciani Rojas Lavado1, Esther González Bartol1, Teresa Sevilla Ruiz2, José Francisco Gil Fernández1, Jordi Candela Ferre1, Paloma Pulido Garrido1, María de Miguel Álava1, Javier Gómez Herrero1, David Carnicero Martínez1, Sara Martín Paniagua1, Adrián Lozano Ibáñez1, Ana Revilla Orodea2, Itziar Gómez Salvador2 y José Alberto San Román Calvar2
1Hospital Clínico Universitario de Valladolid y 2Hospital Clínico Universitario. CIBER de Enfermedades Cardiovasculares. CIBERCV, Valladolid.
- 6057-11. COMPORTAMIENTO DEL VENTRÍCULO DERECHO TRAS EL TRATAMIENTO DE LA INSUFICIENCIA MITRAL CON MITRACLIP EN PACIENTES CON DISFUNCIÓN VENTRICULAR DERECHA PREVIA AL IMPLANTE
- Paula Vela Martín1, Susana Mingo Santos1, María del Trigo Espinosa1, Antonio Portolés Hernández2, Sara Navarro Rico1, Carlos Collado Macián1, Basilio Angulo Lara1, Jesús González Mirelis1, Juan Francisco Oteo Domínguez1, Francisco Javier Goicolea Ruigómez1 y Vanessa Moñivas Palomero1
1Hospital Universitario Puerta de Hierro, Majadahonda (Madrid) y 2Hospital General Universitario Gregorio Marañón, Servicio de Cardiología, Madrid.
- 6057-12. CARACTERIZACIÓN DEL PERFIL CLÍNICO Y PRONÓSTICO DE LA INSUFICIENCIA MITRAL FUNCIONAL Y NO FUNCIONAL EN PACIENTES CON INSUFICIENCIA CARDIACA SINTOMÁTICA
- María Álvarez Bello1, Rocío Abad Romero1, Juan Górriz Magaña2, María Martín Muñoz1, Cristina Perela Álvarez1, Daniel Nieto Ibáñez1, Renée Olsen Rodríguez1, Alfonso Fraile Sanz1, Rebeca Mata Caballero1, María Jesús Espinosa Pascual1, Jesús Ángel Perea Egido1 y Joaquín J. Alonso Martín1
1Hospital Universitario de Getafe, Madrid y 2Hospital Central de la Defensa Gómez Ulla, Madrid.
Más comunicaciones de los autores
-
Fernández-Golfín Lobán, Covadonga
- 5028-6 - VALVULOPLASTIA MITRAL PERCUTÁNEA CON BALÓN EN PACIENTES CON ESTENOSIS MITRAL REUMÁTICA Y ANATOMÍA DESFAVORABLE ¿SCORE DE WILKINS OBSOLETO?
- 5009-8 - RECURRENCIA DE TROMBO INTRAVENTRICULAR Y RIESGO DE ICTUS: ¿DEBEMOS ANTICOAGULAR DURANTE MÁS TIEMPO?
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6056-3 - ¿INFLUYE LA ANTICOAGULACIÓN PROLONGADA EN EL NÚMERO DE EVENTOS CARDIOEMBÓLICOS EN PACIENTES CON TROMBO INTRAVENTRICULAR?
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
-
García Lunar, Inés
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 5023-5 - AGONISTAS B3 ADRENÉRGICOS PARA EL TRATAMIENTO DE LA HIPERTENSIÓN PULMONAR SECUNDARIA A INSUFICIENCIA CARDIACA (SPHERE-HF): ENSAYO CLÍNICO ALEATORIZADO Y CONTROLADO POR PLACEBO
-
García Martín, Ana
- 5009-8 - RECURRENCIA DE TROMBO INTRAVENTRICULAR Y RIESGO DE ICTUS: ¿DEBEMOS ANTICOAGULAR DURANTE MÁS TIEMPO?
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 5028-6 - VALVULOPLASTIA MITRAL PERCUTÁNEA CON BALÓN EN PACIENTES CON ESTENOSIS MITRAL REUMÁTICA Y ANATOMÍA DESFAVORABLE ¿SCORE DE WILKINS OBSOLETO?
-
García Sebastián, Cristina
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6033-7 - DOBLE LESIÓN AÓRTICA EN PACIENTES TRATADOS CON PRÓTESIS AÓRTICA PERCUTÁNEA: ¿UNA NUEVA ENTIDAD?
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 5009-8 - RECURRENCIA DE TROMBO INTRAVENTRICULAR Y RIESGO DE ICTUS: ¿DEBEMOS ANTICOAGULAR DURANTE MÁS TIEMPO?
- 6050-2 - EL SCORE DE CALCIO AÓRTICO COMO PREDICTOR DE LA NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER: ¿UNA HERRAMIENTA ÚTIL?
- 6022-4 - PRÓTESIS AÓRTICA PERCUTÁNEA PARA EL TRATAMIENTO DE LA INSUFICIENCIA AÓRTICA: ¿CAFÉ PARA TODOS?
-
González, Ariana
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
-
Hinojar Baydes, Rocío
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
-
Monteagudo Ruiz, Juan Manuel
- 5009-8 - RECURRENCIA DE TROMBO INTRAVENTRICULAR Y RIESGO DE ICTUS: ¿DEBEMOS ANTICOAGULAR DURANTE MÁS TIEMPO?
- 6050-2 - EL SCORE DE CALCIO AÓRTICO COMO PREDICTOR DE LA NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER: ¿UNA HERRAMIENTA ÚTIL?
- 5028-6 - VALVULOPLASTIA MITRAL PERCUTÁNEA CON BALÓN EN PACIENTES CON ESTENOSIS MITRAL REUMÁTICA Y ANATOMÍA DESFAVORABLE ¿SCORE DE WILKINS OBSOLETO?
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
-
Pardo Sanz, Ana
- 6033-7 - DOBLE LESIÓN AÓRTICA EN PACIENTES TRATADOS CON PRÓTESIS AÓRTICA PERCUTÁNEA: ¿UNA NUEVA ENTIDAD?
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6039-9 - ANGINA MICROVASCULAR: MEJORÍA SINTOMÁTICA ANTE UNA ESTRATEGIA TERAPÉUTICA ESTRATIFICADA
- 6050-2 - EL SCORE DE CALCIO AÓRTICO COMO PREDICTOR DE LA NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER: ¿UNA HERRAMIENTA ÚTIL?
- 6022-4 - PRÓTESIS AÓRTICA PERCUTÁNEA PARA EL TRATAMIENTO DE LA INSUFICIENCIA AÓRTICA: ¿CAFÉ PARA TODOS?
-
Rivas García, Sonia
- 6039-9 - ANGINA MICROVASCULAR: MEJORÍA SINTOMÁTICA ANTE UNA ESTRATEGIA TERAPÉUTICA ESTRATIFICADA
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6033-7 - DOBLE LESIÓN AÓRTICA EN PACIENTES TRATADOS CON PRÓTESIS AÓRTICA PERCUTÁNEA: ¿UNA NUEVA ENTIDAD?
-
Salido Tahoces, Luisa
- 6039-9 - ANGINA MICROVASCULAR: MEJORÍA SINTOMÁTICA ANTE UNA ESTRATEGIA TERAPÉUTICA ESTRATIFICADA
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 5028-6 - VALVULOPLASTIA MITRAL PERCUTÁNEA CON BALÓN EN PACIENTES CON ESTENOSIS MITRAL REUMÁTICA Y ANATOMÍA DESFAVORABLE ¿SCORE DE WILKINS OBSOLETO?
- 6033-7 - DOBLE LESIÓN AÓRTICA EN PACIENTES TRATADOS CON PRÓTESIS AÓRTICA PERCUTÁNEA: ¿UNA NUEVA ENTIDAD?
- 5024-4 - REEMPLAZO VALVULAR AÓRTICO TRANSCATÉTER EN PACIENTES CON ANILLO AÓRTICO MUY PEQUEÑO
- 6050-2 - EL SCORE DE CALCIO AÓRTICO COMO PREDICTOR DE LA NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER: ¿UNA HERRAMIENTA ÚTIL?
- 6022-4 - PRÓTESIS AÓRTICA PERCUTÁNEA PARA EL TRATAMIENTO DE LA INSUFICIENCIA AÓRTICA: ¿CAFÉ PARA TODOS?
-
Sánchez Recalde, Ángel
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 6022-4 - PRÓTESIS AÓRTICA PERCUTÁNEA PARA EL TRATAMIENTO DE LA INSUFICIENCIA AÓRTICA: ¿CAFÉ PARA TODOS?
- 6033-7 - DOBLE LESIÓN AÓRTICA EN PACIENTES TRATADOS CON PRÓTESIS AÓRTICA PERCUTÁNEA: ¿UNA NUEVA ENTIDAD?
- 4025-4 - REMODELADO ESTRUCTURAL A CORTO PLAZO TRAS IMPLANTE DE TRICVALVE
- 6029-7 - INDICACIÓN CLÍNICA Y VARIABLES RELACIONADAS CON LA POSITIVADA EN LA VALORACIÓN FUNCIONAL DE LESIONES CORONARIAS CON GUÍA DE PRESIÓN DE SENSOR ÓPTICO (FFR Y DPR)
- 6050-2 - EL SCORE DE CALCIO AÓRTICO COMO PREDICTOR DE LA NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER: ¿UNA HERRAMIENTA ÚTIL?
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6039-9 - ANGINA MICROVASCULAR: MEJORÍA SINTOMÁTICA ANTE UNA ESTRATEGIA TERAPÉUTICA ESTRATIFICADA
- 5028-6 - VALVULOPLASTIA MITRAL PERCUTÁNEA CON BALÓN EN PACIENTES CON ESTENOSIS MITRAL REUMÁTICA Y ANATOMÍA DESFAVORABLE ¿SCORE DE WILKINS OBSOLETO?
- 5001-8 - VARIABLES RELACIONADAS CON LA DISCORDANCIA ENTRE ÍNDICE DE REPOSO E ÍNDICE HIPERÉMICO CON GUÍA DE PRESIÓN DE SENSOR ÓPTICO
- 6029-2 - TASA DE DRIFT (DESVIACIÓN DE LA MEDICIÓN DE LA PRESIÓN) EN LA VALORACIÓN FUNCIONAL DE LESIONES CORONARIAS CON GUÍA DE PRESIÓN DE SENSOR ÓPTICO
-
Sanromán Guerrero, María Ascensión
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6003-14 - EVENTOS CARDIOVASCULARES AGUDOS TRAS UN TRASPLANTE DE PROGENITORES HEMATOPOYÉTICOS
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
-
Zamorano Gómez, José Luis
- 6003-14 - EVENTOS CARDIOVASCULARES AGUDOS TRAS UN TRASPLANTE DE PROGENITORES HEMATOPOYÉTICOS
- 5011-5 - FACTORES PREDICTORES DE MAL PRONÓSTICO TRAS CIRUGÍA DE REPARACIÓN DE LA COMUNICACIÓN INTERVENTRICULAR POSTINFARTO
- 6019-4 - EN PACIENTES CON INSUFICIENCIA CARDIACA Y VALORES PERSISTENTEMENTE ELEVADOS DE BNP. ¿SIGUEN SIENDO ÚTILES LOS PÉPTIDOS NATRIURÉTICOS?
- 5009-8 - RECURRENCIA DE TROMBO INTRAVENTRICULAR Y RIESGO DE ICTUS: ¿DEBEMOS ANTICOAGULAR DURANTE MÁS TIEMPO?
- 5011-2 - COMUNICACIÓN INTERVENTRICULAR POSINFARTO: ¿CUÁNDO OPERO A MI PACIENTE?
- 6022-4 - PRÓTESIS AÓRTICA PERCUTÁNEA PARA EL TRATAMIENTO DE LA INSUFICIENCIA AÓRTICA: ¿CAFÉ PARA TODOS?
- 6020-6 - RECURRENCIA MÁS ALLÁ DE UN AÑO TRAS ABLACIÓN DE FLÚTER ATÍPICO: PREDICTORES Y PRONÓSTICO
- 5025-8 - SEGURIDAD Y EFICACIA DE ADMINISTRACIÓN INTERMITENTE DE LEVOSIMENDÁN EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA Y ENFERMEDAD RENAL TERMINAL
- 6033-7 - DOBLE LESIÓN AÓRTICA EN PACIENTES TRATADOS CON PRÓTESIS AÓRTICA PERCUTÁNEA: ¿UNA NUEVA ENTIDAD?
- 6034-2 - EFICACIA Y SEGURIDAD EN LA VIDA REAL DE NO PRETRATAR CON IP2Y12 EN EL INFARTO SIN ELEVACIÓN DEL ST: SIGUIENDO LAS GUÍAS
- 6034-2 - EFICACIA Y SEGURIDAD EN LA VIDA REAL DE NO PRETRATAR CON IP2Y12 EN EL INFARTO SIN ELEVACIÓN DEL ST: SIGUIENDO LAS GUÍAS
- 5011-3 - RESULTADOS DEL TRATAMIENTO DE LA COMUNICACIÓN INTERVENTRICULAR POSINFARTO EN FUNCIÓN DE LA DISPONIBILIDAD DE ECMO
- 5011-8 - FACTORES PREDICTORES DE CIRUGÍA DE REPARACIÓN COMO TRATAMIENTO DEFINITIVO DE LA COMUNICACIÓN INTERVENTRICULAR POSINFARTO
- 6039-9 - ANGINA MICROVASCULAR: MEJORÍA SINTOMÁTICA ANTE UNA ESTRATEGIA TERAPÉUTICA ESTRATIFICADA
- 4027-6 - COSTE-EFECTIVIDAD DE LA IMPLANTACIÓN DE VÁLVULA AÓRTICA TRANSCATÉTER FRENTE AL REEMPLAZO QUIRÚRGICO DE VÁLVULA AÓRTICA EN PACIENTES DE BAJO RIESGO DE MORTALIDAD QUIRÚRGICA EN ESPAÑA
- 6007-9 - A PROPÓSITO DE DOS CASOS: PRIMERA EXPERIENCIA EN REHABILITACIÓN CARDIACA EN PACIENTES CON ASISTENCIA VENTRICULAR COMO TERAPIA DE DESTINO
- 6008-6 - IDENTIFICACIÓN SUBJETIVA Y ABLACIÓN DE DRIVERS EN FIBRILACIÓN AURICULAR PERSISTENTE (ESTUDIO CHAOS-AF): SEGUIMIENTO A 1 AÑO DE LOS PRIMEROS 50 PACIENTES INCLUIDOS
- 6002-7 - PREVALENCIA DE NIVELES ELEVADOS DE LIPOPROTEÍNA (A) CON SÍNDROME CORONARIO AGUDO EN NUESTRO MEDIO
- 6050-2 - EL SCORE DE CALCIO AÓRTICO COMO PREDICTOR DE LA NECESIDAD DE MARCAPASOS TRAS IMPLANTE DE VÁLVULA AÓRTICA TRANSCATÉTER: ¿UNA HERRAMIENTA ÚTIL?
- 6057-6 - IMPACTO PRONÓSTICO DEL ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA INSUFICIENCIA TRICUSPÍDEA GRAVE. COMPARACIÓN ENTRE DIFERENTES MEDIDAS NO INVASIVAS
- 6057-5 - INFLUENCIA DE LA FRAGILIDAD E ÍNDICE DE COMORBILIDAD EN LA CALIDAD DE VIDA, NÚMERO DE INGRESOS Y MORTALIDAD EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 5028-6 - VALVULOPLASTIA MITRAL PERCUTÁNEA CON BALÓN EN PACIENTES CON ESTENOSIS MITRAL REUMÁTICA Y ANATOMÍA DESFAVORABLE ¿SCORE DE WILKINS OBSOLETO?
