SEC 2019 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6016. Cardiopatía isquémica aguda
6016-185. IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
Introducción y objetivos: La presencia de obstrucción microvascular (OMV) se ha asociado a mal pronóstico a pesar de la revascularización exitosa de la arteria responsable (ARI). Nuestro objetivo es estudiar los factores clínicos y las estrategias peri revascularización que se asocian a la presencia de OMV estudiada con resonancia magnética (RM) en este contexto.
Métodos: Se realizó un estudio observacional prospectivo incluyendo una cohorte de pacientes con síndrome coronario agudo con elevación del segmento ST (SCACEST) a los que se realizó una RM durante la primera semana posrevascularización. La presencia de hemorragia intrainfarto (HII) se analizó visualmente en secuencias de viabilidad IR-FGRE, sincronizadas con ECG y prescritas en 8-10 planos de eje corto que incluían el volumen completo del ventrículo izquierdo obtenidas 8-10 minutos después de la administración de 0,2 mmmol/kg de contraste de gadolinio. Se consideró como OMV la presencia de una zona de hipointensidad de señal en el core del infarto (figura). Se analizaron: a) factores de riesgo cardiovascular, insuficiencia renal e infarto previo. b) cifras de tensión arterial sistólica y diastólica (TAS y TAD), colesterol LDL y glucohemoglobina al ingreso, y c) tratamiento en el laboratorio de hemodinámica: tipo de stent, tipo de inhibidor del receptor P2Y12 y estrategia de anticoagulación empleada.
Resultados: Se incluyó a 94 pacientes con SCACEST. Los datos demográficos se muestran en la tabla. La hipertensión arterial mostró un efecto protector aunque sin significación estadística y se observó OMV en 41% de hipertensos frente a 59% en no hipertensos (p = 0,06). Todos los factores estudiados se introdujeron en un modelo de regresión logística multivariado que incluía: carga trombótica alta, tiempo total de isquemia y ARI. El estudio multivariado mostró como factor de riesgo independiente la utilización de prasugrel (OR: 15, p = 0,002, IC: 2,8-83) mientras que tanto la historia de hipertensión (OR: 0,3, p = 0,04, IC: 0,1- 0,9) como las cifras de TAS al ingreso mostraron un efecto protector independiente (OR: 0,9, p = 0,02, IC: 0,8 -0,9).
|
Datos demográficos |
|
|
Demográficos |
Pacientes (n = 94) |
|
Edad (años) |
62 ± 13 |
|
Varón (%) |
72 (77) |
|
Diabetes mellitus (%) |
32 (34) |
|
Hipertensión (%) |
53 (56) |
|
Hiperlipemia (%) |
52 (55) |
|
Tabaquismo (%) |
55 (58) |
|
Insuficiencia renal (%) |
4 (4,3) |
|
Carga trombótica alta (%) |
58 (62) |
|
Infarto previo |
10 (11) |
|
Tiempo total de isquemia (min) |
203 (142-300) |
|
Arteria descendente anterior |
38 (41) |
|
Coronaria derecha |
49 (52) |
|
Circunfleja |
7 (7) |
|
Prasugrel (%) |
22 (23) |
|
Ticagrelor (%) |
40 (42) |
|
Clopidogrel (%) |
32 (34) |
|
Bivalirudina (%) |
24 (25) |
|
Heparina de bajo peso molecular |
7 (8) |
|
Hemorragia (%) |
26 (28) |
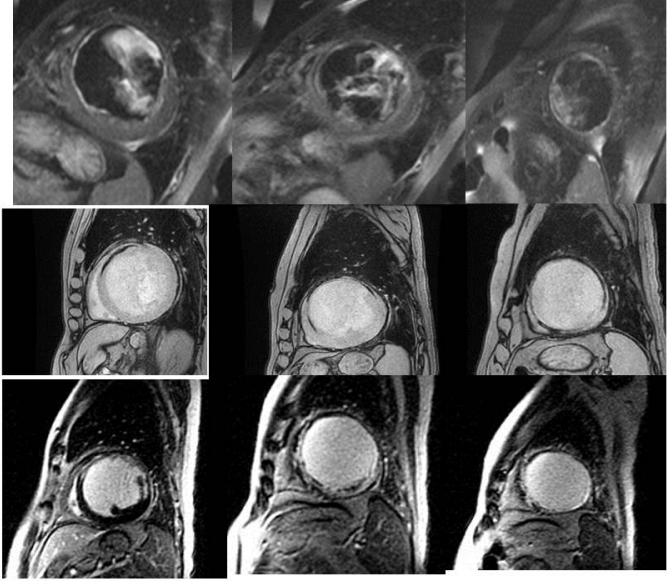
Obstrucción microvascular en secuencias de RM.
Conclusiones: 1. En pacientes susceptibles de presentar daño microvascular la elección de prasugrel como segundo antiagregante debe ser considerada con cautela. 2. Tanto la historia de hipertensión arterial como las cifras de TAS al ingreso muestran un efecto protector por lo que evitar la hipotensión debe ser un objetivo en este contexto.
Comunicaciones disponibles de "Cardiopatía isquémica aguda"
- 6016-158. REVASCULARIZACIÓN DEL VASO CULPABLE FRENTE A COMPLETA CON ANGIOPLASTIA CORONARIA EN SÍNDROMES CORONARIOS AGUDOS SIN SEGMENTO ST Y ENFERMEDAD DE MÚLTIPLES VASOS
- Gerardo Zapata Cantoia, Fernando Bagnera, Leonardo Pilon, Daniela Chilabert y Leandro Lasave, del Instituto Cardiovascular de Rosario, Santa Fe, Argentina.
- 6016-159. IMPACTO PRONÓSTICO DE LA RIGIDEZ ARTERIAL EN EL PACIENTE CON INFARTO AGUDO DE MIOCARDIO
- Andrea Romero Valero, Franc Peris Castelló, Laura Núñez Martínez, Paula Guedes Ramallo, Francisco Manuel Rodríguez Santiago, Elena Castilla Cabanes, Marina Martínez Moreno, Nuria Vicente-Ibarra, Manuel Jesús Gómez Martínez y Pedro José Morillas Blasco, del Hospital General Universitario de Elche, Elche (Alicante).
- 6016-160. RIGIDEZ ARTERIAL COMO MARCADOR DE ENFERMEDAD CORONARIA MULTIVASO EN EL PACIENTE CON INFARTO AGUDO DE MIOCARDIO
- Andrea Romero Valero, Franc Peris Castelló, Paula Guedes Ramallo, Laura Núñez Martínez, Francisco Manuel Rodríguez Santiago, Paula Tejedor Viñuela, Ricardo García Belenguer, Antonio García Honrubia, María Amparo Quintanilla Tello, Alejandra Sofía Tamayo Obregón y Pedro José Morillas Blasco, del Hospital General Universitario de Elche, Elche (Alicante).
- 6016-161. FACTORES PREDICTORES DE OBSTRUCCIÓN MICROVASCULAR EN PACIENTES CON INFARTO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST REVASCULARIZADOS PRECOZMENTE
- Ana Lucía Rivero Monteagudo, María Belén Arroyo Rivera, Andrea Camblor Blasco, Camila Sofía García Talavera, Marcelino Cortés García, Juan Antonio Franco Peláez, Luis Felipe Navarro del Amo y José Tuñón Fernández, de la Fundación Jiménez Díaz, Madrid.
- 6016-162. FACTORES PREDICTORES PARA EL DESARROLLO DE EVENTOS CARDIOVASCULARES TRAS EL DIAGNÓSTICO DE UN TROMBO INTRAVENTRICULAR
- Ana Fernández Vega, Carlos Ferrera Durán, Teresa Romero Delgado, Julia Playán Escribano, Francisco Javier Noriega, Alejandro Cruz Utrilla, Pablo Martínez Vives, Daniel García Arribas, Leopoldo Pérez de Isla, Antonio Fernández Ortiz y Ana Viana Tejedor, del Hospital Clínico San Carlos, Madrid.
- 6016-163. SOLAPAMIENTO ENTRE EL RIESGO ISQUÉMICO-HEMORRÁGICO BASAL Y CORRELACIÓN CON LOS SUBSIGUIENTES EVENTOS OBSERVADOS EN PACIENTES CON SÍNDROME CORONARIO AGUDO
- Rafael Cobas Paz, Emad Abu-Assi, Sergio Raposeiras Roubín, Berenice Caneiro Queija, Isabel Pousa Muñoz, María Cespón Fernández, Pablo Domínguez Erquicia, Luis Manuel Domínguez Rodríguez y Andrés Íñiguez Romo, del Hospital Universitario Alvaro Cunqueiro, Vigo (Pontevedra).
- 6016-164. PERFIL EPIDEMIOLÓGICO Y CLÍNICO DE LOS PACIENTES CON HALLAZGO DE TROMBO INTRAVENTRICULAR
- Ana Fernández Vega, Carlos Ferrera Durán, Julia Playán Escribano, Teresa Romero Delgado, Francisco Javier Noriega, Daniel García Arribas, Pablo Martínez Vives, Alejandro Cruz Utrilla, Leopoldo Pérez de Isla, Antonio Fernández Ortiz y Ana Viana Tejedor, del Hospital Clínico San Carlos, Madrid.
- 6016-165. POSIBLE EFECTO SINÉRGICO DE LOS COMPONENTES DEL POLICOMPRIMIDO CARDIOVASCULAR EN TÉRMINOS DE REDUCCIÓN DE COLESTEROL LDL
- José Ramón González-Juanatey1, Juan Tamargo Menéndez2, Ferrán Torres3 y Natalia Oudovenko4, del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña), 2Facultad de Medicina, Universidad Complutense de Madrid, 3Hospital Clínic, Barcelona y 4Departamento Médico Ferrer, Barcelona.
- 6016-166. PRONÓSTICO DE LA COMUNICACIÓN INTERVENTRICULAR POSINFARTO
- Juan Diego Sánchez Vega, José María Viéitez Flórez, Gonzalo Alonso Salinas, José Luis Zamorano y Marcelo Sanmartín Fernández, del Hospital Universitario Ramón y Cajal, Madrid.
- 6016-167. IMPACTO DEL BLOQUEO DE RAMA COMO PREDICTOR DE MORTALIDAD EN EL SÍNDROME CORONARIO AGUDO
- Teba González Ferrero1, Carla Eugenia Cacho Antonio1, Marta Pérez Domínguez1, Belén Álvarez Álvarez1, José María García Acuña1, Rosa María Agra Bermejo1, Pedro Rigueiro Veloso1, Alberto Cordero Fort2 y José Ramón González Juanatey1, del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña) y 2Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante).
- 6016-168. IMPACTO PRONÓSTICO DE DESCENSOS DE HEMOGLOBINA SUBCLÍNICOS EN PACIENTES SOMETIDOS A ANGIOPLASTIA PRIMARIA
- Alfredo Redondo Diéguez, Ana Belén Cid Álvarez, Belén Álvarez Álvarez, Charigan Abou Jokh Casas, Javier López Pais, Diego López Otero, Juan Carlos Sanmartín Pena, Ramiro Trillo Nouche y José Ramón González Juanatey, del Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña).
- 6016-169. PERFIL CLÍNICO Y PRONÓSTICO A LARGO PLAZO DEL INFARTO AGUDO DE MIOCARDIO TIPO 4B/4C
- María Ferrero Guillem, Alba Romeu Nieto, Fernando Domínguez Benito, Karla María Vásquez Núñez, Óscar Manuel Peiró Ibáñez, María Isabel González del Hoyo, Gil Bonet Pineda, Anna Carrasquer Cucarella y Alfredo Bardají Ruiz, del Hospital Universitario Joan XXIII, Tarragona.
- 6016-170. CARGA DE COMPLICACIONES ISQUÉMICAS Y HEMORRÁGICAS EN EL SÍNDROME CORONARIO AGUDO TRATADO CON INTERVENCIONISMO PERCUTÁNEO CORONARIO Y TRATAMIENTO ANTIAGREGANTE PLAQUETARIO DOBLE AL ALTA
- Berenice Caneiro Queija, Emad Abu-Assi, Sergio Raposeiras Roubín, Rafael José Cobas Paz, Isabel Muñoz Pousa, María Cespón Fernández, Luis Manuel Domínguez Rodríguez, Pablo Domínguez Erquicia, María Castiñeira Busto y Andrés Íñiguez Romo, del Hospital Universitario Álvaro Cunqueiro, Vigo (Pontevedra).
- 6016-171. MORTALIDAD A MUY LARGO PLAZO (20 AÑOS) SEGÚN TIPO DE SÍNDROME CORONARIO AGUDO
- Fabián Blanco Fernández, Mónica García Monsalvo, Milena Antúnez Ballesteros, Alba Cruz Galbán, Lucía Rodríguez Estévez, Marta López Serna, Jean Carlos Núñez García y Pedro Luis Sánchez Fernández, del Complejo Asistencial Universitario de Salamanca, Salamanca.
- 6016-172. SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL SEGMENTO ST EN EL ANCIANO, NUESTRA EXPERIENCIA
- Carolina Tiraplegui Garjón, Alba Sádaba Cipriain, David Aritza Conty Cardona, Ana Isabel Santos Sánchez, M. Soledad Alcasena Juango, Valeriano Ruiz Quevedo, Nuria Basterra Sola y Aitziber Munarriz Arizcuren, del Complejo Hospitalario de Navarra, Pamplona (Navarra).
- 6016-173. PACIENTES CON INFARTO DE MIOCARDIO SIN ENFERMEDAD CORONARIA ATEROESCLERÓTICA OBSTRUCTIVA. CARACTERÍSTICAS CLÍNICAS Y DIFERENCIAS ETIOLÓGICAS
- Jorge Martínez del Río1, Martín Negreira Caamaño1, Jesús Piqueras Flores1, Álvaro Moreno Reig1, Daniel Salas Bravo1, Miguel Ángel Rienda Moreno2, José María Arizón Muñoz1, Ramón Maseda Uriza1, María Ángeles Pérez Martínez1, Germán Hernández Herrera1, Juan Antonio Requena Ibáñez1, Pedro Pérez Díaz1, Raquel Frías García1, Alfonso Morón Alguacil1 y Manuel Muñoz García1, del 1Servicio de Cardiología, Hospital General Universitario de Ciudad Real, Ciudad Real y 2Servicio de Radiodiagnóstico, Hospital General Universitario de Ciudad Real, Ciudad Real.
- 6016-174. MENOR BENEFICIO EN MUJERES QUE EN VARONES CON UN SISTEMA DE RED DE INFARTO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST EN ESPAÑA: UN ESTUDIO DE 325.017 EPISODIOS DURANTE 11 AÑOS (2005-2015)
- Antonia Sambola Ayala1, Manuel Anguita Sánchez2, Francisco Javier Elola Somoza3, José Luis Bernal Sobrino3, Cristina Fernández García3, Manuel Ferreiro Gutiérrez4, Héctor Bueno Zamora5, Francisco Marín Ortuño6, José Luis Bonilla2, Julio Núñez Villota7, Marcelo Sanmartín Fernández8, Sergio Raposeiras Roubín9, Manuel Jiménez-Navarro10, David Filgueiras-Rama11 y Martín Ruiz-Ortiz2, del 1Hospital Universitario Vall d'Hebron, Barcelona, 2Hospital Universitario Reina Sofía, Córdoba, 3Fundación IMAS, Madrid, 4Hospital Universitario de Bellvitge, L'Hospitalet de Llobregat (Barcelona), 5Hospital Universitario 12 de Octubre, Madrid, 6Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), 7Hospital Clínico Universitario de Valencia, Valencia, 8Hospital Universitario Ramón y Cajal, Madrid, 9Complexo Hospitalario Universitario de Vigo-Xeral-Cíes, Vigo (Pontevedra), 10Hospital Clínico Universitario Virgen de la Victoria, Málaga y 11Hospital Clínico San Carlos, Madrid.
- 6016-175. BALANCE ISQUÉMICO-HEMORRÁGICO DE ACUERDO CON HISTORIA DE SANGRADO PREVIO EN PACIENTES CON SÍNDROME CORONARIO AGUDO EN TRATAMIENTO CON DOBLE ANTIAGREGACIÓN PLAQUETARIA
- Pablo Domínguez Erquicia1, Sergio Raposeiras Roubín1, Emad Abu-Assi1, Fabrizio D'Ascenzo2, Sergio Manzano Fernández3, Jorge Saucedo4, José Paulo Simao Henriques5, Albert Ariza Solé6, María Cespón Fernández1, Isabel Muñoz Pousa1, Berenice Caneiro Queija1, Rafael José Cobas Paz1, Luis Manuel Domínguez Rodríguez1 y Andrés Íñiguez Romo1, del 1Hospital Universitario Alvaro Cunqueiro, Vigo (Pontevedra), 2Universidad de Turín, Turín (Italia), 3Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), 4University of Chicago Medicine, Chicago, Illinois (EE.UU.), 5Academic Medical Center of Amsterdam, Amsterdam (Países Bajos) y 6Hospital Universitario de Bellvitge, L'Hospitalet del Llobregat (Barcelona).
- 6016-176. SÍNDROME CORONARIO AGUDO EN PACIENTES JÓVENES. DIFERENCIAS EN FACTORES DE RIESGO, MECANISMOS FISIOPATOLÓGICOS Y TRATAMIENTO
- Ignacio Fernández Herrero, Marta Fernández Galindo, Francisco Jesús Galván Román y Lorena Gómez Burgueño, del Hospital Universitario 12 de Octubre, Madrid.
- 6016-177. PRONÓSTICO INTRAHOSPITALARIO Y AL ALTA DE PACIENTES CON INFARTO DE MIOCARDIO SIN ENFERMEDAD CORONARIA ATEROESCLERÓTICA OBSTRUCTIVA SEGÚN LA ETIOLOGÍA DEFINITIVA
- Jorge Martínez del Río1, Martín Negreira Caamaño1, Jesús Piqueras Flores1, Daniel Salas Bravo1, Álvaro Moreno Reig1, Miguel Ángel Rienda Moreno2, Germán Hernández Herrera1, M. Antonia Montero Gaspar1, Felipe Higuera Sobrino1, Ramón Maseda Uriza1, Juan Antonio Requena Ibáñez1, Pedro Pérez Díaz1, Raquel Frías García1, Alfonso Morón Alguacil1 y Manuel Muñoz García1, del 1Servicio de Cardiología, Hospital General Universitario de Ciudad Real, Ciudad Real y 2Servicio de Radiodiagnóstico, Hospital General Universitario de Ciudad Real, Ciudad Real.
- 6016-178. PRONÓSTICO EN EL INFARTO CON ELEVACIÓN DEL SEGMENTO ST EN EL SIGLO XXI. ¿QUÉ NOS APORTA EL CÓDIGO INFARTO? MORTALIDAD A 28 DÍAS Y 1 AÑO
- Cosme García-García, Carlos Labata Salvador, Marta González, Ferrán Rueda Sobella, Teresa Oliveras Vilà, Jordi Serra Flores, Marc Ferrer Massot, Nabil El Ouaddi y Antoni Bayés-Genis, del Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 6016-179. IMPACTO PRONÓSTICO DEL DÉFICIT DE HIERRO EN PACIENTES CON SÍNDROME CORONARIO AGUDO
- Daniele Luiso1, Oona Meroño Dueñas2, Cristina Enjuanes Grau3, Nuria Ribas Barquet1, Lluis Recaséns Gracia1, Emma Puigoriol2, Josep Comín Colet3 y Mercedes Cladellas Capdevila1, del 1Hospital del Mar, Barcelona, 2Hospital de Vic, Universitat de Vic, Vic (Barcelona) y 3Hospital Universitario de Bellvitge, L'Hospitalet del Llobregat (Barcelona).
- 6016-180. AFECCIÓN CARDIOVASCULAR EN LOS PACIENTES CON CONSUMO DE COCAÍNA EN NUESTRO MEDIO
- Alba Romeu Nieto, María Ferrero Guillem, Óscar Manuel Peiró Ibáñez, Maribel González -del- Hoyo, Anna Carrasquer Cucarella, Gil Bonet, Samuel Alí y Alfredo Bardají, del Hospital Universitario Joan XXIII, Tarragona.
- 6016-181. SIGNIFICADO CLÍNICO Y PRONÓSTICO DE LA PRESENCIA DE ENFERMEDAD RENAL CRÓNICA EN PACIENTE DIABÉTICOS CON INFARTO AGUDO DE MIOCARDIO
- José Carlos López Clemente1, Leticia Jaulent Huertas1, Sandra Jaulent Huertas1, Pedro Cano Vivar1, Luis Asensio Payá1, Clara Melgarejo López1, Germán Escudero García1, Antonio Melgarejo Moreno1, Marta Vicente Gilabert2 y José Galcerá Tomás2, del 1Hospital General Universitario Santa Lucía, Cartagena (Murcia) y 2Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6016-182. SIGNIFICADO CLÍNICO Y PRONÓSTICO DE LA DIABETES MELLITUS TIPO II DE MUY LARGA DATA EN PACIENTES CON INFARTO AGUDO DE MIOCARDIO
- José Carlos López Clemente1, Leticia Jaulent Huertas1, Sandra Jaulent Huertas1, Rafael León Alloca1, Luciano Consuegra Sánchez1, Ángela Díaz Pastor1, Germán Escudero García1, Antonio Melgarejo Moreno1, Marta Vicente Gilabert2 y José Galcerá Tomás2, del 1Hospital General Universitario Santa Lucía, Cartagena (Murcia) y 2Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6016-183. TEORÍA DE LA ARTERIA ABIERTA EN EL SIGLO XXI: EN BUSCA DE LA ARTERIA CULPABLE OCLUIDA EN EL SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO ST
- Pablo Villar Calle, Néstor García González, Beatriz Lorenzo López, Francisco Javier Cortés Cortés, Manuel García del Río, María del Pilar Ruiz García, Tania Seoane García, Juan Carlos García Rubira, Rafael J. Hidalgo Urbano y Manuel Almendro Delia, del Hospital Universitario Virgen Macarena, Sevilla.
- 6016-184. NOVEDADES EN EL ABORDAJE Y EVOLUCIÓN DEL SÍNDROME CORONARIO AGUDO COMPLICADO KILLIP III Y IV EN LOS ÚLTIMOS 25 AÑOS
- David González Calle1, Víctor Eduardo Vallejo García1, Milena Antúnez Ballesteros1, Ana Elvira Laffond1, Mónica García Monsalvo1, Fabián Blanco Fernández1, Jean Carlos Núñez García1, Armando Oterino Manzanas1, Alba Cruz Galbán1, Iván Díaz Rengifo2, Pedro Pabón Osuna1, Pedro Luis Sánchez Fernández1 y Francisco Martín Herrero1, del 1Complejo Asistencial Universitario de Salamanca, Salamanca y 2Centro Nacional de Investigaciones Cardiovasculares CNIC, Madrid.
- 6016-185. IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- Begoña Igual Muñoz1, María Ferré Vallverdú2, Elena Sánchez la Cuesta2, José Luis Díez Gil2, Francisco Ten Morro2, Vicente Miró Palau2, Luis Andrés Lalaguna2, Laura Higueras Ortega2, Luis Martínez Dolz2 y Rafael Payá Serrano1, del 1Consorcio Hospital General Universitario de Valencia, Valencia y 2Hospital Universitario La Fe, Valencia.
- 6016-186. PERFIL CLÍNICO E IMPORTANCIA PRONÓSTICA DE LA TAQUICARDIA VENTRICULAR PRECOZ EN PACIENTES CON INFARTO AGUDO DE MIOCARDIO
- Leticia Jaulent Huertas1, José Carlos López Clemente1, Ana Laura Valcárcel Amante1, Marta Vicente Gilabert2, Ángela Díaz Pastor1, Germán Escudero García1, Luciano Consuegra Sánchez1, José Galcerá Tomás2, Sandra Jaulent Huertas1 y Antonio Melgarejo Moreno1, del 1Hospital General Universitario Santa Lucía, Cartagena (Murcia) y 2Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6016-187. SHOCK CARDIOGÉNICO EN PACIENTES CON ENFERMEDAD MULTIVASO. MÁS ALLÁ DEL CULPRIT
- Ana Isabel Santos Sánchez, David Aritza Conty Cardona, Carolina Tiraplegui Garjón, Alba Sádaba Cipriain, Lorena Malagón López, Pablo Raposo Salas y M. Soledad Alcasena Juango, del Complejo Hospitalario de Navarra, Pamplona (Navarra).
- 6016-188. INFLUENCIA DEL BLOQUEO DE RAMA (IZQUIERDA/DERECHA) SOBRE EL PRONÓSTICO DE LOS PACIENTES QUE SUFREN UN SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO ST
- Marta Pérez Domínguez1, Alberto Cordero Fort2, Rosa Agra Bermejo1, Teba González Ferrero1, Carla Cacho Antonio3, Pablo José Antúnez Muiños1, Pedro Rigueiro Veloso1, Milagros Pedreira Pérez1, Adrián Cid Menéndez1, Diego Iglesias Álvarez1, José Ramón González Juanatey1 y José María García Acuña1, del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña) y 2Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante).
- 6016-189. EL PAPEL DE LA FIBRINOLISIS EN LA ERA DEL CÓDIGO INFARTO
- Sara Díaz Lancha1, Vicente Ferrer Bleda1, Laura Expósito Calamardo1, Raquel Ramos Martínez1, Alicia Prieto Lobato1, Marta Cubells Pastor1, María Isabel Barrionuevo Sánchez1, Sofía Calero Núñez1, Concepción Urraca Espejel1, Juan José Portero Portaz1, Miguel Ángel Simón García1, Francisco Manuel Salmerón Martínez1, Javier Navarro Cuartero2, Cristina Ramírez Guijarro3 y Miguel José Corbi Pascual1, del 1Complejo Hospitalario Universitario de Albacete, Albacete, 2Hospital de Hellín, Albacete y 3Hospital General de Villarobledo, Albacete.
- 6016-190. COMPLICACIONES MECÁNICAS DEL INFARTO: INCIDENCIA, ABORDAJE Y MORTALIDAD EN NUEVE AÑOS DE REGISTRO
- Ana Isabel Santos Sánchez, David Aritza Conty Cardona, Lorena Malagón López, Carolina Tiraplegui Garjón, Alba Sádaba Cipriain, Leire Goñi Blanco y M. Soledad Alcasena Juango, del Complejo Hospitalario de Navarra, Pamplona (Navarra).
- 6016-191. CORONARIAS SIN LESIONES SIGNIFICATIVAS EN EL CÓDIGO INFARTO: ¿LLEGAMOS A UN DIAGNÓSTICO AL ALTA?
- Amaia Martínez León, Alfonso Suárez Cuervo, M. Laura García Pérez, Pablo Flórez Llano, Alejandro Yussel Flores Fuentes, Luis Gutiérrez de la Varga, Marcel G. Almendárez Lacayo, Miguel Soroa Ortuño, Noemí Barja González, Alejandro Junco Vicente, Pablo Avanzas Fernández y César Morís de la Tassa, del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6016-192. TENENCIA DE LA CORONARIOGRAFÍA E INTERVENCIONISMO CORONARIO EN PACIENTES DE 75 O MÁS AÑOS CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST EN UN HOSPITAL TERCIARIO. PERIODO 2000-2017
- Ignacio Roy Añón1, Marina Segur García1, Nerea Mora Ayestarán1, Josu Delfrade Osinaga2, Irene Iniesta Martínez3, Conchi Moreno Iribas3 y M. Soledad Alcasena Juango1, del 1Complejo Hospitalario de Navarra, Pamplona (Navarra), 2Instituto de Salud Pública y Laboral de Navarra, Idisna, CIBERESP, Pamplona (Navarra) y 3Instituto de Salud Pública y Laboral de Navarra, Idisna, REDISESC, Pamplona (Navarra).
- 6016-193. ENFERMEDAD DEL TRONCO COMÚN EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST: PREVALENCIA, TRATAMIENTO Y EVOLUCIÓN
- Marta González Lopera, Ferran Rueda Sobella, Cosme García García, Carlos Labata Salvador, Teresa Oliveras Vilà, Marc Ferrer Massot, Nabil El Ouaddi, Jordi Serra Flores, M. Cruz Aranda Nevado, Judith Serra Gregori y Antoni Bayés-Genís, del Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona).
- 6016-194. USO DE NUEVOS ANTIAGREGANTES EN LAS UNIDADES DE CUIDADOS CRÍTICOS CARDIOLÓGICOS DE CATALUNYA
- David Viñas Fernández1, Joan Isaac Llaó Ferrando2, Cosme García3, Santiago R. Montero Aradas4, Antonia Sambola5, José Tomás Ortiz6, Carlos Tomás7, Albert Ariza Solé2, Teresa Oliveras Vilà3, Jordi Sans Roselló4, Javier Cantalapiedra Romero5, Rut Andrea6, Isabel Hernández Martín7 y Jaime Aboal Viñas1, del 1Hospital Universitario Doctor Josep Trueta, Girona, 2Hospital Universitario de Bellvitge, L'Hospitalet de Llobregat (Barcelona), 3Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), 4Hospital de la Santa Creu i Sant Pau, Barcelona, 5Hospital Universitari Vall d'Hebron, Barcelona, 6Hospital Clínic, Barcelona y 7Hospital Universitari Arnau de Vilanova, Lleida.
- 6016-195. SÍNDROME CORONARIO AGUDO EN CONTEXTO DE PRÁCTICA DEPORTIVA: UTILIDAD DE LA TOMOGRAFÍA DE COHERENCIA ÓPTICA EN LOS PACIENTES CON ESTENOSIS ANGIOGRÁFICAS NO SIGNIFICATIVAS
- Caterina Mas Lladó, Jaume Maristany Daunert, M. del Mar Alameda Ortiz, Marcos Pascual Sastre, Rocío del Pozo Contreras, Alfredo Gómez Jaume, Francisca Ramis Barceló y Vicente Peral Disdier, del Hospital Son Espases, Palma de Mallorca (Illes Balears).
- 6016-196. IAMCEST: ¿TODOS A LA UNIDAD DE AGUDOS?
- David Antonio Chipayo Gonzales, Paloma Pérez Espejo, María José Romero Castro, Benjamín Roque Rodríguez, Ana Isabel Fernández Chamorro, Zineb Kounka, Francisco Javier Fernández Portales, Sebastián Romani, Raúl Cecilio Rodríguez Carreras, José Javier Gómez Barrado, Yolanda Porras Ramos, Carolina Ortiz Cortés, María Victoria Mogollón Jiménez, Gonzalo Marcos Gómez y Luis Enrique Lezcano Gort, del Complejo Hospitalario Universitario de Cáceres, Cáceres.
- 6016-197. PAPEL DE LA FIBRINÓLISIS EN LA ERA DE LA REPERFUSIÓN CORONARIA MEDIANTE ANGIOPLASTIA PRIMARIA
- Pablo Villar Calle, Beatriz Lorenzo López, Néstor García González, Manuel García del Río, Iria Ruth Martínez Primoy, Tania Seoane García, Manuel Iglesias Blanco, Juan Carlos García Rubira, Rafael J. Hidalgo Urbano y Manuel Almendro Delia, del Hospital Universitario Virgen Macarena, Sevilla.
- 6016-198. MORTALIDAD DURANTE EL INGRESO Y AL AÑO DE LOS PACIENTES INGRESADOS POR INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST. PERIODO 2000-2017
- Ignacio Roy Añón1, Nerea Mora Ayestarán1, Marina Segur García1, M. Soledad Alcasena Juango1, Josu Delfrade Osinaga2 y Conchi Moreno Iribas1, del 1Complejo Hospitalario de Navarra, Pamplona (Navarra) y 2Instituto de Salud Pública y Laboral de Navarra, Idisna, CIBERESP, Pamplona (Navarra).
Más comunicaciones de los autores
-
Díez Gil, José Luis
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
- 6035-301 - ESTRATEGIA HÍBRIDA BASADA EN EL CATETERISMO Y LA CONJUGACIÓN POLIMÉRICA DEL ÁCIDO DOCOSAHEXAENOICO PARA LA PREVENCIÓN DEL DAÑO MIOCÁRDICO INDUCIDO POR REPERFUSIÓN
- 7008-12 - FACTORES RELACIONADOS CON LA MORTALIDAD A 30 DÍAS EN PACIENTES SOMETIDOS A TAVI FRENTE A CIRUGÍA
- 4033-1 - MODERADORES
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 4019-5 - GRADO DE COBERTURA INTIMAL Y APOSICIÓN SIMILAR ENTRE STENTS FARMACOACTIVOS CON POLÍMERO PERSISTENTE, ABSORBIBLE O SIN POLÍMERO AL MES Y A LOS SEIS MESES DEL IMPLANTE (ESTUDIO HORSEPOWER)
-
Ferré Vallverdú, María
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
-
Higueras Ortega, Laura
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6029-272 - CAMBIOS A LARGO PLAZO EN EL CORAZÓN DERECHO TRAS RECAMBIO VALVULAR AÓRTICO: ¿LA TÉCNICA MARCA LA DIFERENCIA?
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
-
Igual Muñoz, Begoña
- 5026-6 - POTENCIAL USO DEL STRAIN DEL VENTRÍCULO IZQUIERDO POR RESONANCIA CARDIACA EN EL ABORDAJE EVOLUTIVO DE LOS PACIENTES CON MIOCARDIOPATÍA ARRITMOGÉNICA
- 6031-275 - UTILIDAD Y VALOR PRONÓSTICO DEL ÁREA VALVULAR AÓRTICA POR PLANIMETRÍA EN SECUENCIAS DE CONTRASTE DE FASE DE RESONANCIA MAGNÉTICA EN PACIENTES CON ESTENOSIS AÓRTICA
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- Lalaguna, Luis Andrés
-
Martínez Dolz, Luis
- 5015-4 - PROCESOS DINÁMICOS MITOCONDRIALES EN TEJIDO VENTRICULAR IZQUIERDO DE PACIENTES CON INSUFICIENCIA CARDIACA
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6052-466 - LA DETECCIÓN DE AGRUPAMIENTOS MITOCONDRIALES PERINUCLEARES EN BIOPSIAS CARDIACAS SE ASOCIA SIGNIFICATIVAMENTE A PACIENTES TRASPLANTADOS DE CORAZÓN CON DIAGNÓSTICO DE RECHAZO CARDIACO
- 6013-151 - EVOLUCIÓN HOSPITALARIA DE PACIENTES CON DIAGNÓSTICO DE TROMBOSIS PROTÉSICA
- 5003-8 - ANÁLISIS CUANTITATIVO Y TOPOGRÁFICO DE LA GRASA EPICÁRDICA EN VÍCTIMAS DE MUERTE SÚBITA CON ENFERMEDAD CORONARIA SIGNIFICATIVA
- 6001-4 - RESULTADOS DE LA IMPLANTACIÓN DE UN PROTOCOLO DE MÍNIMA ESCOPIA DURANTE LA REALIZACIÓN DE PROCEDIMIENTOS DE ABLACIÓN DE ARRITMIAS COMPLEJAS
- 6049-412 - ADMINISTRACIÓN INTERMITENTE DE LEVOSIMENDÁN DE FORMA AMBULATORIA EN PACIENTES CON INSUFICIENCIA CARDIACA CRÓNICA AVANZADA: EXPERIENCIA EN NUESTRO CENTRO
- 6012-137 - EVOLUCIÓN DE LOS PACIENTES CON ATRESIA PULMONAR Y COMUNICACIÓN INTERVENTRICULAR. ANÁLISIS COMPARATIVO SEGÚN CIRUGÍA CORRECTORA PREVIA
- 4028-4 - PAPEL DE LA INDUCIBILIDAD Y DEL MAPEO DE ACTIVACIÓN EN TAQUICARDIA DURANTE LA ABLACIÓN DE TAQUICARDIAS VENTRICULARES EN PACIENTES CON CARDIOPATÍA ESTRUCTURAL
- 4030-4 - UTILIDAD DEL BIOMARCADOR CA125 EN EL DIAGNÓSTICO DEL RECHAZO CELULAR AGUDO EN EL TRASPLANTE CARDIACO ALOGÉNICO
- 7008-12 - FACTORES RELACIONADOS CON LA MORTALIDAD A 30 DÍAS EN PACIENTES SOMETIDOS A TAVI FRENTE A CIRUGÍA
- 7001-13 - ¿ES ÚTIL EL ANTÍGENO CARBOHIDRATO 125 EN LA VALORACIÓN PRONÓSTICA DE LOS PACIENTES SOMETIDOS A TRASPLANTE CARDIACO?
- 5011-5 - VIABILIDAD Y SEGURIDAD DE LA ESTIMULACIÓN HISIANA EN PACIENTES CON BLOQUEO AV O QRS ANCHO
- 5026-6 - POTENCIAL USO DEL STRAIN DEL VENTRÍCULO IZQUIERDO POR RESONANCIA CARDIACA EN EL ABORDAJE EVOLUTIVO DE LOS PACIENTES CON MIOCARDIOPATÍA ARRITMOGÉNICA
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 5027-6 - COMPLICACIONES ASOCIADAS AL IMPLANTE DE DISPOSITIVOS DE ESTIMULACIÓN CARDIACA EN PACIENTES CON CARDIOPATÍAS CONGÉNITAS
-
Miró Palau, Vicente
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
- 6031-275 - UTILIDAD Y VALOR PRONÓSTICO DEL ÁREA VALVULAR AÓRTICA POR PLANIMETRÍA EN SECUENCIAS DE CONTRASTE DE FASE DE RESONANCIA MAGNÉTICA EN PACIENTES CON ESTENOSIS AÓRTICA
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
-
Payá Serrano, Rafael
- 6031-275 - UTILIDAD Y VALOR PRONÓSTICO DEL ÁREA VALVULAR AÓRTICA POR PLANIMETRÍA EN SECUENCIAS DE CONTRASTE DE FASE DE RESONANCIA MAGNÉTICA EN PACIENTES CON ESTENOSIS AÓRTICA
- 6059-510 - GRADO DE CONTROL LIPÍDICO DEL PACIENTE CON REINFARTO
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6002-34 - IMPACTO DEL CRIBADO AUTOMÁTICO Y EL EMPLEO DE DERIVACIONES PARAESTERNALES DERECHAS EN LA ELEGIBILIDAD DE LOS PACIENTES CON MIOCARDIOPATÍA HIPERTRÓFICA PARA IMPLANTE DE DESFIBRILADOR AUTOMÁTICO SUBCUTÁNEO
- 6002-29 - INFLUENCIA DE LOS ELECTRODOS DE FIJACIÓN ACTIVA FRENTE A PASIVA EN EL TRATAMIENTO DE RESINCRONIZACIÓN CARDIACA
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
-
Sánchez la Cuesta, Elena
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
-
Ten Morro, Francisco
- 6031-277 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE HEMORRAGIA INTRAINFARTO ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 6016-185 - IMPACTO DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y DE LAS ESTRATEGIAS DE TRATAMIENTO SOBRE LA PRESENCIA DE OBSTRUCCIÓN MICROVASCULAR ESTUDIADA CON RESONANCIA MAGNÉTICA EN SCACEST
- 7010-4 - UTILIDAD DE LA RESONANCIA MAGNÉTICA DE ESTRÉS CON DIPIRIDAMOL EN LA VALORACIÓN DE LA NECESIDAD DE REVASCULARIZACIÓN CORONARIA EN PACIENTES CON ANGINA ESTABLE
