SEC 2022 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
5032. Código IAM: ¿tiene impacto en la supervivencia la organización de la atención al IAM en redes asistenciales?
5032-7. TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
1Hospital Clínic, Barcelona, 2Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona, 3Hospital del Mar, Barcelona y 4Hospital Universitario Vall d'Hebron, Barcelona.
Introducción y objetivos: El retraso en la angioplastia primaria (ICPP) en el infarto con elevación del segmento ST (IAMCEST) se asocia con peor pronóstico. En nuestra red de ICPP, el tipo de primer contacto médico (PCM) define 4 vías de asistencia posibles: diagnóstico por el SEM y traslado directo a hemodinámica (grupo SEM); PCM en un centro con capacidad de ICPP (grupo H-ICP); PCM en un hospital sin capacidad de ICPP y traslado para angioplastia (grupo H. comarcal); y diagnóstico en un centro de atención primaria (grupo CAP) y traslado para angioplastia. Cada PCM ha sido asociado con diferentes grados de retraso en la reperfusión. El objetivo del estudio es determinar la influencia del tipo de PCM en la mortalidad a 1 año en los pacientes con IAMCEST de nuestra red de angioplastia.
Métodos: Estudio retrospectivo basado en el registro sistemático de todos los casos desde la implantación de la red de angioplastia. Se incluyeron los pacientes con IAMCEST tratados con ICPP entre enero de 2010 y diciembre de 2020. Analizamos diferencias en variables clínicas, tiempos de reperfusión y mortalidad por cualquier causa a 1 año en función del tipo de PCM.
Resultados: Se incluyeron 18.332 pacientes (SEM 34,25%, H-ICP 12,28%, H. comarcal ICP 33,47%, CAP 20,01%). Killlip inicial III-IV: SEM 8,43%, H-ICP 7,51%, H. comarcal 5,54%, CAP 3,76%; p < 0,001. Todas las comorbilidades y complicaciones el PCM fueron más frecuentes en los grupos SEM y H-ICP (p < 0,05). El grupo CAP tenía pacientes con un perfil de riesgo más bajo en cuanto a comorbilidades y complicaciones en el PCM (p < 0,05 para la mayoría de variables). El grupo H-ICP obtuvo el tiempo PCM-ICP más corto (mediana 82 min, p < 0,001), el grupo SEM obtuvo el menor tiempo total de isquemia (mediana 151 min, p < 0,001). La mortalidad no ajustada a 1 año fue SEM 8,6%, H-ICP 9,11%, H. comarcal 8,25%, y CAP 4,77% (p < 0,001). Tras ajustar por covariables en un modelo de regresión logística, los grupos H-ICP y H. comarcal se asociaron con mayor mortalidad a 1 año en comparación con el grupo SEM (OR 1,23 (IC95% 1,01-1,49; p = 0,04) y OR 1,16 (IC95% 1,01-1,34; p = 0,04) respectivamente), mientras que el grupo CAP se asoció con menor mortalidad a 1 año (OR 0,69 (IC95% 0,57-0,84; p < 0,01)).
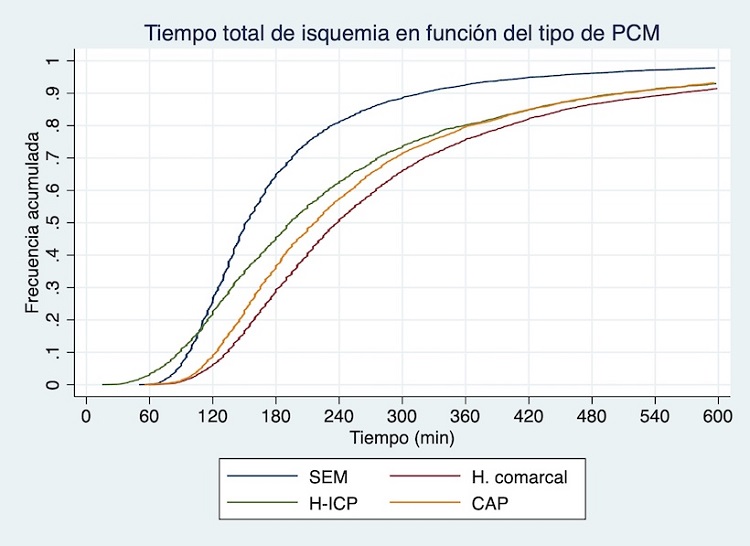
Conclusiones: El PCM con el SEM se asoció con el menor tiempo total de isquemia y menor mortalidad a 1 año en comparación con el PCM con el H-ICP o el H. comarcal.
Comunicaciones disponibles de "Código IAM: ¿tiene impacto en la supervivencia la organización de la atención al IAM en redes asistenciales?"
- 5032-1. MODERADORA
- Montserrat Vila Perales, Barcelona
- 5032-2. MUJERES Y CÓDIGO INFARTO. ¿CÓMO LO ESTAMOS HACIENDO?
- Betel Olaizola Balboa, Maite Odriozola Garmendia, Pablo Raposo Salas, Leire Goñi Blanco, Marina Segur García, Nerea Mora Ayestarán, Julene Ugarriza Ortueta, Arturo Lanaspa Gallego, Jara Amaiur García Ugaldebere, Aitziber Munarriz Arizcuren, Javier Martínez Basterra, M. Soledad Alcasena Juango y Nuria Basterra Sola
Complejo Hospitalario de Navarra, Pamplona.
- 5032-3. MORTALIDAD PRECOZ ASOCIADA A LA PARADA CARDIACA RECUPERADA SEGÚN SU LUGAR DE OCURRENCIA EN UN PROGRAMA CÓDIGO INFARTO
- Alberto Nieto López, Ramón López-Palop, Juan García de Lara, Juan Ramón Gimeno Blanes, Francisco Javier Lacunza Ruíz, José Antonio Hurtado Martínez, Juan Manuel Durán Hernández, Raúl Mario Valdesuso Aguilar, Noelia Fernández Villa, César Santiago Caro Martínez, Laura Sánchez Martínez, Sofía López Gilibert, Manuel Contreras Marín, Eduardo Pinar Bermúdez y Domingo Andrés Pascual Figal
Hospital Clínico Universitario Virgen de la Arrixaca, Murcia.
- 5032-4. INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST EN MENORCA: ¿IMPACTA REALMENTE LA GEOGRAFÍA Y LA ESTRATEGIA DE REPERFUSIÓN EN LA MORBIMORTALIDAD?
- Joan Siquier Padilla1, Albert Massó-van Roessel1, Laura Blaya Peña1, Antoni Perelló Bordoy1, Yolanda Rico Ramírez1, Óscar Calderón Chumilla1, Ferrán Augé Bailac1, Jaume Pons Llinares1, Miquel Vives Borràs1, Ramón Fernández Cid2, Xavier Rosselló Lozano1 y Vicente Peral Disdier1
1Hospital Son Espases Fundació Institut d'Investigació Sanitaria Illes Balears (IDISBA), Palma de Mallorca y 2Hospital Mateu Orfila, Menorca.
- 5032-5. ¿CUÁLES SON LOS FACTORES PREDICTORES DE RECURRENCIA TRAS UN SÍNDROME CORONARIO AGUDO? DATOS TRAS 11 AÑOS DE SEGUIMIENTO
- Carmen Cristóbal Varela1, Juan Gabriel Sánchez Cano2, José Tuñón Fernández3, Almudena Escribá Bárcena1, Rosa M. Jiménez Hernández1, José María Serrano Antolín1, Pedro Luis Talavera Calle1, Iria Andrea González García1, Silvia del Castillo Arrojo1, Catherine Graupner Abad1, Carlos Gutiérrez Landaluce1, Adriana de la Rosa Riestra1, Javier Alonso Bello1, Elena Magallanes-Ribeiro Catalán1 y Alejandro Curcio Ruigómez1
1Hospital Universitario de Fuenlabrada, Madrid, 2Fundación Hospital Alcorcón, Madrid y 3Fundación Jiménez Díaz.
- 5032-6. SEGURIDAD DEL ALTA EVENTUAL MUY TEMPRANA (48 HORAS) EN PACIENTES SELECCIONADOS INGRESADOS CON INFARTO DE MIOCARDIO CON ELEVACIÓN DEL ST
- Jon Zubiaur Zamacola, Andrea Teira Calderón, Sergio Barrera, José M. de la Torre Hernández, Ignacio Santiago Setién, Adrián Margarida de Castro, Raquel Pérez Barquín, Nuria Gutiérrez Ruiz, Mikel Arrizabalaga Gil y Helena Alarcos Blasco
Hospital Universitario Marqués de Valdecilla, Santander.
- 5032-7. TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- Oriol de Diego1, Cosme García-García2, Ferrán Rueda Sobella2, Xavier Carrillo Suárez2, Rut Andrea Riba1, Josepa Mauri Ferré2, Helena Tizón-Marcos3, Rosa María Lidón Corbí4 y Antoni Bayés-Genís2
1Hospital Clínic, Barcelona, 2Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona, 3Hospital del Mar, Barcelona y 4Hospital Universitario Vall d'Hebron, Barcelona.
- 5032-8. RETRASOS SEGÚN EL TIPO DE HOSPITAL EN EL TIEMPO DE ACTIVACIÓN PARA LA ANGIOPLASTIA PRIMARIA DENTRO DE UN PROGRAMA CÓDIGO INFARTO
- Alberto Nieto López, Ramón López-Palop, Francisco Javier Lacunza Ruíz, Juan García De Lara, Juan Manuel Durán Hernández, José Antonio Hurtado Martínez, Juan Ramón Gimeno Blanes, Raúl Mario Valdesuso Aguilar, Manuel Contreras Marín, Francisco Gutiérrez Soler, Laura Sánchez Martínez, Sofía López Gilibert, Miguel Ángel Martínez López, Eduardo Pinar Bermúdez y Domingo Andrés Pascual Figal
Hospital Clínico Universitario Virgen de la Arrixaca, Murcia.
Más comunicaciones de los autores
-
Andrea Riba, Rut
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- 6039-4 - ANÁLISIS DEL MIOCARDIO SALVADO EN EL INFARTO CON ELEVACIÓN DEL SEGMENTO ST CON RESONANCIA MAGNÉTICA Y ANGIOGRAFÍA CORONARIA EN FUNCIÓN DEL CIRCUITO DE REVASCULARIZACIÓN DEL INFARTO EN UN CENTRO CON CAPACIDAD DE ANGIOPLASTIA PRIMARIA
- 6053-8 - DIFERENCIAS DE GÉNERO EN LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST ATENDIDOS EN LA UNIDAD DE CUIDADOS CARDIACOS AGUDOS DURANTE LA PANDEMIA
-
Bayés Genís, Antoni
- 6046-7 - IMPLICACIONES PRONOSTICAS DE LA HIPERGLICEMIA DE ESTRÉS EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST EN LA ERA DE LA ANGIOPLASTIA PRIMARIA
- 5034-4 - EFECTO DEL INHIBIDOR DEL RECEPTOR ANGIOTENSINA/NEPRILISINA Y EMPAGLIFLOZINA EN EL SUSTRATO DE TAQUICARDIA VENTRICULAR ISQUÉMICA: ESTUDIO CON RESONANCIA MAGNÉTICA Y MAPEO ELECTROANATÓMICO DE ALTA DENSIDAD
- 6036-15 - CONTROL DEL PESO COMO TELEMONITORIZACIÓN DE LA INSUFICIENCIA CARDIACA, ¿FIABLE O ANTICUADO?
- 5016-8 - EFECTO INMUNOMODULADOR DEL BIOIMPLANTE PERICORD: DATOS PRELIMINARES DEL ENSAYO CLÍNICO FIRST-IN-HUMAN PERISCOPE
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- 5030-4 - REPLECIÓN MIOCÁRDICA DE HIERRO TRAS HIERRO CARBOXIMALTOSA EN PACIENTES CON INSUFICIENCIA CARDIACA: EL PAPEL POTENCIAL DEL TRATAMIENTO PREVIO CON EMPAGLIFLOZINA
- 6004-4 - EFICACIA DEL SACUBITRILO-VALSARTÁN SEGÚN EL TIEMPO DE EVOLUCIÓN DE LA INSUFICIENCIA CARDIACA
- 6011-8 - TROMBOSIS HIPERAGUDA DEL STENT EN CONTEXTO DE UN SCAEST: ANÁLISIS DE LA PREVALENCIA Y FACTORES PREDICTORES
- 6014-6 - EFECTO DE LA INTRODUCCIÓN DE INHIBIDORES DEL COTRANSPORTADOR DE SODIO-GLUCOSA TIPO 2 Y LA REDUCCIÓN SIMULTÁNEA DE DIURÉTICOS SOBRE LA CONGESTIÓN PULMONAR EVALUADA MEDIANTE ECOGRAFÍA
- 4027-3 - EFECTO DE SACUBITRILO-VALSARTÁN Y EMPAGLIFLOZINA SOBRE LA INFLAMACIÓN SISTÉMICA Y EL REMODELADO CARDIACO EN UN MODELO PORCINO DE INFARTO DE MIOCARDIO
- 6035-13 - IMPLICACIONES PRONÓSTICAS DE LA COMPLEJIDAD TRABECULAR CUANTIFICADA MEDIANTE ANÁLISIS DE FRACTAL EN LA MIOCARDIOPATÍA NO COMPACTADA
- 6034-13 - FIBRILACIÓN VENTRICULAR PRIMARIA EN EL INFARTO SIN ELEVACIÓN DEL ST. PREVALENCIA Y DIFERENCIAS EN EL PERFIL CLÍNICO Y PRONÓSTICO CON EL INFARTO CON ELEVACIÓN DEL ST
- 5016-4 - PROTECCIÓN CARDIACA DE LA PIRFENIDONA POSINFARTO: UN ANÁLISIS BIOINFORMÁTICO
- 4022-6 - CARACTERIZACIÓN BIOFÍSICA DEL SUSTRATO DE TAQUICARDIA VENTRICULAR ISQUÉMICA MEDIANTE IMPEDANCIA LOCAL
- 6036-16 - LA ABSTINENCIA DEL CONSUMO DE ALCOHOL COMO MARCADOR PRONÓSTICO Y DE RECUPERACIÓN DE LA FUNCIÓN VENTRICULAR EN LA MIOCARDIOPATÍA ALCOHÓLICA
- 6041-4 - PREVALENCIA DE ANOMALÍAS EN LOS ÍNDICES ELECTROCARDIOGRÁFICOS AURICULARES EN PACIENTES CON MIXOMAS AURICULARES
- 6040-4 - MUERTE SÚBITA EN PACIENTES CON INSUFICIENCIA CARDIACA DE UNA COHORTE MEDITERRÁNEA. UNA PERSPECTIVA DE 20 AÑOS
- 6046-2 - IMPLICACIONES PRONÓSTICAS DE LA HIPERGLICEMIA DE ESTRÉS EN EL SHOCK CARDIOGÉNICO EN PACIENTES NO DIABÉTICOS
- 5025-11 - REGISTRO CATALÁN DE PACIENTES AMBULATORIOS CON INSUFICIENCIA CARDIACA Y FRACCIÓN DE EYECCIÓN CONSERVADA
- 4003-3 - DESCARGAS APROPIADAS DEL DAI SEGÚN LA INDICACIÓN DEL IMPLANTE Y LA ETIOLOGÍA DE LA INSUFICIENCIA CARDIACA EN PACIENTES AMBULATORIOS CON INSUFICIENCIA CARDIACA
- 5009-3 - PRONÓSTICO A LARGO PLAZO DEL MANTENIMIENTO DE LA DOBLE TERAPIA ANTIAGREGANTE EN UNA COHORTE DE PACIENTES CONSECUTIVOS CON IAMEST
- 5009-2 - TÉCNICAS DE VENTILACIÓN MECÁNICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS. PERFIL CLÍNICO, INDICACIONES Y PRONÓSTICO A CORTO PLAZO
- 6011-4 - CARACTERÍSTICAS CLÍNICAS Y PRONÓSTICO A LARGO PLAZO EN PACIENTES CON SCAEST CAUSADO POR EMBOLIA CORONARIA
- 5008-6 - PAPEL PRONÓSTICO DE LA RESONANCIA MAGNÉTICA CARDIACA EN LA MIOCARDIOPATÍA NO COMPACTADA
- 5011-4 - IMPACTO DEL COVID-19 SOBRE LAS COMPLICACIONES MECÁNICAS EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST
-
Carrillo Suárez, Xavier
- 6011-4 - CARACTERÍSTICAS CLÍNICAS Y PRONÓSTICO A LARGO PLAZO EN PACIENTES CON SCAEST CAUSADO POR EMBOLIA CORONARIA
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- 6011-8 - TROMBOSIS HIPERAGUDA DEL STENT EN CONTEXTO DE UN SCAEST: ANÁLISIS DE LA PREVALENCIA Y FACTORES PREDICTORES
-
de Diego, Oriol
- 6053-8 - DIFERENCIAS DE GÉNERO EN LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST ATENDIDOS EN LA UNIDAD DE CUIDADOS CARDIACOS AGUDOS DURANTE LA PANDEMIA
- 6039-4 - ANÁLISIS DEL MIOCARDIO SALVADO EN EL INFARTO CON ELEVACIÓN DEL SEGMENTO ST CON RESONANCIA MAGNÉTICA Y ANGIOGRAFÍA CORONARIA EN FUNCIÓN DEL CIRCUITO DE REVASCULARIZACIÓN DEL INFARTO EN UN CENTRO CON CAPACIDAD DE ANGIOPLASTIA PRIMARIA
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
-
García García, Cosme
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- 6034-13 - FIBRILACIÓN VENTRICULAR PRIMARIA EN EL INFARTO SIN ELEVACIÓN DEL ST. PREVALENCIA Y DIFERENCIAS EN EL PERFIL CLÍNICO Y PRONÓSTICO CON EL INFARTO CON ELEVACIÓN DEL ST
- 5011-4 - IMPACTO DEL COVID-19 SOBRE LAS COMPLICACIONES MECÁNICAS EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST
- 5009-2 - TÉCNICAS DE VENTILACIÓN MECÁNICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS. PERFIL CLÍNICO, INDICACIONES Y PRONÓSTICO A CORTO PLAZO
- 6046-7 - IMPLICACIONES PRONOSTICAS DE LA HIPERGLICEMIA DE ESTRÉS EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST EN LA ERA DE LA ANGIOPLASTIA PRIMARIA
- 6046-2 - IMPLICACIONES PRONÓSTICAS DE LA HIPERGLICEMIA DE ESTRÉS EN EL SHOCK CARDIOGÉNICO EN PACIENTES NO DIABÉTICOS
- Lidón Corbí, Rosa María
- Mauri Ferré, Josepa
-
Rueda Sobella, Ferrán
- 6046-2 - IMPLICACIONES PRONÓSTICAS DE LA HIPERGLICEMIA DE ESTRÉS EN EL SHOCK CARDIOGÉNICO EN PACIENTES NO DIABÉTICOS
- 5011-4 - IMPACTO DEL COVID-19 SOBRE LAS COMPLICACIONES MECÁNICAS EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST
- 6034-13 - FIBRILACIÓN VENTRICULAR PRIMARIA EN EL INFARTO SIN ELEVACIÓN DEL ST. PREVALENCIA Y DIFERENCIAS EN EL PERFIL CLÍNICO Y PRONÓSTICO CON EL INFARTO CON ELEVACIÓN DEL ST
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- 5009-2 - TÉCNICAS DE VENTILACIÓN MECÁNICA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS. PERFIL CLÍNICO, INDICACIONES Y PRONÓSTICO A CORTO PLAZO
- 6046-7 - IMPLICACIONES PRONOSTICAS DE LA HIPERGLICEMIA DE ESTRÉS EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST EN LA ERA DE LA ANGIOPLASTIA PRIMARIA
-
Tizón Marcos, Helena
- 5032-7 - TIPO DE PRIMER CONTACTO MÉDICO COMO DETERMINANTE DEL PRONÓSTICO EN UNA RED REGIONAL DE ATENCIÓN AL INFARTO CON ELEVACIÓN DEL SEGMENTO ST
- 6042-5 - ANGIOPLASTIA PRIMARIA DE LESIONES CORONARIAS CALCIFICADAS MEDIANTE LITOPLASTIA CORONARIA EN EL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL ST
- 5009-3 - PRONÓSTICO A LARGO PLAZO DEL MANTENIMIENTO DE LA DOBLE TERAPIA ANTIAGREGANTE EN UNA COHORTE DE PACIENTES CONSECUTIVOS CON IAMEST
- 4025-6 - ESTRATEGIA DE ANTIAGREGACIÓN SIMPLE Y DE CORTA DURACIÓN TRAS EL CIERRE PERCUTÁNEO DE OREJUELA IZQUIERDA: EFICACIA Y SEGURIDAD A 12 MESES
- 6011-10 - EXPERIENCIA Y RESULTADOS CLÍNICOS A LARGO PLAZO DE LA ANGIOPLASTIA PERCUTÁNEA EN OCLUSIONES CRÓNICAS DE UN CENTRO
- 5001-11 - REGISTRO MULTICÉNTRICO DE LITOTRICIA CORONARIA EN EL MUNDO REAL: SEGUIMIENTO CLÍNICO A LARGO PLAZO
- 5007-4 - DETECCIÓN Y SIGNIFICACIÓN CLÍNICA DE LOS LEAK PERIDISPOSITIVO Y TROMBOSIS DE DISPOSITIVO DE CIERRE DE OREJUELA IZQUIERDA AL MES Y A LOS 12 MESES
- 4026-4 - DISECCIÓN CORONARIA ESPONTÁNEA MULTIVASO: CARACTERÍSTICAS CLÍNICAS, ANGIOGRÁFICAS, TRATAMIENTO Y EVOLUCIÓN
