SEC 2019 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Arturo Evangelista Masip
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6044. Hipertensión pulmonar
6044-382. EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
Introducción y objetivos: La hipertensión pulmonar (HP) se define por presión arterial media de la arteria pulmonar (PAPm) ≥ 25 mmHg en reposo, medida por cateterismo cardiaco derecho (CCD). Este límite ha sido definido por consenso, y a raíz de los estudios hemodinámicos realizados en pacientes sanos se ha propuesto recientemente reducir el mismo a 20 mmHg, dando lugar a la definición de HP borderline (PAPm ≥ 20 y < 25 mmHg). Nuestro objetivo fue describir los parámetros hemodinámicos en esta población para valorar si existe alguna variable que nos ayude en su identificación, así como evaluar la supervivencia y los eventos de la misma.
Métodos: Se incluyeron de forma prospectiva 139 pacientes consecutivos sometidos a CCD (n = 154) entre 2017 y 2018, siendo clasificados en 3 grupos de PAPm: < 20 mmHg (PAPm normal, n = 38), 20-24,9 mmHg (HP borderline, n = 29), y ≥ 25 mmHg (HP definida, n = 87). La presión capilar pulmonar (PCP) se midió mediante superposición de curvas y confirmación de enclavamiento distal. Se definieron como eventos clínicos: ingreso por insuficiencia cardiaca, trasplante cardiaco y mortalidad. Para el análisis de eventos en individuos con más de un CCD se consideró solo el primero.
Resultados: En el subgrupo HP borderline se encontraban elevadas la presión de la aurícula derecha (PAD) y la PCP respecto al grupo sin HP (tabla). El aumento de PAD sugiere presiones de ventrículo derecho elevadas y la PCP afección de la función diastólica del ventrículo izquierdo, en la línea actual de las guías de función diastólica. No existieron diferencias en las resistencias pulmonares respecto al grupo sin HP. Las variables que representan mayor sobrecarga de presión como las resistencias vasculares pulmonares (RVP), el gradiente transpulmonar (GTP) e índice de trabajo sistólico del VD solo se alteraron en el grupo de HP definida. La mediana de seguimiento fue de 333 días (RIC 110-538). La supervivencia libre de eventos fue similar en los 3 grupos (figura), si bien se objetivó una separación entre las curvas que no alcanza significación estadística.
|
Variables |
PAPm normal (n = 38) |
HP borderline (n = 29) |
HP definida (n = 87) |
p |
|
Cateterismo cardiaco derecho |
||||
|
Edad |
59 ± 12 |
58 ± 12 |
59 ± 12 |
0,96 |
|
Sexo femenino |
62,20% |
50% |
43,40% |
0,17 |
|
Cardiopatía izquierda |
43,20% |
53,80% |
59,20% |
0,28 |
|
PAD (mmHg) |
4,24 (± 2,59)a,b |
8,41 (± 5,49) |
9,87 (± 5,98) |
< 0,001 |
|
PAP sistólica (mmHg) |
25,61 (± 5,05)a,b |
36,24 (± 5,17)c |
64,14 (± 19,94) |
< 0,001 |
|
PAPdiastólica (mmHg) |
8,66 (± 3,01)a,b |
15,48 (± 2,67)c |
25,80 (± 7,63) |
< 0,001 |
|
PAP media (mmHg) |
14,31 (± 2,94)a,b |
22,21 (± 1,47)c |
38,74 (± 10,73) |
< 0,001 |
|
PCP (mmHg) |
7,13 (± 3,32)a,b |
13,21 (± 4,96)c |
18,88 (± 8,97) |
< 0,001 |
|
GTP (mmHg) |
7,18 (± 2,85)b |
9,00 (± 4,64)c |
19,8 (± 12,32) |
< 0,001 |
|
RVP (UW) |
1,48 (± 0,77)b |
1,93 (± 1,21)c |
4,13 (± 2,42) |
< 0,001 |
|
GC (L/min) |
5,35 (± 1,42) |
4,95 (± 1,38) |
4,95 (± 1,57) |
0,407 |
|
IC (L/min/m2) |
3,12 (± 0,78) |
2,81 (± 0,71) |
2,78 (± 0,92) |
0,136 |
|
PAPi |
6,60 (± 6,01) |
4,93 (± 5,77) |
6,61 (± 7,14) |
0,494 |
|
PAD-PCP |
0,65 (± 0,41) |
0,70 (± 0,45) |
0,56 (± 0,32) |
0,179 |
|
RVS |
437,15 (± 167,72)b |
575,13 (± 215,70)c |
1198,91(± 675,83) |
< 0,001 |
|
ap < 0,05 entre PAPm normal frente a HP borderline; bp < 0,05 entre PAPm normal frente a HP definida; cp < 0,05 entre HP borderline frente a HP definida; PAD: presión aurícula derecha; PAP: presión arteria pulmonar; GC: gasto cardiaco; IC: índice cardiaco; PAPi: índice de pulsatilidad de la arteria pulmonar; RVS: resistencia vascular sistémica. |
||||
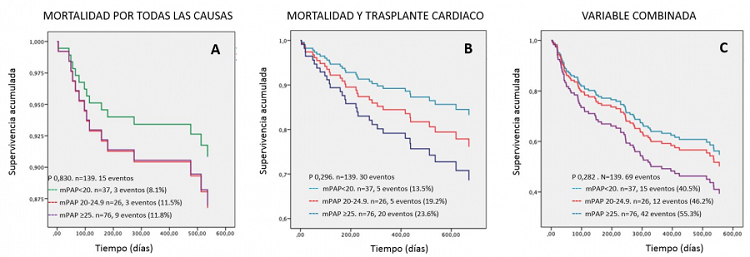
Curvas de Kaplan-Meier del seguimiento de pacientes. A: mortalidad; B: mortalidad y trasplante cardiaco; C: combinada insuficiencia cardiaca, trasplante y mortalidad.
Conclusiones: Nuestros datos sugieren que existe una alteración hemodinámica en las presiones de AD y AI en el subgrupo de pacientes con HP borderline, posiblemente las guías actuales de HTP deberían incluir este subgrupo para incidir tanto en el diagnóstico como en la optimización del tratamiento de estos pacientes.
Comunicaciones disponibles de "Hipertensión pulmonar"
- 6044-381. TRATAMIENTO PERCUTÁNEO DEL TROMBOEMBOLIA PULMONAR AGUDA: EXPERIENCIA INICIAL TRAS INSTAURACIÓN DE UN PROTOCOLO DE ACTUACIÓN
- Nicolás Manuel Maneiro Melón1, Maite Velázquez Martín1, Frank Sliwinski Herrera1, Carmen Pérez-Olivares Delgado2, Águeda Aurtenetxe Pérez2, Ana Pérez Asensio1, Ana Lareo Vicente1, Ana Isabel Sabin-Collado1, Francisco Galván Román1, Iván Gómez Blázquez1, Julio García Tejada1, Agustín Albarrán González-Trevilla1, Fernando Sarnago Cebada1 y Pilar Escribano Subias2, de la 1Unidad de Hemodinámica y Cardiología Intervencionista y 2Unidad de Hipertensión Pulmonar, Hospital Universitario 12 de Octubre, Madrid.
- 6044-382. EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- Daniel García Rodríguez, Vanessa Moñivas Palomero, Paloma Remior Pérez, Eusebio García-Izquierdo Jaén, Sergio García Gómez, Carlos Arellano Serrano, Juan Francisco Oteo Domínguez, Sara Navarro Rico, Arturo García Touchard, Francisco Javier Goicolea Ruigómez, Francisco José Hernández Pérez, Alejandro Martínez Mingo, Ana Borrego Hernández, Belén García Magallón y Susana Mingo Santos, del Servicio de Cardiología, Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 6044-383. VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- Vanessa Moñivas Palomero, Paloma Remior Pérez, Daniel García Rodríguez, Sergio García Gómez, Eusebio García-Izquierdo Jaén, Carlos Arellano Serrano, Juan Francisco Oteo Domínguez, Francisco José Hernández Pérez, Alejandro Martínez Mingo, Manuel Gómez Bueno, Sara Navarro Rico, Ana Borrego Hernández, Javier Segovia Cubero, Belén García Magallón y Susana Mingo Santos, del Servicio de Cardiología, Hospital Universitario Puerta de Hierro, Majadahonda (Madrid).
- 6044-384. ENFERMEDAD VENOOCLUSIVA PULMONAR HEREDITARIA EN PACIENTES IBÉRICOS DE ETNIA GITANA: CONTROVERSIAS DEL ASESORAMIENTO GENÉTICO Y SU IMPACTO EN LA PERPETUACIÓN DE LA ENFERMEDAD
- María José Cristo Ropero1, Jair Tenorio Castaño2, Carmen Pérez-Olivares Delgado3, Águeda Aurtenetxe Pérez3, Paula Navas Tejedor4, Ignacio Hernández González5, Pedro Bedate Díaz6, Addison Julián Palomino Doza3, Fernando Arribas3 y Pilar Escribano Subias3, del 1Hospital Universitario Virgen Macarena, Sevilla, 2Hospital Universitario La Paz, Madrid, 3Hospital Universitario 12 de Octubre, Madrid, 4Hospital General Universitario Gregorio Marañón, Madrid, 5Fundación Jiménez Díaz, Madrid y 6Hospital del Oriente de Asturias, Fundación Francisco Grande Covián, Corvera de Asturias (Asturias).
- 6044-385. IDENTIFICACIÓN PRECOZ DE PACIENTES EN RIESGO DE DESARROLLAR HIPERTENSIÓN PULMONAR EN EL SEGUIMIENTO DE LA TROMBOEMBOLIA PULMONAR AGUDA
- Ana Devesa Arbiol1, Ignacio Hernández González1, Ana Lucía Rivero Monteagudo1, Juan Martínez Milla1, Angélica María Romero Daza2, Marcelino Cortés García1, Miguel Ángel Navas Lobato1 y José Tuñón Fernández1, del 1Hospital Universitario Fundación Jiménez Díaz, Madrid y 2Hospital de La Luz, Madrid.
Más comunicaciones de los autores
-
Arellano Serrano, Carlos
- 5013-2 - REDUCCIÓN EN LA CARGA DE ARRITMIAS VENTRICULARES Y EN LAS TRATAMIENTOS DE DAI TRAS REPARACIÓN PERCUTÁNEA DE VÁLVULA MITRAL CON DISPOSITIVO MITRACLIP
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
-
Borrego Hernández, Ana
- 4027-3 - SEGUIMIENTO ECOCARDIOGRÁFICO MEDIANTE SPECKLE-TRACKING DE LA FUNCIÓN BIVENTRICULAR A 5 AÑOS TRAS EL TRASPLANTE CARDIACO
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
-
García Gómez, Sergio
- 4021-5 - SODIO URINARIO COMO MARCADOR PRECOZ DE RESISTENCIA AL TRATAMIENTO DIURÉTICO
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 6046-387 - ANTICOAGULACIÓN EN PACIENTES CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL, ¿ES SEGURO DIFERIRLA?
- 7004-4 - CARDIOVERSIÓN ELÉCTRICA TRAS EL PRIMER DIAGNÓSTICO DE FIBRILACIÓN AURICULAR PERSISTENTE ASINTOMÁTICA: ANÁLISIS DE LA EFECTIVIDAD DE ESTA ESTRATEGIA DE CONTROL DE RITMO A CORTO Y LARGO PLAZO
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 6046-391 - HIPOALBUMINEMIA EN PACIENTES EN SHOCK CARDIOGÉNICO CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: INCIDENCIA Y SIGNIFICADO PRONÓSTICO
- 6045-386 - DEFINIENDO AL PACIENTE RESISTENTE AL TRATAMIENTO DIURÉTICO DURANTE LA INSUFICIENCIA CARDIACA AGUDA
-
García-Izquierdo Jaén, Eusebio
- 5017-2 - PERFIL CLÍNICO DE LOS PACIENTES QUE INICIARON EL TRATAMIENTO CON EVOLOCUMAB EN LAS UNIDADES HOSPITALARIAS DE CARDIOLOGÍA ESPAÑOLAS. ESTUDIO RETOSS-CARDIO
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 6051-452 - BIOPSIA ENDOMIOCÁRDICA EN CORAZÓN NATIVO GUIADA POR MAPA ELECTROANATÓMICO
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6051-454 - MODIFICACIÓN DEL TRATAMIENTO Y EFECTO SOBRE EL PRONÓSTICO EN PACIENTES SOMETIDOS A BIOPSIA ENDOMIOCÁRDICA
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 7004-4 - CARDIOVERSIÓN ELÉCTRICA TRAS EL PRIMER DIAGNÓSTICO DE FIBRILACIÓN AURICULAR PERSISTENTE ASINTOMÁTICA: ANÁLISIS DE LA EFECTIVIDAD DE ESTA ESTRATEGIA DE CONTROL DE RITMO A CORTO Y LARGO PLAZO
-
García Magallón, Belén
- 6014-152 - LAS MUJERES PRESENTAN UNA MAYOR MORTALIDAD AL AÑO DE SEGUIMIENTO TRAS UN SCACEST, INDEPENDIENTEMENTE DE LA EDAD, LA FRAGILIDAD BIOLÓGICA Y EL RIESGO NUTRICIONAL
- 6062-541 - CONSUMO PICO DE OXÍGENO Y OTROS MARCADORES PRONÓSTICOS EN LA MUJER TRAS EL PROGRAMA DE REHABILITACIÓN CARDIACA
- 6014-153 - LAS MUJERES INGRESADAS TRAS UN INFARTO AGUDO DE MIOCARDIO PRESENTAN UN ELEVADO RIESGO NUTRICIONAL, INDEPENDIENTEMENTE DE LA EDAD Y LA FRAGILIDAD BIOLÓGICA. IMPLICACIONES PRONÓSTICAS
- 5028-8 - EL ÍNDICE DE RIESGO NUTRICIONAL ES UN FACTOR DE RIESGO DE MORTALIDAD TRAS UN INFARTO AGUDO DE MIOCARDIO, INDEPENDIENTEMENTE DE LA EDAD, FRAGILIDAD BIOLÓGICA Y GRAVEDAD CLÍNICA
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 5014-5 - DIFERENCIA EN LA GANANCIA DE LA CAPACIDAD AERÓBICA TRAS LA FASE II DE UN PROGRAMA DE REHABILITACIÓN CARDIACA ENTRE PACIENTES DIABÉTICOS Y NO DIABÉTICOS CON ENFERMEDAD CORONARIA
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 5002-3 - LA MALNUTRICIÓN Y LA FRAGILIDAD BIOLÓGICA SON FACTORES DE RIESGO INDEPENDIENTES Y COMPLEMENTARIOS DE MORTALIDAD EN LAS MUJERES CON UN INFARTO AGUDO DE MIOCARDIO SOMETIDO A ANGIOPLASTIA PRIMARIA
- 6059-509 - EVALUACIÓN DEL CONTROL DE LOS FACTORES DE RIESGO CARDIOVASCULAR Y PARÁMETROS ANALÍTICOS PRONÓSTICO EN PACIENTES DIABÉTICOS EN EL PROGRAMA DE REHABILITACIÓN CARDIACA
- 6017-199 - PARÁMETROS ANORMALES DE LA ERGOMETRÍA CON ANÁLISIS DE GASES ESPIRADOS EN PACIENTES CON ENFERMEDAD CORONARIA MULTIVASO
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 6011-132 - IMPACTO PRONÓSTICO INDEPENDIENTE DE LA FRAGILIDAD BIOLÓGICA EN PACIENTES CON INFARTO AGUDO DE MIOCARDIO SOMETIDOS A ANGIOPLASTIA PRIMARIA. ANÁLISIS DE LA MORTALIDAD TOTAL AL AÑO DE SEGUIMIENTO
- 7001-5 - COMPARACIÓN DE LOS ÍNDICES DE RIESGO APACHE II, SAPS II Y GRACE 2.0 EN LA PREDICCIÓN DE MORTALIDAD A CORTO Y LARGO PLAZO TRAS UN SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL SEGMENTO ST
- 5014-7 - IMPACTO INDEPENDIENTE DEL SÍNDROME METABÓLICO Y LA GLUCOHEMOGLOBINA (HBA1C) EN LA CAPACIDAD AERÓBICA CARDIOPULMONAR DE PACIENTES NO-DIABÉTICOS CON ENFERMEDAD ARTERIAL CORONARIA
-
García Rodríguez, Daniel
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 6045-386 - DEFINIENDO AL PACIENTE RESISTENTE AL TRATAMIENTO DIURÉTICO DURANTE LA INSUFICIENCIA CARDIACA AGUDA
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 4021-5 - SODIO URINARIO COMO MARCADOR PRECOZ DE RESISTENCIA AL TRATAMIENTO DIURÉTICO
- 7004-4 - CARDIOVERSIÓN ELÉCTRICA TRAS EL PRIMER DIAGNÓSTICO DE FIBRILACIÓN AURICULAR PERSISTENTE ASINTOMÁTICA: ANÁLISIS DE LA EFECTIVIDAD DE ESTA ESTRATEGIA DE CONTROL DE RITMO A CORTO Y LARGO PLAZO
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
-
García Touchard, Arturo
- 6037-328 - CAMBIOS HEMODINÁMICOS EN LA VÁLVULA MITRAL INDUCIDOS POR EL IMPLANTE TRANSCATÉTER DE VÁLVULA AÓRTICA
- 6037-318 - ESTENOSIS AÓRTICA Y SANGRADOS DIGESTIVOS: UN NUEVO ABORDAJE
- 6051-454 - MODIFICACIÓN DEL TRATAMIENTO Y EFECTO SOBRE EL PRONÓSTICO EN PACIENTES SOMETIDOS A BIOPSIA ENDOMIOCÁRDICA
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 5004-1 - MODERADORES
- 4029-6 - DISPOSITIVOS VASCULARES BIOABSORBIBLES EN EL TRATAMIENTO DE PACIENTES CON RESTENOSIS INTRASTENT TRAS DILATACIÓN CON BALÓN DE CORTE. RESULTADOS CLÍNICOS DEL ESTUDIO RIBS VI-SCORING
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 5023-2 - PREDILATACIÓN CON BALÓN DE CORTE ANTES DEL IMPLANTE DE DISPOSITIVOS VASCULARES BIOABSORBIBLES EN PACIENTES CON RESTENOSIS INTRASTENT. RESULTADOS ANGIOGRÁFICOS FINALES DEL ESTUDIO RIBS VI-SCORING
-
Goicolea Ruigómez, Francisco Javier
- 6051-454 - MODIFICACIÓN DEL TRATAMIENTO Y EFECTO SOBRE EL PRONÓSTICO EN PACIENTES SOMETIDOS A BIOPSIA ENDOMIOCÁRDICA
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 5013-2 - REDUCCIÓN EN LA CARGA DE ARRITMIAS VENTRICULARES Y EN LAS TRATAMIENTOS DE DAI TRAS REPARACIÓN PERCUTÁNEA DE VÁLVULA MITRAL CON DISPOSITIVO MITRACLIP
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 6037-328 - CAMBIOS HEMODINÁMICOS EN LA VÁLVULA MITRAL INDUCIDOS POR EL IMPLANTE TRANSCATÉTER DE VÁLVULA AÓRTICA
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 6032-285 - CARACTERÍSTICAS TOMOGRÁFICAS POSIMPLANTE DE DISPOSITIVO DE CIERRE DE OREJUELA IZQUIERDA TIPO LAMBRE
- 6037-318 - ESTENOSIS AÓRTICA Y SANGRADOS DIGESTIVOS: UN NUEVO ABORDAJE
- 7010-16 - DOTACIÓN DE UNIDADES DE CUIDADOS INTENSIVOS CARDIOLÓGICOS EN CENTROS COMPLEJOS. UNA RECOMENDACIÓN BASADA EN LA EVIDENCIA
-
Hernández Pérez, Francisco José
- 6046-391 - HIPOALBUMINEMIA EN PACIENTES EN SHOCK CARDIOGÉNICO CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL: INCIDENCIA Y SIGNIFICADO PRONÓSTICO
- 6018-207 - ¿SON ÚTILES LAS ESCALAS DE RIESGO DE PACIENTES CRÍTICOS PARA PACIENTES EN SHOCK CARDIOGÉNICO EN NUESTRO TIEMPO?
- 6048-403 - PERFIL DE LA FRAGILIDAD EN LOS PACIENTES EN LISTA DE TRASPLANTE CARDIACO. RESULTADOS DEL REGISTRO FELICITAR
- 6048-407 - EXPERIENCIA INICIAL DEL USO DE MILRINONA AMBULATORIA EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 4013-3 - LA FRAGILIDAD ES FRECUENTE EN EL MOMENTO DE INCLUSIÓN EN LISTA DE TRASPLANTE CARDIACO, PERO NO AFECTA LOS RESULTADOS A CORTO PLAZO
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 4013-2 - CALIDAD DE VIDA Y DEPRESIÓN EN PACIENTES INCLUIDOS EN LISTA DE TRASPLANTE CARDIACO
- 4003-5 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 4003-6 - COMPLICACIONES TROMBÓTICAS Y RESULTADOS DE PACIENTES EN OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL CON PRÓTESIS VALVULARES CARDIACAS
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6046-387 - ANTICOAGULACIÓN EN PACIENTES CON OXIGENADOR EXTRACORPÓREO DE MEMBRANA VENOARTERIAL, ¿ES SEGURO DIFERIRLA?
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
-
Martínez Mingo, Alejandro
- 4027-3 - SEGUIMIENTO ECOCARDIOGRÁFICO MEDIANTE SPECKLE-TRACKING DE LA FUNCIÓN BIVENTRICULAR A 5 AÑOS TRAS EL TRASPLANTE CARDIACO
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
-
Mingo Santos, Susana
- 6037-328 - CAMBIOS HEMODINÁMICOS EN LA VÁLVULA MITRAL INDUCIDOS POR EL IMPLANTE TRANSCATÉTER DE VÁLVULA AÓRTICA
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6032-285 - CARACTERÍSTICAS TOMOGRÁFICAS POSIMPLANTE DE DISPOSITIVO DE CIERRE DE OREJUELA IZQUIERDA TIPO LAMBRE
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 4027-3 - SEGUIMIENTO ECOCARDIOGRÁFICO MEDIANTE SPECKLE-TRACKING DE LA FUNCIÓN BIVENTRICULAR A 5 AÑOS TRAS EL TRASPLANTE CARDIACO
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 6037-318 - ESTENOSIS AÓRTICA Y SANGRADOS DIGESTIVOS: UN NUEVO ABORDAJE
- 6013-142 - ESTUDIO MULTICÉNTRICO ESPAÑOL DE LA CIRUGÍA DE INSUFICIENCIA TRICUSPÍDEA EN 2017-18. ¿OPERAMOS TARDE O DEBEMOS ESPERAR A LAS TÉCNICAS PERCUTÁNEAS?
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
-
Moñivas Palomero, Vanessa
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 4002-6 - DIFERENCIAS PRONÓSTICAS DE LA ESTENOSIS AÓRTICA GRAVE EN RELACIÓN AL FLUJO Y GRADIENTE VALVULAR CON FRACCIÓN DE EYECCIÓN CONSERVADA. ESTUDIO MULTICÉNTRICO ESPAÑOL
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 6037-328 - CAMBIOS HEMODINÁMICOS EN LA VÁLVULA MITRAL INDUCIDOS POR EL IMPLANTE TRANSCATÉTER DE VÁLVULA AÓRTICA
- 6037-318 - ESTENOSIS AÓRTICA Y SANGRADOS DIGESTIVOS: UN NUEVO ABORDAJE
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 4027-3 - SEGUIMIENTO ECOCARDIOGRÁFICO MEDIANTE SPECKLE-TRACKING DE LA FUNCIÓN BIVENTRICULAR A 5 AÑOS TRAS EL TRASPLANTE CARDIACO
- 6032-285 - CARACTERÍSTICAS TOMOGRÁFICAS POSIMPLANTE DE DISPOSITIVO DE CIERRE DE OREJUELA IZQUIERDA TIPO LAMBRE
-
Navarro Rico, Sara
- 4027-3 - SEGUIMIENTO ECOCARDIOGRÁFICO MEDIANTE SPECKLE-TRACKING DE LA FUNCIÓN BIVENTRICULAR A 5 AÑOS TRAS EL TRASPLANTE CARDIACO
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
-
Oteo Domínguez, Juan Francisco
- 7001-4 - IMPACTO DE LAS CONDICIONES PROINFLAMATORIAS EN EL PRONÓSTICO DE LOS PACIENTES CON INFARTO DE MIOCARDIO CON ARTERIAS CORONARIA NO OBSTRUCTIVAS
- 6010-93 - INCIDENCIA Y VALOR PRONÓSTICO DEL DETERIORO COGNITIVO EN PACIENTES SOMETIDOS A IMPLANTE TRANSCATÉTER DE VÁLVULA AÓRTICA A LOS 30 DÍAS DEL PROCEDIMIENTO
- 5020-3 - ¿SON LA FUNCIÓN VENTRICULAR DERECHA Y LA HIPERTENSIÓN PULMONAR LA CLAVE PARA LA SELECCIÓN DE LOS PACIENTES MITRACLIP?
- 6051-452 - BIOPSIA ENDOMIOCÁRDICA EN CORAZÓN NATIVO GUIADA POR MAPA ELECTROANATÓMICO
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 4003-5 - INCIDENCIA, CARACTERÍSTICAS Y PRONÓSTICO DE LOS PACIENTES EN SHOCK CARDIOGÉNICO REFRACTARIO CON COMPLICACIONES NEUROLÓGICAS
- 5020-7 - EVOLUCIÓN DE PARÁMETROS CLÁSICOS Y DE DEFORMACIÓN EN PACIENTES REMITIDOS A MITRACLIP
- 6051-454 - MODIFICACIÓN DEL TRATAMIENTO Y EFECTO SOBRE EL PRONÓSTICO EN PACIENTES SOMETIDOS A BIOPSIA ENDOMIOCÁRDICA
- 6037-318 - ESTENOSIS AÓRTICA Y SANGRADOS DIGESTIVOS: UN NUEVO ABORDAJE
- 6037-328 - CAMBIOS HEMODINÁMICOS EN LA VÁLVULA MITRAL INDUCIDOS POR EL IMPLANTE TRANSCATÉTER DE VÁLVULA AÓRTICA
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
-
Remior Pérez, Paloma
- 6044-382 - EVALUACIÓN HEMODINÁMICA DE HIPERTENSIÓN PULMONAR BORDERLINE Y RELEVANCIA PRONÓSTICA
- 6044-383 - VALOR PRONÓSTICO DE LA DEFORMACIÓN MIOCÁRDICA MEDIDA POR ECOGRAFÍA EN LA HIPERTENSIÓN PULMONAR ESTABLECIDA
- 6045-386 - DEFINIENDO AL PACIENTE RESISTENTE AL TRATAMIENTO DIURÉTICO DURANTE LA INSUFICIENCIA CARDIACA AGUDA
- 7004-4 - CARDIOVERSIÓN ELÉCTRICA TRAS EL PRIMER DIAGNÓSTICO DE FIBRILACIÓN AURICULAR PERSISTENTE ASINTOMÁTICA: ANÁLISIS DE LA EFECTIVIDAD DE ESTA ESTRATEGIA DE CONTROL DE RITMO A CORTO Y LARGO PLAZO
- 7009-8 - VALOR DEL STRAIN AURICULAR COMO MARCADOR DE DISFUNCIÓN DIASTÓLICA EN PACIENTES CON HIPERTENSIÓN PULMONAR
- 4021-5 - SODIO URINARIO COMO MARCADOR PRECOZ DE RESISTENCIA AL TRATAMIENTO DIURÉTICO
- 7009-7 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS EN LA HIPERTENSIÓN PULMONAR BORDERLINE
