SEC 2020 - El e-Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
6033. Cardiopatía isquémica crónica
6033-336. IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
Hospital Clínico San Carlos, Madrid.
Introducción y objetivos: Los pacientes con cardiopatía isquémica que han sufrido arritmias ventriculares o un evento de muerte súbita, son una población de muy alto riesgo, con elevada mortalidad. La revascularización forma parte esencial del tratamiento. Sin embargo, existe controversia sobre el número de vasos a tratar y el momento adecuado para hacerlo. Nuestro objetivo fue evaluar el impacto pronóstico de la revascularización completa (RC) en una cohorte de pacientes con cardiopatía isquémica a los que se implantó un desfibrilador automático implantable (DAI) en prevención secundaria.
Métodos: Se realizó un análisis retrospectivo de una población de pacientes consecutivos a los que se implantó un DAI en prevención secundaria tras un primer evento arrítmico ventricular desde 2008 al 2018. Se excluyeron los pacientes con miocardiopatía no isquémica. Se realizó seguimiento cada 6 meses. Se recogieron parámetros clínicos, electrocardiográficos, ecocardiográficos, angiográficos y electrofisiológicos. Se evaluó la mortalidad a largo plazo en la población de estudio.
Resultados: Se analizaron un total de 79 pacientes, de los cuales fallecieron 24 (30,4%) durante el seguimiento. La edad media fue de 69,2 ± 10,1 años y un 94,1% fueron varones. La mediana de seguimiento fue de 48 meses (RIC 21-66). La edad en el momento del implante fue mayor en el grupo de pacientes que falleció (tabla). No se encontraron diferencias en la distribución por sexo, los factores de riesgo, ni en la presencia de infarto previo (tabla). Sin embargo, la prevalencia de enfermedad renal crónica (33,34 vs 9,09%; p = 0,008) y de disfunción ventricular izquierda fue mayor en el grupo de pacientes que fallecieron (tabla). El tratamiento betabloqueante y antiarrítmico fue similar en ambos grupos (tabla). La media de eventos arrítmicos en el seguimiento fue mayor en el grupo de pacientes fallecidos (1,2 ± 1,31 vs 0,5 ± 0,7; p = 0,006). Los pacientes en los que no se realizó revascularización, mostraron una mayor mortalidad (hazard ratio 2,45 (IC95% 1,05-5,73). El análisis de supervivencia de Kaplan-Meier mostró que la RC en el ingreso índice se asoció de forma significativa con una menor mortalidad a largo plazo (fig.).
|
Características basales |
|||
|
Variable |
Vivos al final del seguimiento (N = 55) |
Fallecidos en el seguimiento (N = 24) |
p |
|
Edad, años |
66,98 ± 10,03 |
74,79 ± 8,22 |
0,001 |
|
Sexo masculino |
53 (93,63) |
21 (87,5) |
0,137 |
|
Hipertensión arterial |
41 (74,55) |
20 (83,33) |
0,392 |
|
Diabetes mellitus |
18 (32,73) |
10 (41,67) |
0,54 |
|
Dislipemia |
40 (72,73) |
20 (83,33) |
0,310 |
|
Tabaquismo |
36 (64,45) |
16 (66,67) |
0,917 |
|
Obesidad |
13 (23,64) |
5 (20,83) |
0,785 |
|
Enfermedad vascular periférica |
4 (7,27) |
5 (20,83) |
0,08 |
|
Enfermedad renal crónica |
5 (9,09) |
8 (33,34) |
0,008 |
|
Infarto previo |
29 (52,73) |
16 (60,87) |
0,510 |
|
FEVI |
41,6 ± 11,45 |
34,17 ± 10,07 |
0,0072 |
|
IECA/ARA II al alta |
51 (92,73) |
17 (70,83) |
0,010 |
|
Betabloqueante al alta |
48 (82,27) |
22 (91,67) |
0,572 |
|
Fármaco antiarrítmico al alta |
17 (30,71) |
10 (41,67) |
0,323 |
|
EEF/Ablación |
14 (25,4%) |
7 (29,17) |
0,731 |
|
No revascularización |
30 (36,36) |
16 (66,67) |
0,018 |
|
FEVI: fracción de eyección del ventrículo izquierdo; IECA: inhibidores de la enzima convertidora de angiotensina; ARA-II: antagonistas del receptor de angiotensina-II; EEF: estudio electrofisiológico. |
|||
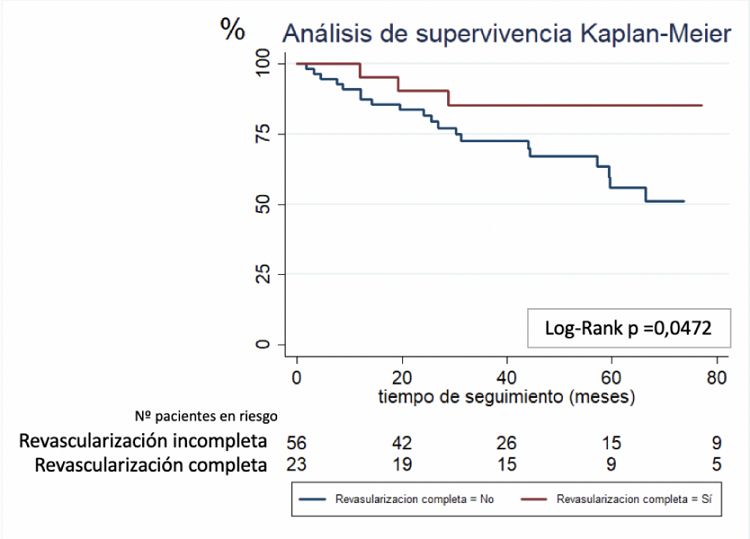
Análisis de supervivencia en función de la revascularización completa o no.
Conclusiones: La RC se asocia con una menor mortalidad en el seguimiento de los pacientes con cardiopatía isquémica e implante de DAI en prevención secundaria tras un primer episodio de arritmia ventricular o muerte súbita.
Comunicaciones disponibles de "Cardiopatía isquémica crónica"
- 6033-336. IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- Zaira Gómez Álvarez, Carlos Ferrera Durán, Victoria Cañadas Godoy, Ana Viana Tejedor, Juan José González Ferrer, Francisco Noriega, Julia Playán Escribano, Asunción Conde López-Gómez, Ricardo Salgado Aranda, Juan Carlos Gómez Polo, David Filgueiras Rama, Julián Pérez Villacastín y Nicasio Pérez Castellano
Hospital Clínico San Carlos, Madrid.
- 6033-337. LIMITACIONES DE LA ANGIOGRAFÍA PARA DECIDIR LA REVASCULARIZACIÓN EN PACIENTES CON ENFERMEDAD DEL TRONCO CORONARIO IZQUIERDO
- Ramón López-Palop1, M. Pilar Carrillo Sáez2, Mª Araceli Frutos García2, Alfonso Freites Esteves2, Íñigo Lozano Martínez-Luengas3, Maria Juskova2, Antonia Pomares Varó2 y Amín Elamrani Rami2
1Hospital Clínico Universitario Virgen de la Arrixaca, Murcia. 2Hospital Universitario de San Juan, San Juan de Alicante (Alicante). 3Hospital Universitario de Cabueñes, Gijón (Asturias).
- 6033-338. ELEVACIÓN RESIDUAL DEL SEGMENTO ST EN EL ELECTROCARDIOGRAMA PREVIO AL ALTA TRAS UN INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST: ASOCIACIÓN CON EL PRONÓSTICO A LARGO PLAZO Y CAMBIOS ESTRUCTURALES EN RESONANCIA MAGNÉTICA CARDIACA A LOS 6 MESES
- Héctor Merenciano González1, José Gavara Doñate2, Víctor Marcos Garcés1, Ana Pedro Tudela3, Nerea Pérez Solé2, Ana Gabaldón Pérez1, César Ríos Navarro2, Elena de Dios Lluch2, José Vicente Monmeneu Menadas4, Mª Pilar López Lereu4, Paolo Racugno1, Clara Bonanad Lozano1, Francisco Javier Chorro Gascó1 y Vicente Bodí Peris1
1Hospital Clínico Universitario de Valencia. 2Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia. 3Facultad de Medicina y Odontología, Universidad de Valencia. 4Unidad de Resonancia Magnética Cardiaca, ERESA, Valencia.
- 6033-339. PRUEBA DE ESFUERZO: ¿PODEMOS PREDECIR LA ISQUEMIA EN LA RESONANCIA MAGNÉTICA DE ESTRÉS CON VASODILATADOR SUCESIVA?
- Ana Gabaldón Pérez1, Víctor Marcos Garcés1, Héctor Merenciano González1, Miguel Lorenzo Hernández1, Gonzalo Núñez Marín1, José Gavara Doñate2, Nerea Pérez Solé2, Mª Pilar López Lereu3, José Vicente Monmeneu Menadas3 y Vicente Bodí Peris1
1Hospital Clínico Universitario de Valencia. 2Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia. 3Centro Médico ERESA, Valencia.
- 6033-340. VALOR PRONÓSTICO DE LA CLASIFICACIÓN DE LA DISFUNCIÓN DIASTÓLICA ECOCARDIOGRÁFICA DEL 2016 EN PACIENTES CON SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL ST QUE SOBREVIVEN A LA FASE AGUDA
- Jessica Vaquero Luna, Anai Moreno Rodríguez, Mercedes Sanz Sánchez, Irene Juanes Domínguez, Elene Saez de Buruaga Corrales, Raquel Soria Navarro, María Garrido Uriarte, Fernando Ereño Beroiz, Lucas Tojal Sierra y Ángel M. Alonso Gómez
Hospital Universitario Araba, Vitoria-Gasteiz (Álava).
- 6033-341. BENEFICIO DE LA REVASCULARIZACIÓN DE TERRITORIOS NO VIABLES SEGÚN EL MIOCARDIO ISQUÉMICO RESIDUAL POR GAMMAGRAFÍA DE PERFUSIÓN MIOCÁRDICA
- Pablo Jordán Marchite, Eduardo Ródenas Alesina, Lorena Herrador Galindo, María Nazarena Pizzi, Carina Espinet-Coll, Guillermo Romero-Farina, Santiago Aguadé-Bruix e Ignacio Ferreira González
Hospital Universitario Vall d'Hebron, Barcelona.
- 6033-342. RELACIÓN DE LA ONDA Q DEL ELECTROCARDIOGRAMA CON LA VIABILIDAD MIOCÁRDICA Y EXTENSIÓN DE LA NECROSIS EN PACIENTES CON MIOCARDIOPATÍA DILATADA ISQUÉMICA
- Pablo Jordán Marchite1, Eduardo Ródenas Alesina1, Lorena Herrador Galindo1, María Nazarena Pizzi1, Carina Espinet-Coll2, Guillermo Romero Farina2, Santiago Aguadé-Bruix2 e Ignacio Ferreira-González1
1Servicio de Cardiología. 2Servicio de Medicina Nuclear, Hospital Universitario Vall d'Hebron, Barcelona.
- 6033-343. IMPACTO DE LA RETINOPATÍA EN EL DESARROLLO A LARGO PLAZO DE CARDIOPATÍA ISQUÉMICA Y REVASCULARIZACIÓN CORONARIA
- Daniel Águila Gordo1, Manuel Marina Breysse2, Jesús Piqueras Flores1, Cristina Mateo Gómez1, Raquel Frías García1, Jorge Martínez del Río1, Alfonso Morón Alguacil1, Martín Negreira Caamaño1, Pedro Pérez Díaz1, Manuel Muñoz García1, Daniel Salas Bravo1, José Abellán Huerta1, Fernando Lozano Ruiz Poveda1, Javier Jiménez Díaz1 y Felipe Higuera Sobrino1
1Servicio de Cardiología del Hospital General Universitario de Ciudad Real. 2Centro Nacional de Investigaciones Cardiovasculares (CNIC), Madrid.
- 6033-344. ¿CUÁLES SON LOS FACTORES PREDICTORES DE INSUFICIENCIA CARDIACA TRAS UN SÍNDROME CORONARIO AGUDO? DATOS TRAS 11 AÑOS DE SEGUIMIENTO
- Carmen Cristóbal Varela1, Juan Gabriel Sánchez Cano1, Rosa Mª Jiménez Hernández1, Patricia Enciso Paniagua1, José Tuñón Fernández2, Almudena Escribá Bárcena1, José María Serrano Antolín1, Carlos Gutiérrez Landaluce1, Daniel García Arribas1, Silvia del Castillo Arrojo1, Javier Alonso Bello1, Rebeca Mata Caballero1, Iria Andrea González García1, Adriana de la Rosa Riestra1 y Alejandro Curcio Ruigómez1
1Hospital Universitario de Fuenlabrada (Madrid). 2Fundación Jiménez Díaz, Madrid.
- 6033-345. TRATAMIENTO ANTIDIABÉTICO EN PREVENCIÓN SECUNDARIA EN PACIENTES CON CARDIOPATÍA ISQUÉMICA
- Alejandro Gadella Fernández, Carlos de Cabo Porras, Álvaro Serrano Blanco, Eva García Camacho, Alejandro Berenguel Senén y Luis Rodríguez Padial
Complejo Hospitalario de Toledo.
- 6033-346. CARDIOPATÍA ISQUÉMICA Y COVID-19
- Pablo Catalá Ruiz1, Ignacio J. Amat Santos1, Marta Marcos1, Gonzalo Cabezón Villalba1, Diego López Otero2, Álvaro Aparisi Sanz1, Gino Rojas1, Carlos Veras1, Jordi Candela1, Jose Fernando Gil1, Sandra Santos-Martínez1, Itziar Gómez1, Javier López-Pais2, José Ramón González Juanatey2 y José Alberto San Román1
1Hospital Clínico Universitario, CIBER de Enfermedades Cardiovasculares, CIBERCV, Valladolid. 2Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña).
Más comunicaciones de los autores
-
Cañadas Godoy, Victoria
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
-
Conde López-Gómez, Asunción
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
-
Ferrera Durán, Carlos
- 6039-367 - IMPACTO DE UNA INICIATIVA PERT EN LA MORTALIDAD HOSPITALARIA DE PACIENTES CON EMBOLIA DE PULMÓN BILATERAL
- 4019-5 - "CÓDIGO AORTA": IMPLEMENTACIÓN Y RESULTADOS PRELIMINARES DE UN PROTOCOLO MULTIDISCIPLINAR PARA LA ATENCIÓN DE LOS PACIENTES CON SÍNDROME AÓRTICO AGUDO
- 6032-323 - ¿DEBEN INGRESAR TODOS LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ELEVACIÓN DEL SEGMENTO ST DE RIESGO INTERMEDIO-BAJO EN UNIDADES DE CUIDADOS AGUDOS CARDIOLÓGICOS?
- 4006-7 - ANÁLISIS DE POTENCIALES FACTORES RELACIONADOS CON LA UTILIDAD DIAGNÓSTICA DEL 18F-FDG PET/TC EN PACIENTES CON ENDOCARDITIS INFECCIOSA SOBRE DISPOSITIVOS DE ESTIMULACIÓN CARDIACA
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6032-315 - INFARTO AGUDO DE MIOCARDIO CON AFECTACIÓN GRAVE DEL TRONCO CORONARIO IZQUIERDO
- 4019-2 - REGISTRO ESPAÑOL DEL SÍNDROME AÓRTICO AGUDO (RESA- III). LOS CAMBIOS EN EL MANEJO TERAPÉUTICO SE REFLEJAN EN UNA DISMINUCIÓN SIGNIFICATIVA DE LA MORTALIDAD
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6001-1 - AORTITIS: UN INTRUSO EN LA CORTE DEL SÍNDROME AÓRTICO AGUDO
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6010-132 - IMPACTO DE LA FRAGILIDAD EN EL PACIENTE ANCIANO CON ENDOCARDITIS INFECCIOSA
- 6005-69 - DIFERENCIAS EN LA PRESCRIPCIÓN DE INHIBIDORES DEL P2Y12 EN UNA COHORTE RETROSPECTIVA DE PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6021-226 - IMPACTO PRONÓSTICO DEL TRATAMIENTO ANTIAGREGANTE CON TICAGRELOR Y PRASUGREL FRENTE AL CLOPIDOGREL EN LOS PACIENTES INGRESADOS POR SÍNDROME CORONARIO AGUDO
- 6039-369 - EVALUACIÓN DE LA CALIDAD DE VIDA TRAS UNA EMBOLIA DE PULMÓN DE ALTO RIESGO
- 5007-10 - SÍNCOPE, UNA PRESENTACIÓN PELIGROSA EN PACIENTES CON EMBOLIA PULMONAR DE ALTO RIESGO
- 5007-14 - SÍNDROME CONFUSIONAL AGUDO TRAS EL IMPLANTE DE UNA PRÓTESIS AÓRTICA BIOLÓGICA PERCUTÁNEA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: FACTORES PREDICTIVOS E IMPACTO PRONÓSTICO
- 5018-12 - REPARACIÓN PERCUTÁNEA DE VÁLVULA MITRAL CON DISPOSITIVO MITRACLIP EN PACIENTES INESTABLES
-
Filgueiras Rama, David
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
-
Gómez Álvarez, Zaira
- 6032-315 - INFARTO AGUDO DE MIOCARDIO CON AFECTACIÓN GRAVE DEL TRONCO CORONARIO IZQUIERDO
- 6005-68 - CARACTERÍSTICAS DE LOS PACIENTES CON FIBRILACIÓN AURICULAR QUE HAN FALLECIDO POR COVID-19 EN UN CENTRO DE TERCER NIVEL
- 5009-12 - MUERTE POR COVID-19 EN EL PACIENTE CON DIABETES MELLITUS. RETRATO DE UNA POBLACIÓN MÁS VULNERABLE
- 6058-445 - CARACTERIZACIÓN DE LOS PACIENTES FALLECIDOS POR INFECCIÓN POR SARS-COV-2 CON ANTECEDENTES DE INSUFICIENCIA CARDIACA EN UN CENTRO TERCIARIO
- 6032-323 - ¿DEBEN INGRESAR TODOS LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ELEVACIÓN DEL SEGMENTO ST DE RIESGO INTERMEDIO-BAJO EN UNIDADES DE CUIDADOS AGUDOS CARDIOLÓGICOS?
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6005-69 - DIFERENCIAS EN LA PRESCRIPCIÓN DE INHIBIDORES DEL P2Y12 EN UNA COHORTE RETROSPECTIVA DE PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6005-72 - ESTUDIO SOBRE LA MORTALIDAD POR COVID-19 EN PACIENTES CON HISTORIA DE CARDIOPATÍA ISQUÉMICA PREVIA
- 6021-226 - IMPACTO PRONÓSTICO DEL TRATAMIENTO ANTIAGREGANTE CON TICAGRELOR Y PRASUGREL FRENTE AL CLOPIDOGREL EN LOS PACIENTES INGRESADOS POR SÍNDROME CORONARIO AGUDO
-
Gómez Polo, Juan Carlos
- 6005-68 - CARACTERÍSTICAS DE LOS PACIENTES CON FIBRILACIÓN AURICULAR QUE HAN FALLECIDO POR COVID-19 EN UN CENTRO DE TERCER NIVEL
- 5009-12 - MUERTE POR COVID-19 EN EL PACIENTE CON DIABETES MELLITUS. RETRATO DE UNA POBLACIÓN MÁS VULNERABLE
- 6021-226 - IMPACTO PRONÓSTICO DEL TRATAMIENTO ANTIAGREGANTE CON TICAGRELOR Y PRASUGREL FRENTE AL CLOPIDOGREL EN LOS PACIENTES INGRESADOS POR SÍNDROME CORONARIO AGUDO
- 6005-69 - DIFERENCIAS EN LA PRESCRIPCIÓN DE INHIBIDORES DEL P2Y12 EN UNA COHORTE RETROSPECTIVA DE PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6058-445 - CARACTERIZACIÓN DE LOS PACIENTES FALLECIDOS POR INFECCIÓN POR SARS-COV-2 CON ANTECEDENTES DE INSUFICIENCIA CARDIACA EN UN CENTRO TERCIARIO
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6032-323 - ¿DEBEN INGRESAR TODOS LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ELEVACIÓN DEL SEGMENTO ST DE RIESGO INTERMEDIO-BAJO EN UNIDADES DE CUIDADOS AGUDOS CARDIOLÓGICOS?
- 6032-318 - CARACTERIZACIÓN DE LAS HOSPITALIZACIONES POR CARDIOPATÍA ISQUÉMICA DURANTE LA PANDEMIA POR COVID-19: UN ESTUDIO COMPARATIVO
- 6032-315 - INFARTO AGUDO DE MIOCARDIO CON AFECTACIÓN GRAVE DEL TRONCO CORONARIO IZQUIERDO
- 6032-319 - EL INGRESO POR SÍNDROME CORONARIO AGUDO DURANTE LA PANDEMIA COVID-19 ES UN FACTOR PRONÓSTICO INDEPENDIENTE DE COMPLICACIONES CARDIOVASCULARES INTRAHOSPITALARIAS
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6005-76 - CARACTERIZACIÓN DE LOS PACIENTES CON COVID-19 DE ORIGEN NOSOCOMIAL E IMPACTO DE LA ENFERMEDAD CARDIOVASCULAR
- 6005-72 - ESTUDIO SOBRE LA MORTALIDAD POR COVID-19 EN PACIENTES CON HISTORIA DE CARDIOPATÍA ISQUÉMICA PREVIA
-
González Ferrer, Juan José
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
-
Noriega Sanz, Francisco Javier
- 6039-367 - IMPACTO DE UNA INICIATIVA PERT EN LA MORTALIDAD HOSPITALARIA DE PACIENTES CON EMBOLIA DE PULMÓN BILATERAL
- 6032-315 - INFARTO AGUDO DE MIOCARDIO CON AFECTACIÓN GRAVE DEL TRONCO CORONARIO IZQUIERDO
- 6032-323 - ¿DEBEN INGRESAR TODOS LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ELEVACIÓN DEL SEGMENTO ST DE RIESGO INTERMEDIO-BAJO EN UNIDADES DE CUIDADOS AGUDOS CARDIOLÓGICOS?
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6001-1 - AORTITIS: UN INTRUSO EN LA CORTE DEL SÍNDROME AÓRTICO AGUDO
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6005-69 - DIFERENCIAS EN LA PRESCRIPCIÓN DE INHIBIDORES DEL P2Y12 EN UNA COHORTE RETROSPECTIVA DE PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6021-226 - IMPACTO PRONÓSTICO DEL TRATAMIENTO ANTIAGREGANTE CON TICAGRELOR Y PRASUGREL FRENTE AL CLOPIDOGREL EN LOS PACIENTES INGRESADOS POR SÍNDROME CORONARIO AGUDO
- 5007-14 - SÍNDROME CONFUSIONAL AGUDO TRAS EL IMPLANTE DE UNA PRÓTESIS AÓRTICA BIOLÓGICA PERCUTÁNEA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: FACTORES PREDICTIVOS E IMPACTO PRONÓSTICO
- 5018-12 - REPARACIÓN PERCUTÁNEA DE VÁLVULA MITRAL CON DISPOSITIVO MITRACLIP EN PACIENTES INESTABLES
- 5014-7 - SÍNDROME CORONARIO AGUDO EN NONANGENARIOS: ¿DISPONEMOS DE ESCALAS DE RIESGO FIABLES?
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
-
Pérez Castellano, Nicasio
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
-
Pérez Villacastín, Julián
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 4019-5 - "CÓDIGO AORTA": IMPLEMENTACIÓN Y RESULTADOS PRELIMINARES DE UN PROTOCOLO MULTIDISCIPLINAR PARA LA ATENCIÓN DE LOS PACIENTES CON SÍNDROME AÓRTICO AGUDO
- 6078-566 - OPTIMIZACIÓN DINÁMICA DE LA RESINCRONIZACIÓN CARDIACA Y CARGA ARRÍTMICA EN PACIENTES CON INSUFICIENCIA CARDIACA PORTADORES DE DAI-TRC
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 5015-7 - IMPACTO DE LA PRESIÓN ARTERIAL EN LA SEGURIDAD Y TOLERABILIDAD DE SACUBITRILO/VALSARTÁN EN PACIENTES CON INSUFICIENCIA CARDIACA Y FEVI REDUCIDA EN LA PRÁCTICA CLÍNICA
- 6080-595 - ASOCIACIÓN DEL BLOQUEO INTERAURICULAR CON LA RECURRENCIA A CORTO Y LARGO PLAZO DE FIBRILACIÓN AURICULAR TRAS UNA CARDIOVERSIÓN ELÉCTRICA
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 5020-16 - RESINCRONIZACIÓN CARDIACA MEDIADA POR UN ALGORITMO DE OPTIMIZACIÓN DINÁMICA LATIDO A LATIDO EN COMPARACIÓN CON ESTIMULACIÓN CONVENCIONAL, EN PACIENTES DE VIDA REAL
-
Playán Escribano, Julia
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6060-463 - EL ANCIANO CON HIPERTENSIÓN ARTERIAL PULMONAR: UNA POBLACIÓN CRECIENTE. ¿RECIBEN UN MANEJO BASADO EN LA EVIDENCIA?
- 6019-200 - HIPERTENSIÓN PULMONAR Y GESTACIÓN EN UNA COHORTE CONTEMPORÁNEA. ¿SE DEBEN RECONSIDERAR LOS RIESGOS EN DETERMINADOS CASOS?
- 5009-12 - MUERTE POR COVID-19 EN EL PACIENTE CON DIABETES MELLITUS. RETRATO DE UNA POBLACIÓN MÁS VULNERABLE
- 6005-68 - CARACTERÍSTICAS DE LOS PACIENTES CON FIBRILACIÓN AURICULAR QUE HAN FALLECIDO POR COVID-19 EN UN CENTRO DE TERCER NIVEL
- 6058-445 - CARACTERIZACIÓN DE LOS PACIENTES FALLECIDOS POR INFECCIÓN POR SARS-COV-2 CON ANTECEDENTES DE INSUFICIENCIA CARDIACA EN UN CENTRO TERCIARIO
- 6005-69 - DIFERENCIAS EN LA PRESCRIPCIÓN DE INHIBIDORES DEL P2Y12 EN UNA COHORTE RETROSPECTIVA DE PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6032-323 - ¿DEBEN INGRESAR TODOS LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ELEVACIÓN DEL SEGMENTO ST DE RIESGO INTERMEDIO-BAJO EN UNIDADES DE CUIDADOS AGUDOS CARDIOLÓGICOS?
- 6006-93 - HIPERTENSIÓN ARTERIAL PULMONAR ASOCIADA A CARDIOPATÍAS CONGÉNITAS EN EL NIÑO Y EL ADULTO: MIRAR EL PRESENTE PARA IMAGINAR EL FUTURO
- 6005-72 - ESTUDIO SOBRE LA MORTALIDAD POR COVID-19 EN PACIENTES CON HISTORIA DE CARDIOPATÍA ISQUÉMICA PREVIA
- 6021-226 - IMPACTO PRONÓSTICO DEL TRATAMIENTO ANTIAGREGANTE CON TICAGRELOR Y PRASUGREL FRENTE AL CLOPIDOGREL EN LOS PACIENTES INGRESADOS POR SÍNDROME CORONARIO AGUDO
-
Salgado Aranda, Ricardo
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6083-614 - BÚSQUEDA DEL MEJOR PANEL DE BIOMARCADORES PARA LA FIBRILACIÓN AURICULAR
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 6009-116 - DIFERENCIAS DE GÉNERO EN EL MANEJO DEL PACIENTE CON SOSPECHA DE ARRITMIAS SUPRAVENTRICULARES
- 6076-562 - RESULTADOS DEL ESTUDIO ELECTROFISIOLÓGICO EN PACIENTES CON SOSPECHA DE TPSV NO DOCUMENTADA: EL REGISTRO BELIEVE-SVT
- 6085-637 - RECURRENCIA DE PALPITACIONES TRAS ESTUDIO ELECTROFISIOLÓGICO Y ABLACIÓN EN SOSPECHA DE TPSV NO DOCUMENTADA: RESULTADOS DE SEGUIMIENTO DEL REGISTRO BELIEVE-SVT
- 5015-8 - IMPLICACIONES DEL RETRASO DIAGNÓSTICO DE TAQUICARDIAS SUPRAVENTRICULARES EN PACIENTES SINTOMÁTICOS
-
Viana Tejedor, Ana
- 6032-315 - INFARTO AGUDO DE MIOCARDIO CON AFECTACIÓN GRAVE DEL TRONCO CORONARIO IZQUIERDO
- 6032-323 - ¿DEBEN INGRESAR TODOS LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN ELEVACIÓN DEL SEGMENTO ST DE RIESGO INTERMEDIO-BAJO EN UNIDADES DE CUIDADOS AGUDOS CARDIOLÓGICOS?
- 6082-602 - VALOR PREDICTIVO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN PACIENTES PORTADORES DE DAI TRAS MUERTE SÚBITA EN AUSENCIA DE DISFUNCIÓN VENTRICULAR SIGNIFICATIVA
- 6001-1 - AORTITIS: UN INTRUSO EN LA CORTE DEL SÍNDROME AÓRTICO AGUDO
- 6084-633 - IMPACTO DE LA PRESENCIA DE OCLUSIONES CRÓNICAS SOBRE LA INCIDENCIA DE EVENTOS ARRÍTMICOS EN EL SEGUIMIENTO A LARGO PLAZO TRAS UNA MUERTE SÚBITA
- 6005-69 - DIFERENCIAS EN LA PRESCRIPCIÓN DE INHIBIDORES DEL P2Y12 EN UNA COHORTE RETROSPECTIVA DE PACIENTES CON SÍNDROME CORONARIO AGUDO
- 6021-226 - IMPACTO PRONÓSTICO DEL TRATAMIENTO ANTIAGREGANTE CON TICAGRELOR Y PRASUGREL FRENTE AL CLOPIDOGREL EN LOS PACIENTES INGRESADOS POR SÍNDROME CORONARIO AGUDO
- 6022-230 - DIFERENCIAS EN MORTALIDAD EN PACIENTES NONAGENARIOS CON DISTINTOS TIPOS DE SÍNDROME CORONARIO AGUDO. ¿IMPORTA EL TRATAMIENTO AL ALTA?
- 6039-369 - EVALUACIÓN DE LA CALIDAD DE VIDA TRAS UNA EMBOLIA DE PULMÓN DE ALTO RIESGO
- 5007-10 - SÍNCOPE, UNA PRESENTACIÓN PELIGROSA EN PACIENTES CON EMBOLIA PULMONAR DE ALTO RIESGO
- 5007-14 - SÍNDROME CONFUSIONAL AGUDO TRAS EL IMPLANTE DE UNA PRÓTESIS AÓRTICA BIOLÓGICA PERCUTÁNEA EN LA UNIDAD DE CUIDADOS AGUDOS CARDIOLÓGICOS: FACTORES PREDICTIVOS E IMPACTO PRONÓSTICO
- 5018-12 - REPARACIÓN PERCUTÁNEA DE VÁLVULA MITRAL CON DISPOSITIVO MITRACLIP EN PACIENTES INESTABLES
- 5014-7 - SÍNDROME CORONARIO AGUDO EN NONANGENARIOS: ¿DISPONEMOS DE ESCALAS DE RIESGO FIABLES?
- 6009-111 - SÍNDROME CORONARIO AGUDO EN NONAGENARIOS: DIFERENCIAS ENTRE AMBOS SEXOS
- 6033-336 - IMPACTO DE LA REVASCULARIZACIÓN COMPLETA SOBRE LA MORTALIDAD EN PACIENTES PORTADORES DE DAI EN PREVENCIÓN SECUNDARIA
- 4019-5 - "CÓDIGO AORTA": IMPLEMENTACIÓN Y RESULTADOS PRELIMINARES DE UN PROTOCOLO MULTIDISCIPLINAR PARA LA ATENCIÓN DE LOS PACIENTES CON SÍNDROME AÓRTICO AGUDO
