SEC 2020 - El e-Congreso de la Salud Cardiovascular
Introducción
Dr. Héctor Bueno
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Listado de sesiones
Índice de autores
4002. Lo que el cardiólogo clínico debe saber sobre la COVID-19
4002-6. VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
Hospital Universitario Ramón y Cajal, Madrid.
Introducción y objetivos: La pandemia por COVID-19 ha tenido gran impacto en cuanto a hospitalización, morbilidad y mortalidad. Reconocer precozmente a los pacientes en riesgo de eventos adversos y sus factores predisponentes continúa siendo un reto. Se presenta un estudio comparativo de eventos adversos entre pacientes cardiópatas y no cardiópatas, ingresados por COVID-19.
Métodos: En una cohorte retrospectiva de 776 pacientes (109 cardiópatas) hospitalizados en marzo de 2020 por COVID-19, se analizaron las características basales, la evolución durante el ingreso y los eventos adversos de muerte, ventilación mecánica no invasiva (VMNI) e ingreso en Unidad de cuidados intensivos (UVI). Se definió cardiopatía por el diagnóstico previo de cardiopatía isquémica, valvulopatía moderada-severa, miocardiopatía, o trastorno del ritmo. Se creó un modelo mediante regresión logística para determinar las variables que más influyeron en estos eventos.
Resultados: La edad media de los pacientes con cardiopatía fue significativamente mayor a la del resto de la muestra (80 años ± 14 vs 67 años ± 22, p < 0,001). Los factores de riesgo cardiovascular fueron más prevalentes en el grupo con cardiopatía: hipertensión arterial (78 vs 46,3%. p < 0,001), diabetes mellitus (36,7 vs 18,4%. p < 0,001), dislipemia (47,7 vs 32,2%. p = 0,02); además de la enfermedad renal crónica (29,4 vs 7,9%, p < 0,001), enfermedad cerebrovascular (15,5 vs 4,5%, p < 0,001) y enfermedad arterial periférica (11 vs 2,4%, p < 0,001). No hubo diferencias en los días de estancia hospitalaria. Se observaron más muertes en el grupo con cardiopatías (40,4 vs 18%, p < 0,001; RR 1,22 (IC95% 1,10-1,34)). El número de pacientes que recibió VMNI (1,8 vs 7,9%, p = 0,021) o ingresó en UVI (2,8 vs 8,1%, p = 0,047) fue superior en el grupo sin cardiopatía. La edad máxima de ingreso en UVI fue de 77 años (grupo sin cardiopatía), y 66 años (grupo con cardiopatía). El factor que más influyó en la mortalidad fue la edad tanto en el grupo de cardiopatía (OR 1,07; IC95% 1,05-1,09, p < 0,001) como sin cardiopatía (OR 1,007; IC95% 1,004-1,009, p < 0,001).
|
Características basales y del ingreso en pacientes con y sin cardiopatía, ingresados por COVID-19 |
|||
|
Características basales y del ingreso |
Sin cardiopatía (667) |
Cardiopatía (109) |
p |
|
Edad: me (RI) |
67 (22) |
80 (14) |
< 0,001 |
|
Sexo M/F:n (%) |
414 (62)/253 (38) |
67 (61)/42 (39) |
0,905 |
|
HTA: n (%) |
309 (46,3) |
85 (78,0) |
< 0,001 |
|
DM: n (%) |
123 (18,4) |
40(36,7) |
< 0,001 |
|
Dislipemia: n (%) |
215 (32,3) |
52 (47,7) |
0,02 |
|
ERC: n (%) |
53 (7,9) |
32 (29,4) |
< 0,001 |
|
ECV:n (%) |
30 (4,5) |
18 (16,5) |
< 0,001 |
|
AP: n (%) |
16 (2,4) |
12 (11,0) |
< 0,001 |
|
EPOC: n (%) |
56 (8,4) |
24 (22,0) |
< 0,001 |
|
IECAs/ARA-II: n (%) |
193 (28,9) |
58 (53,2) |
< 0,001 |
|
PaFi < 300: n (%) |
339 (50,8) |
70 (64,2) |
0,009 |
|
VMNI: n (%) |
53 (7,9) |
2 (1,8) |
0,021 |
|
UVI: n (%) |
54 (8,1) |
3 (2,8) |
0,047 |
|
TEP:n (%) |
20 (3,0) |
4 (3,7) |
0,707 |
|
Muerte: n (%) |
120 (18,0) |
44 (40,4) |
< 0,001 |
|
Días de ingreso: X (DE) |
12,65 (9,5) |
12,09 (9,1) |
0,56 |
|
Troponina máxima: X (DE) |
0,34 (6,3) |
0,95 (8,06) |
0,399 |
|
PCR máxima: X(DE) |
163,19 (101,3) |
168,74 (86,4) |
0,835 |
|
Dímero-D máximo: X (DE) |
4223,62 (10847,7) |
4477,87 (13608,5) |
0,589 |
|
HTA: hipertensión arterial; DM: diabetes mellitus; ERC: enfermedad renal crónica; ECV: enfermedad cerebrovascular; AP: arteriopatía periférica; VMNI: ventilación mecánica no invasiva; UVI: unidad cuidados intensivos; TEP: Tromboembolismo pulmonar. |
|||
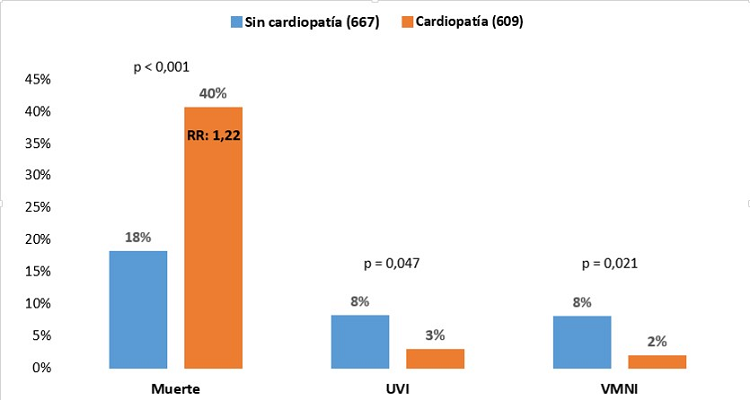
Eventos de muerte, ingreso en UVI y VMNI en pacientes con y sin cardiopatía.
Conclusiones: La mortalidad de los pacientes ingresados por COVID-19 con cardiopatía previa fue muy superior respecto a los pacientes sin cardiopatía. Además, recibieron menos medidas avanzadas como ingreso en UVI o VMNI. La edad fue el factor que más peso tuvo en estos resultados.
Comunicaciones disponibles de "Lo que el cardiólogo clínico debe saber sobre la COVID-19"
- 4002-2. ENFERMEDADES CARDIACAS SUBYACENTES Y RESULTADOS DE COVID-19
- Óscar Ángel Vedia Cruz1, Iván J. Núñez-Gil1, Antonio Fernández-Ortiz1, Óscar Maroun Eid2, Jia Huang3, Rodolfo Romero4, Víctor Manuel Becerra-Muñoz5, Aitor Uribarri González6, Gisela Feltes Guzmán7 y Carlos Macaya Miguel1
1Hospital Clínico San Carlos, Universidad Complutense de Madrid, IdISSC, Madrid. 2Hospital Universitario La Paz, Madrid. 3The Second People's Hospital of Shenzhen, Shenzhen (Fujian). 4Hospital Universitario Getafe, Madrid. 5Hospital Clínico Universitario Virgen de la Victoria, Málaga. 6Hospital Clínico Universitario de Valladolid. 7Hospital Ntra. Sra. de América, Madrid.
- 4002-3. INCIDENCIA Y SIGNIFICADO CLÍNICO DE LAS ARRITMIAS CARDIACAS DE NOVO EN PACIENTES CON COVID-19
- Irene Marco Clement, Marcel Martínez Cossiani, Lorena Martín Polo, Carlos Merino Argos, Laura Rodríguez Sotelo, Luis Alberto Martínez Marín, José María García de Veas Márquez, Borja Rivero Santana, Juan Caro Codón, Sandra Ofelia Rosillo Rodríguez, Ángel Manuel Iniesta Manjavacas, Sergio Castrejón Castrejón, Juan Ramón Rey Blas, José Luis López Sendón y José Luis Merino
Hospital Universitario La Paz, Madrid.
- 4002-4. CARACTERÍSTICAS CLÍNICAS Y EVOLUCIÓN DE LOS PACIENTES HIPERTENSOS INGRESADOS POR COVID-19, E IMPACTO ASOCIADO AL TRATAMIENTO CON FÁRMACOS INHIBIDORES DEL SISTEMA RENINA-ANGIOTENSINA
- José David Martínez Carmona1, Germán Berteli Garcia1, Jorge Rodríguez Capitán1, Víctor Manuel Becerra Muñoz1, María Victoria Doncel Abad1, Pilar Nuevo Ortega1, Eva Cabrera César1, Belén Murcia Casas1, Ana María Gómez Pérez1, Pablo González Redondo1, Álvaro Martínez Mesa1, Esther Sánchez Álvarez1, Ana María Aguilar Gálvez1, Iván Núñez Gil2 y Juan José Gómez Doblas1
1Hospital Clínico Universitario Virgen de la Victoria, Málaga. 2Hospital Clínico San Carlos, Universidad Complutense de Madrid, IdISSC, Madrid.
- 4002-5. MORTALIDAD EN LOS PACIENTES CON ENFERMEDADES CARDIOVASCULARES Y COVID-19
- Alberto Cordero1, Vicente Bertomeu González1, Lorenzo Fácila2, Moisés Rodríguez Mañero3, Julio Núñez Villota4, David Escribano Alarcón1, José Mª Castellano Vázquez5, Clara Bonanad Lozano4, M. Pilar Zuazola Martínez1 y José Ramón González Juanatey3
1Hospital Universitario de San Juan, San Juan de Alicante. 2Hospital General Universitario, Valencia. 3Complexo Hospitalario Universitario de Santiago de Compostela (A Coruña). 4Hospital Clínico Universitario de Valencia. 5Hospital Universitario HM Madrid.
- 4002-6. VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- Sonia Rivas García, David Cordero Pereda, Juan Manuel Monteagudo Ruiz, Álvaro Lorente Ros, María Ascensión Sanromán Guerrero, Rafael Rodrigo Martínez Moya, Rodrigo Ortega Pérez, Leticia Blázquez Arroyo, Gonzalo Alonso Salinas, Marta Jiménez Blanco, Susana del Prado Díaz y José Luis Zamorano
Hospital Universitario Ramón y Cajal, Madrid.
- 4002-7. PREDICTORES CARDIOVASCULARES ASOCIADOS CON MAL PRONÓSTICO A CORTO PLAZO EN PACIENTES INFECTADOS POR COVID-19 EN ESPAÑA
- Laura Esteban-Lucía1, Ana Devesa-Arbiol1, María de los Ángeles Zambrano Chacón2, Ana María Venegas-Rodríguez1, Marta González-Rodríguez3, Lucía Maure-Blesa4, Paloma Ávila-Barahona1, Ana María Pello-Lázaro1, Óscar González-Lorenzo1, Ricardo Fernández-Roblas5, Felipe Villar-Álvarez2, José Tuñón1, Borja Ibáñez1, Álvaro Aceña Navarro1 y Juan Antonio Franco-Peláez1
1Servicio de Cardiología. 2Servicio de Neumología. 3Servicio de Oncología. 4Servicio de Neurología. 5Servicio de Microbiología, Hospital Universitario Fundación Jiménez Díaz, Madrid.
Más comunicaciones de los autores
-
Alonso Salinas, Gonzalo Luis
- 5003-11 - GESTIÓN REMOTA DE LA INSUFICIENCIA CARDIACA MEDIANTE UN ALGORITMO MULTIPARAMÉTRICO: REGISTRO RE-HEART
- 4009-6 - VALOR PRONÓSTICO DEL BIOMARCADOR BNP EN PACIENTES TRATADOS CON SACUBITRILO-VALSARTÁN: RESULTADOS TRAS 2 AÑOS DE SEGUIMIENTO
- 5006-7 - ¿DEBERÍAMOS EVALUAR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? INFLUENCIA DE LA FRAGILIDAD EN LA CALIDAD DE VIDA DE LOS PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 5006-6 - IMPACTO DEL VENTRÍCULO DERECHO EN EL MANEJO DE PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 6010-124 - ATENCIÓN TELEMÁTICA A PACIENTES VALVULARES DURANTE LA PANDEMIA POR COVID 19. ¿HA MERECIDO LA PENA?
- 5004-7 - VALOR PRONÓSTICO DE LOS BIOMARCADORES SÉRICOS EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA
- 6065-488 - ISGLT2 Y ARNI EN PACIENTES CON INSUFICIENCIA RENAL, ¿ES SEGURO SU USO?
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 6021-207 - LOS EFECTOS DE LA PANDEMIA SOBRE EL CONTROL DE LA ANTICOAGULACIÓN EN VALVULÓPATAS: UNA CUESTIÓN DE RECURSOS
- 6065-484 - EL LEVOSIMENDÁN COMO HERRAMIENTA EN LA TITULACIÓN DE LA TERAPIA NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA
- 6032-309 - CIVIAM SCORE: UNA NUEVA HERRAMIENTA PRONÓSTICA EN LA COMUNICACIÓN INTERVENTRICULAR POSTINFARTO
- 6078-584 - EXPERIENCIA EN VIDA REAL EN RESINCRONIZACIÓN CARDIACA: EVALUACIÓN DEL IMPACTO CLÍNICO Y DE VARIABLES ECOCARDIOGRÁFICAS DE FUNCIÓN CARDIACA EN PACIENTES CON TRASTORNOS MÁS ALLÁ DEL BLOQUEO DE RAMA IZQUIERDA
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5020-3 - EL INICIO SIMULTÁNEO DE SACUBITRILO/VALSARTÁN E ISGLT2 PRODUCE MAYOR DETERIORO DE LA FUNCIÓN RENAL QUE SU INICIO SECUENCIAL
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 6058-446 - USO DE UN ALGORITMO MULTISENSOR DE DESFIBRILADORES AUTOMÁTICOS IMPLANTABLES PARA EL MANEJO REMOTO DE PACIENTES CON INSUFICIENCIA CARDIACA
- 6032-310 - HISTORIA NATURAL DE LA COMUNICACIÓN DE LA COMUNICACIÓN INTERVENTRICULAR POSTINFARTO EN LA ÚLTIMA DÉCADA: REGISTRO CIVIAM
- 5010-8 - IMPLICACIONES PRONÓSTICAS DE LA DISFUNCIÓN TEMPRANA DE VENTRÍCULO DERECHO EN PACIENTES CON FRACCIÓN DE EYECCIÓN DE VENTRÍCULO IZQUIERDO EN RANGO MEDIO: STRAIN MIOCÁRDICO, UNA HERRAMIENTA INTERESANTE
- 6058-440 - INSUFICIENCIA CARDIACA EN TIEMPOS DE COVID
- 6005-29 - UTILIDAD DEL SÍNDROME DE BAYÉS EN EL ICTUS ISQUÉMICO. ESTUDIO DE COHORTES PROSPECTIVO
- 4015-5 - EFICACIA Y SEGURIDAD DE LA COMBINACIÓN DE SACUBITRILO-VALSARTÁN E ISGLT2 EN PACIENTES CON INSUFICIENCIA CARDIACA CON FEVI DEPRIMIDA EN PRÁCTICA CLÍNICA (REGISTRO SECSI)
- 5006-8 - ¿DEBERÍAMOS MEDIR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? ESTUDIO DE PREVALENCIA DE FRAGILIDAD EN ESTA POBLACIÓN DE PACIENTES
- Blázquez Arroyo, Leticia
-
Cordero Pereda, David
- 6065-488 - ISGLT2 Y ARNI EN PACIENTES CON INSUFICIENCIA RENAL, ¿ES SEGURO SU USO?
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 4015-5 - EFICACIA Y SEGURIDAD DE LA COMBINACIÓN DE SACUBITRILO-VALSARTÁN E ISGLT2 EN PACIENTES CON INSUFICIENCIA CARDIACA CON FEVI DEPRIMIDA EN PRÁCTICA CLÍNICA (REGISTRO SECSI)
- 6078-584 - EXPERIENCIA EN VIDA REAL EN RESINCRONIZACIÓN CARDIACA: EVALUACIÓN DEL IMPACTO CLÍNICO Y DE VARIABLES ECOCARDIOGRÁFICAS DE FUNCIÓN CARDIACA EN PACIENTES CON TRASTORNOS MÁS ALLÁ DEL BLOQUEO DE RAMA IZQUIERDA
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 5020-3 - EL INICIO SIMULTÁNEO DE SACUBITRILO/VALSARTÁN E ISGLT2 PRODUCE MAYOR DETERIORO DE LA FUNCIÓN RENAL QUE SU INICIO SECUENCIAL
- 6058-440 - INSUFICIENCIA CARDIACA EN TIEMPOS DE COVID
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
-
del Prado Díaz, Susana
- 6065-488 - ISGLT2 Y ARNI EN PACIENTES CON INSUFICIENCIA RENAL, ¿ES SEGURO SU USO?
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 4009-6 - VALOR PRONÓSTICO DEL BIOMARCADOR BNP EN PACIENTES TRATADOS CON SACUBITRILO-VALSARTÁN: RESULTADOS TRAS 2 AÑOS DE SEGUIMIENTO
- 6058-440 - INSUFICIENCIA CARDIACA EN TIEMPOS DE COVID
- 6078-584 - EXPERIENCIA EN VIDA REAL EN RESINCRONIZACIÓN CARDIACA: EVALUACIÓN DEL IMPACTO CLÍNICO Y DE VARIABLES ECOCARDIOGRÁFICAS DE FUNCIÓN CARDIACA EN PACIENTES CON TRASTORNOS MÁS ALLÁ DEL BLOQUEO DE RAMA IZQUIERDA
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 4015-5 - EFICACIA Y SEGURIDAD DE LA COMBINACIÓN DE SACUBITRILO-VALSARTÁN E ISGLT2 EN PACIENTES CON INSUFICIENCIA CARDIACA CON FEVI DEPRIMIDA EN PRÁCTICA CLÍNICA (REGISTRO SECSI)
- 6065-484 - EL LEVOSIMENDÁN COMO HERRAMIENTA EN LA TITULACIÓN DE LA TERAPIA NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5020-3 - EL INICIO SIMULTÁNEO DE SACUBITRILO/VALSARTÁN E ISGLT2 PRODUCE MAYOR DETERIORO DE LA FUNCIÓN RENAL QUE SU INICIO SECUENCIAL
-
Jiménez-Blanco Bravo, Marta
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 6064-478 - ADN DEL DONANTE LIBRE EN PLASMA COMO POSIBLE BIOMARCADOR DE ENFERMEDAD VASCULAR DEL INJERTO
- 6058-440 - INSUFICIENCIA CARDIACA EN TIEMPOS DE COVID
- 6078-584 - EXPERIENCIA EN VIDA REAL EN RESINCRONIZACIÓN CARDIACA: EVALUACIÓN DEL IMPACTO CLÍNICO Y DE VARIABLES ECOCARDIOGRÁFICAS DE FUNCIÓN CARDIACA EN PACIENTES CON TRASTORNOS MÁS ALLÁ DEL BLOQUEO DE RAMA IZQUIERDA
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5020-3 - EL INICIO SIMULTÁNEO DE SACUBITRILO/VALSARTÁN E ISGLT2 PRODUCE MAYOR DETERIORO DE LA FUNCIÓN RENAL QUE SU INICIO SECUENCIAL
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 5013-5 - EMPLEO DE VASODILATADORES PULMONARES EN PACIENTES CON CORTOCIRCUITOS SISTÉMICO-PULMONARES: ESTRATEGIA "TRATAR PARA CERRAR"
- 6065-488 - ISGLT2 Y ARNI EN PACIENTES CON INSUFICIENCIA RENAL, ¿ES SEGURO SU USO?
- 5013-12 - ANÁLISIS DE INCIDENCIA Y FACTORES PREDICTORES DE FRACASO DEL VENTRÍCULO DERECHO TRAS IMPLANTE DE UNA ASISTENCIA VENTRICULAR IZQUIERDA DE LARGA DURACIÓN
- 4015-5 - EFICACIA Y SEGURIDAD DE LA COMBINACIÓN DE SACUBITRILO-VALSARTÁN E ISGLT2 EN PACIENTES CON INSUFICIENCIA CARDIACA CON FEVI DEPRIMIDA EN PRÁCTICA CLÍNICA (REGISTRO SECSI)
-
Lorente Ros, Álvaro
- 6071-520 - EL PAPEL DE LA ERGOESPIROMETRÍA EN EL MANEJO DE LOS PACIENTES CON INSUFICIENCIA AÓRTICA
- 5010-8 - IMPLICACIONES PRONÓSTICAS DE LA DISFUNCIÓN TEMPRANA DE VENTRÍCULO DERECHO EN PACIENTES CON FRACCIÓN DE EYECCIÓN DE VENTRÍCULO IZQUIERDO EN RANGO MEDIO: STRAIN MIOCÁRDICO, UNA HERRAMIENTA INTERESANTE
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 5009-2 - INSUFICIENCIA MITRAL Y CIRUGÍA: ¿DEBEMOS CONFIAR EN EL PACIENTE ASINTOMÁTICO?
- 5017-2 - CAMBIOS ANATÓMICOS EN EL ANILLO TRICÚSPIDE Y REDUCCIÓN DE LA INSUFICIENCIA TRICUSPÍDEA DESPUÉS DE LA IMPLANTACIÓN DE CARDIOBAND
- 4009-6 - VALOR PRONÓSTICO DEL BIOMARCADOR BNP EN PACIENTES TRATADOS CON SACUBITRILO-VALSARTÁN: RESULTADOS TRAS 2 AÑOS DE SEGUIMIENTO
- 6005-29 - UTILIDAD DEL SÍNDROME DE BAYÉS EN EL ICTUS ISQUÉMICO. ESTUDIO DE COHORTES PROSPECTIVO
- 6079-593 - EVOLUCIÓN DEL INTERVALO QTC EN UNA COHORTE DE PACIENTES COVID-19 CON ALTA PRECOZ. PRIMERA EXPERIENCIA CON DISPOSITIVOS PORTÁTILES Y APPS MÓVILES
- 6010-123 - FUNCIÓN DIASTÓLICA Y PÉPTIDOS NATRIURÉTICOS COMO FACTORES PRONÓSTICO EN LA INSUFICIENCIA AÓRTICA ASINTOMÁTICA
- 6079-592 - USO DE DISPOSITIVOS MÓVILES PARA MONITORIZACIÓN DEL INTERVALO QTC EN PACIENTES CON COVID 19 TRATADOS CON HIDROXICLOROQUINA, AZITROMICINA Y/O LOPINAVIR/RITONAVIR
- 5006-10 - INSUFICIENCIA MITRAL SEVERA ASINTOMÁTICA; ¿ERGOESPIROMETRÍA PARA TODOS?
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 6065-484 - EL LEVOSIMENDÁN COMO HERRAMIENTA EN LA TITULACIÓN DE LA TERAPIA NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA
-
Martínez Moya, Rafael Rodrigo
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5019-10 - FIBRILACIÓN AURICULAR "DE NOVO" EN PACIENTE COVID-19 COMO FACTOR PREDICTOR DE EVENTOS CARDIOVASCULARES
- 6005-29 - UTILIDAD DEL SÍNDROME DE BAYÉS EN EL ICTUS ISQUÉMICO. ESTUDIO DE COHORTES PROSPECTIVO
-
Monteagudo Ruiz, Juan Manuel
- 5004-7 - VALOR PRONÓSTICO DE LOS BIOMARCADORES SÉRICOS EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA
- 6010-124 - ATENCIÓN TELEMÁTICA A PACIENTES VALVULARES DURANTE LA PANDEMIA POR COVID 19. ¿HA MERECIDO LA PENA?
- 5006-6 - IMPACTO DEL VENTRÍCULO DERECHO EN EL MANEJO DE PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 5006-7 - ¿DEBERÍAMOS EVALUAR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? INFLUENCIA DE LA FRAGILIDAD EN LA CALIDAD DE VIDA DE LOS PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 5006-8 - ¿DEBERÍAMOS MEDIR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? ESTUDIO DE PREVALENCIA DE FRAGILIDAD EN ESTA POBLACIÓN DE PACIENTES
- 5006-10 - INSUFICIENCIA MITRAL SEVERA ASINTOMÁTICA; ¿ERGOESPIROMETRÍA PARA TODOS?
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 6021-207 - LOS EFECTOS DE LA PANDEMIA SOBRE EL CONTROL DE LA ANTICOAGULACIÓN EN VALVULÓPATAS: UNA CUESTIÓN DE RECURSOS
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 5009-2 - INSUFICIENCIA MITRAL Y CIRUGÍA: ¿DEBEMOS CONFIAR EN EL PACIENTE ASINTOMÁTICO?
- 5018-15 - ¿CUÁL SERÁ EL LUGAR DE LAS NUEVAS TÉCNICAS PERCUTÁNEAS SOBRE LA TRICÚSPIDE?
- 6071-520 - EL PAPEL DE LA ERGOESPIROMETRÍA EN EL MANEJO DE LOS PACIENTES CON INSUFICIENCIA AÓRTICA
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
-
Ortega Pérez, Rodrigo
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5019-10 - FIBRILACIÓN AURICULAR "DE NOVO" EN PACIENTE COVID-19 COMO FACTOR PREDICTOR DE EVENTOS CARDIOVASCULARES
-
Rivas García, Sonia
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5019-10 - FIBRILACIÓN AURICULAR "DE NOVO" EN PACIENTE COVID-19 COMO FACTOR PREDICTOR DE EVENTOS CARDIOVASCULARES
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
-
Sanromán Guerrero, María Ascensión
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 6005-12 - IMPORTANCIA PRONÓSTICA DEL DÉFICIT DE HIERRO Y LA ANEMIA EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 5002-5 - CIERRE DE OREJUELA EN PACIENTES CON ALTO RIESGO DE TROMBOSIS: RESULTADOS DE UN ESTUDIO OBSERVACIONAL
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 6026-247 - CIERRE DE OREJUELA EN PACIENTES CON ICTUS DE REPETICIÓN: RESULTADOS DE UN ESTUDIO OBSERVACIONAL Y PROSPECTIVO
- 5004-7 - VALOR PRONÓSTICO DE LOS BIOMARCADORES SÉRICOS EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA
- 6065-484 - EL LEVOSIMENDÁN COMO HERRAMIENTA EN LA TITULACIÓN DE LA TERAPIA NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA
- 5006-7 - ¿DEBERÍAMOS EVALUAR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? INFLUENCIA DE LA FRAGILIDAD EN LA CALIDAD DE VIDA DE LOS PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 5006-8 - ¿DEBERÍAMOS MEDIR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? ESTUDIO DE PREVALENCIA DE FRAGILIDAD EN ESTA POBLACIÓN DE PACIENTES
- 6016-184 - CIERRE DE OREJUELA IZQUIERDA EN PACIENTES CON ALTO RIESGO DE SANGRADO: RESULTADOS DE UN ESTUDIO OBSERVACIONAL Y PROSPECTIVO
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 5008-9 - MONOANTIAGREGACIÓN PLAQUETARIA TRAS EL CIERRE DE OREJUELA EN PACIENTES CON ALTO RIESGO DE SANGRADO: ¿UNA ALTERNATIVA SEGURA?
- 5006-6 - IMPACTO DEL VENTRÍCULO DERECHO EN EL MANEJO DE PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
-
Zamorano Gómez, José Luis
- 6071-520 - EL PAPEL DE LA ERGOESPIROMETRÍA EN EL MANEJO DE LOS PACIENTES CON INSUFICIENCIA AÓRTICA
- 4001-3 - IDENTIFICACIÓN DE MIRNAS COMO PREDICTORES INDEPENDIENTES DE MORTALIDAD CARDIOVASCULAR E INSUFICIENCIA CARDIACA TRAS INFARTO AGUDO DE MIOCARDIO
- 4015-5 - EFICACIA Y SEGURIDAD DE LA COMBINACIÓN DE SACUBITRILO-VALSARTÁN E ISGLT2 EN PACIENTES CON INSUFICIENCIA CARDIACA CON FEVI DEPRIMIDA EN PRÁCTICA CLÍNICA (REGISTRO SECSI)
- 4002-6 - VENTILACIÓN MECÁNICA, CUIDADOS INTENSIVOS Y MORTALIDAD POR COVID-19: UNA RELACIÓN ROTA EN PACIENTES CON CARDIOPATÍAS DURANTE EL PICO DE LA PANDEMIA
- 6032-309 - CIVIAM SCORE: UNA NUEVA HERRAMIENTA PRONÓSTICA EN LA COMUNICACIÓN INTERVENTRICULAR POSTINFARTO
- 6078-584 - EXPERIENCIA EN VIDA REAL EN RESINCRONIZACIÓN CARDIACA: EVALUACIÓN DEL IMPACTO CLÍNICO Y DE VARIABLES ECOCARDIOGRÁFICAS DE FUNCIÓN CARDIACA EN PACIENTES CON TRASTORNOS MÁS ALLÁ DEL BLOQUEO DE RAMA IZQUIERDA
- 6005-12 - IMPORTANCIA PRONÓSTICA DEL DÉFICIT DE HIERRO Y LA ANEMIA EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA GRAVE
- 6058-440 - INSUFICIENCIA CARDIACA EN TIEMPOS DE COVID
- 5009-2 - INSUFICIENCIA MITRAL Y CIRUGÍA: ¿DEBEMOS CONFIAR EN EL PACIENTE ASINTOMÁTICO?
- 5017-2 - CAMBIOS ANATÓMICOS EN EL ANILLO TRICÚSPIDE Y REDUCCIÓN DE LA INSUFICIENCIA TRICUSPÍDEA DESPUÉS DE LA IMPLANTACIÓN DE CARDIOBAND
- 4009-6 - VALOR PRONÓSTICO DEL BIOMARCADOR BNP EN PACIENTES TRATADOS CON SACUBITRILO-VALSARTÁN: RESULTADOS TRAS 2 AÑOS DE SEGUIMIENTO
- 5002-5 - CIERRE DE OREJUELA EN PACIENTES CON ALTO RIESGO DE TROMBOSIS: RESULTADOS DE UN ESTUDIO OBSERVACIONAL
- 6083-610 - TRATAMIENTO ANTICOAGULANTE ORAL EN PACIENTES ESPAÑOLES CON FIBRILACIÓN AURICULAR Y CÁNCER: RESULTADOS DE LA FASE II Y III DEL REGISTRO GLORIA®-AF
- 6005-29 - UTILIDAD DEL SÍNDROME DE BAYÉS EN EL ICTUS ISQUÉMICO. ESTUDIO DE COHORTES PROSPECTIVO
- 6032-310 - HISTORIA NATURAL DE LA COMUNICACIÓN DE LA COMUNICACIÓN INTERVENTRICULAR POSTINFARTO EN LA ÚLTIMA DÉCADA: REGISTRO CIVIAM
- 6079-593 - EVOLUCIÓN DEL INTERVALO QTC EN UNA COHORTE DE PACIENTES COVID-19 CON ALTA PRECOZ. PRIMERA EXPERIENCIA CON DISPOSITIVOS PORTÁTILES Y APPS MÓVILES
- 6065-486 - DOSIS ALTAS DE DIURÉTICO INTRAVENOSO PARA EL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA AGUDA EN EL ÁMBITO AMBULATORIO: UNA ALTERNATIVA SEGURA Y EFICAZ AL INGRESO
- 6065-488 - ISGLT2 Y ARNI EN PACIENTES CON INSUFICIENCIA RENAL, ¿ES SEGURO SU USO?
- 6010-123 - FUNCIÓN DIASTÓLICA Y PÉPTIDOS NATRIURÉTICOS COMO FACTORES PRONÓSTICO EN LA INSUFICIENCIA AÓRTICA ASINTOMÁTICA
- 6026-247 - CIERRE DE OREJUELA EN PACIENTES CON ICTUS DE REPETICIÓN: RESULTADOS DE UN ESTUDIO OBSERVACIONAL Y PROSPECTIVO
- 5004-7 - VALOR PRONÓSTICO DE LOS BIOMARCADORES SÉRICOS EN PACIENTES CON INSUFICIENCIA TRICUSPÍDEA SIGNIFICATIVA
- 5019-10 - FIBRILACIÓN AURICULAR "DE NOVO" EN PACIENTE COVID-19 COMO FACTOR PREDICTOR DE EVENTOS CARDIOVASCULARES
- 6010-124 - ATENCIÓN TELEMÁTICA A PACIENTES VALVULARES DURANTE LA PANDEMIA POR COVID 19. ¿HA MERECIDO LA PENA?
- 5006-6 - IMPACTO DEL VENTRÍCULO DERECHO EN EL MANEJO DE PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 5006-7 - ¿DEBERÍAMOS EVALUAR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? INFLUENCIA DE LA FRAGILIDAD EN LA CALIDAD DE VIDA DE LOS PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE
- 5006-8 - ¿DEBERÍAMOS MEDIR LA FRAGILIDAD EN PACIENTES CON INSUFICIENCIA TRICÚSPIDE GRAVE? ESTUDIO DE PREVALENCIA DE FRAGILIDAD EN ESTA POBLACIÓN DE PACIENTES
- 6079-592 - USO DE DISPOSITIVOS MÓVILES PARA MONITORIZACIÓN DEL INTERVALO QTC EN PACIENTES CON COVID 19 TRATADOS CON HIDROXICLOROQUINA, AZITROMICINA Y/O LOPINAVIR/RITONAVIR
- 5006-10 - INSUFICIENCIA MITRAL SEVERA ASINTOMÁTICA; ¿ERGOESPIROMETRÍA PARA TODOS?
- 6016-184 - CIERRE DE OREJUELA IZQUIERDA EN PACIENTES CON ALTO RIESGO DE SANGRADO: RESULTADOS DE UN ESTUDIO OBSERVACIONAL Y PROSPECTIVO
- 5020-3 - EL INICIO SIMULTÁNEO DE SACUBITRILO/VALSARTÁN E ISGLT2 PRODUCE MAYOR DETERIORO DE LA FUNCIÓN RENAL QUE SU INICIO SECUENCIAL
- 6058-448 - INSUFICIENCIA CARDIACA Y NEUMONÍA POR COVID-19 ¿UNA POBLACIÓN DE CARDIÓPATAS CON ESPECIAL RIESGO?
- 6021-207 - LOS EFECTOS DE LA PANDEMIA SOBRE EL CONTROL DE LA ANTICOAGULACIÓN EN VALVULÓPATAS: UNA CUESTIÓN DE RECURSOS
- 5018-15 - ¿CUÁL SERÁ EL LUGAR DE LAS NUEVAS TÉCNICAS PERCUTÁNEAS SOBRE LA TRICÚSPIDE?
- 5008-9 - MONOANTIAGREGACIÓN PLAQUETARIA TRAS EL CIERRE DE OREJUELA EN PACIENTES CON ALTO RIESGO DE SANGRADO: ¿UNA ALTERNATIVA SEGURA?
- 6065-484 - EL LEVOSIMENDÁN COMO HERRAMIENTA EN LA TITULACIÓN DE LA TERAPIA NEUROHORMONAL EN PACIENTES CON INSUFICIENCIA CARDIACA AVANZADA
- 5010-8 - IMPLICACIONES PRONÓSTICAS DE LA DISFUNCIÓN TEMPRANA DE VENTRÍCULO DERECHO EN PACIENTES CON FRACCIÓN DE EYECCIÓN DE VENTRÍCULO IZQUIERDO EN RANGO MEDIO: STRAIN MIOCÁRDICO, UNA HERRAMIENTA INTERESANTE
