SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
17. Tratamiento percutáneo de la insuficiencia tricuspídea y mitral, disección coronaria y nuevas estrategias quirúrgicas
3. EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
1Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España y 2Medicina Interna. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
Introducción y objetivos: El acoplamiento ventriculoarterial (AC) del ventrículo derecho ha demostrado tener valor pronóstico en pacientes con insuficiencia tricuspídea (IT) sometidos a tratamiento transcatéter de aproximación borde a borde.
Métodos: Analizamos retrospectivamente los pacientes con implante de dispositivo borde a borde en posición tricuspídea (MitraClip y Triclip) como tratamiento de la IT grave entre 2018 y 2023 en nuestro centro. Nuestro objetivo fue evaluar los cambios en el AC tras el tratamiento de la IT y establecer su valor pronóstico.
Resultados: Analizamos 28 pacientes con edad media 72,7 ± 9,6 años, 61% mujeres, presentaban TRI-SCORE 4,7 ± 2,3 y STS-score 6,3 ± 3,8. Respecto a la etiología, 85% fueron funcionales, 11% primarias, 3% inducido por electrodo de marcapasos. La morfología de la válvula tricúspide más frecuente según la clasificación de Rebecca Hahn fue el tipo IIIb 32%. La mediana de seguimiento fue 13,8 meses (RIC 5,9-25,7). El éxito del procedimiento fue del 93%. A lo largo del seguimiento existieron 2 detachment. Se produjeron 11 eventos en 9 pacientes: 4 muertes de causa cardiovascular y 7 ingresos por IC. Los parámetros de función sistólica del VD, a excepción del strain lateral, eran normales al inicio (TAPSE 19,8 ± 5,5 mm, onda S 11,4 ± 3,6 cm/s, strain lateral -18,2 ± 2,5%) y no hubo cambios estadísticamente significativos en la evolución. La PSAP no cambia a largo plazo (48,5 ± 13,4 a 46,6 ± 16,2 mmHg a los 12 meses, p = 0,336) (tabla). El AC basal de la población era normal (0,43 ± 15). El grupo con eventos presentó basalmente un AC significativamente menor que el grupo sin eventos y esta diferencia fue más marcada a lo largo del seguimiento (figura). El análisis de la curva ROC determinó puntos de corte para el AC de 0,42 a 1 mes (S 100% y E 90%) y 0,36 a 12 meses (S 100% y E 84%), relacionados con la supervivencia libre de eventos. Las curvas de supervivencia muestran diferencias en la mortalidad para un punto de corte de TAPSE/PASP a 1 mes de 0,42 (log rank 0,085), aunque no estadísticamente significativas.
|
Variable |
Basal (n: 28) |
1 mes (n: 27) |
p |
12 meses (n: 16) |
p |
|
FAC (%) |
39,5 (± 9,3) |
39,7 (± 7,9) |
0,921 |
41,2 (± 8,3) |
0,947 |
|
Diámetro basal VD (mm) |
49,2 (± 7,3) |
46,2 (± 6,7) |
0,029 |
46,2 (± 8,3) |
0,027 |
|
Área AD (cm2) |
31,9 (± 13,1) |
31,17 (± 11,9) |
0,564 |
34,2 (± 17,9) |
0,771 |
|
TAPSE (mm) |
19,8 (± 5,5) |
18,5 (± 4,5) |
0,243 |
18,9 (± 5,6) |
0,121 |
|
Onda S (cm/s) |
11,4 (± 3,6) |
9,9 (± 2,7) |
0,015 |
10,3 (± 2,9) |
0,129 |
|
Strain pared lateral VD (%) |
18,2 (± 2,5) |
17,6 (± 4,0) |
0,646 |
18,01 (± 1,8) |
0,843 |
|
PSAP (mmHg) |
48,5 (± 13,4) |
41,8 (± 14,5) |
0,013 |
46,6 (± 16,2) |
0,336 |
|
Acoplamiento VA (TAPSE/PSAP) |
0,43 (± 0,1) |
0,43 (± 0,2) |
0,960 |
0,46 (± 0,3) |
0,644 |
|
Diámetro VCI (mm) |
25,0 (± 5,7) |
19,9 (± 6,7) |
0,001 |
19,0 (± 5,0) |
0,001 |
|
VTI flujo sistólico VVSSHH (cm/s) |
8,9 (± 9,0) |
3,4 (± 6,6) |
0,028 |
3,1 (± 7,3) |
0,229 |
|
AD: aurícula derecha; PSAP: presión sistólica de la arteria pulmonar; VCI: vena cava inferior; VD: ventrículo derecho; VVSSHH: venas suprahepáticas. |
|||||
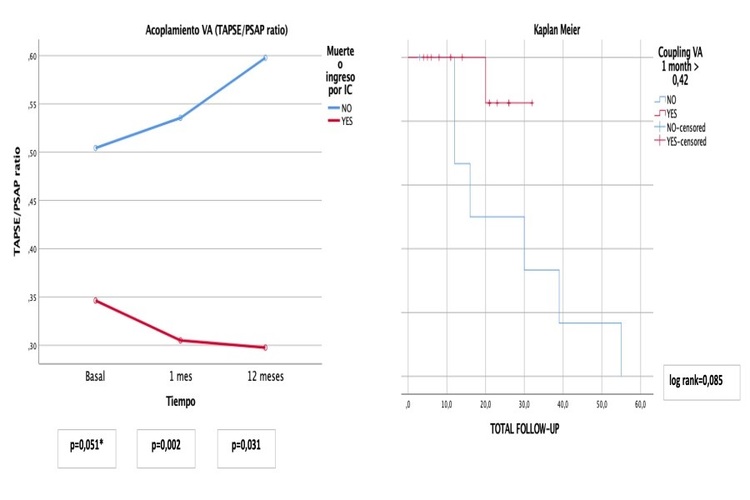
Conclusiones: La monitorización del AC proporciona información útil para el seguimiento de los pacientes que se someten a una intervención de aproximación borde a borde tricúspide. Un valor < 0,42 en el seguimiento a corto plazo sugiere un peor pronóstico. La validación de este parámetro en series más amplias podría ayudar a seleccionar los pacientes que necesitan un seguimiento más estrecho.
Comunicaciones disponibles de "Tratamiento percutáneo de la insuficiencia tricuspídea y mitral, disección coronaria y nuevas estrategias quirúrgicas"
- 1. MODERA
- Mónica Fernández Quero, Hospital Universitario Virgen del Rocío, Sevilla
- 2. ACOPLAMIENTO VENTRÍCULO-ARTERIAL DERECHO EN LA EVOLUCIÓN DE LA INSUFICIENCIA TRICÚSPIDE TRAS REPARACIÓN PERCUTÁNEA BORDE-A-BORDE
- María Anguita Gámez, Rimsky Bassa, Juan Pedro Bourdin, Patricia Mahía Casado, Pedro Marcos-Alberca, José Juan Gómez de Diego, Carmen Olmos Blanco, Matias Mon Noboa, Juan Carlos Gómez Polo, Antonio Fernández Ortiz, Pilar Jiménez Quevedo, Luis Nombela Franco, Julián Pérez-Villacastín Domínguez, José Alberto de Agustín Loeches y Eduardo Pozo Osinalde
Cardiología. Hospital Clínico San Carlos, Madrid, España.
- 3. EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- Basilio Angulo Lara1, Vanessa Moñivas Palomero1, María del Trigo Espinosa1, Esther Montero Hernández2, Paula Martínez Santos1, Sara Navarro Nieto1, Jorge de la Fuente García1, Juan Francisco Oteo Domínguez1, Marta Cobo Marcos1, Francisco Javier Goicolea Ruigómez1 y Susana Mingo Santos1
1Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España y 2Medicina Interna. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 4. FUNCIONALIDAD PLAQUETARIA TRAS APLICAR RECUPERACIÓN CELULAR MEDIANTE ADSORCIÓN EN CIRUGÍA CARDIACA NO CORONARIA
- Raquel Sánchez Delgado1, Álvaro Cerón Lucas2, Pablo Iniesta Armero2, Mercedes Martínez Molina2, María José Alcaraz García3, Laura Alfonso Colomer3, Pedro Luis Gómez González4, José Rivera Pozo5, Luis Falcón Araña1, Pedro Torres Mosquera1, Fernando Martínez Juesas1, Sergio Cánovas López3, Domingo Andrés Pascual Figal5, Juan Blanco Morillo2 y Antonio Tello Montoliu5
1Anestesiología, Reanimación y Terapéutica del Dolor. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España, 2Enfermería Perfusionista. Servicio de Cirugía Cardiovascular. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España, 3Servicio de Cirugía Cardiovascular. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España, 4Servicio de Hematología y Oncología Médica, Hospital Universitario Morales Meseguer, Centro Regional de Hemodonación, Universidad de Murcia, IMIB-Pascual Parrilla, CIBERER, ISCIII, San Cristóbal de La Laguna (Santa Cruz de Tenerife), España y 5Cardiología. Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), España.
- 5. PREDICTORES DE REINGRESO POR INSUFICIENCIA CARDIACA TRAS REPARACIÓN PERCUTÁNEA DE LA INSUFICIENCIA MITRAL: EXPERIENCIA DE UN CENTRO DE TERCER NIVEL
- Leopoldo Fernández Ruz, Daniel Jesús Salazar Rodríguez, Joaquín Cano Nieto y Cristóbal Urbano Carrillo
Cardiología. Hospital Regional Universitario Carlos Haya, Málaga, España.
- 6. EXPERIENCIA CLÍNICA INICIAL CON EL SISTEMA TRIC-VALVE
- Ricardo Mori Junco, Daniele Gemma, Ana Casado, Frank Sliwinsky, Roberto Martín Reyes y Jorge Palazuelos Molinero
Cardiología. Clínica La Luz, Madrid, España.
- 7. ENFERMEDAD DE BARLOW ES IGUAL A CIRUGÍA MÁS REPARACIÓN
- Diego Monzón Díaz1, Ángel González Pinto2, Gregorio Pablo Cuerpo Caballero1 y Álvaro Pedraz Prieto1
1Cirugía Cardiovascular. Hospital General Universitario Gregorio Marañón, Madrid, España y 2Cirugía Cardiaca. Hospital General Universitario Gregorio Marañón, Madrid, España.
- 9. RESULTADOS DE LA INTERVENCIÓN CORONARIA PERCUTÁNEA EN LOS PACIENTES CON DISECCIÓN CORONARIA ESPONTÁNEA
- Roberto Bejarano Arosemena, Álvaro Gabaldón Badiola, Roberto Gómez Sánchez, Luis Jorge Garnacho Gómez, María Tamargo Delpón, Jorge García Carreño, Enrique Gutiérrez Ibañes, María Eugenia Vázquez Álvarez, Javier Soriano Triguero, Jaime Elízaga Corrales, Francisco Fernández Avilés y Ricardo Sanz Ruíz
Servicio de Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España.
- 10. CARACTERÍSTICAS CLÍNICAS Y ANGIOGRÁFICAS DE LA DISECCIÓN CORONARIA ESPONTÁNEA ANGIOTIPO 4
- Ricardo Mori Junco1, Fernando Macaya Ten1, Enrico Cerrato2, Federico Giaccobe2, Nieves Gonzalo López3, Pablo Salinas1, Ferdinando Varbella2 y Javier Escaned1
1Cardiología. Hospital Clínico San Carlos, Madrid, España, 2Cardiología. San Luigi Gonzaga University Hospital, Turín, Italia y 3Cardiología. Hospital Clínico San Carlos, Madrid, España.
- 11. DISECCIÓN CORONARIA TRAUMÁTICA. UN GOLPE SILENCIOSO PERO EN OCASIONES MORTAL
- Victoriano Moreno Velasco, Yolanda Rico Ramírez, Jaume Maristany Daunert y Vicente Peral Disdier
Cardiología. Hospital Son Espases, Palma de Mallorca (Illes Balears), España.
Más comunicaciones de los autores
-
Angulo Lara, Basilio
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
-
Cobo Marcos, Marta
- 5 - CONTROL DE LOS FACTORES DE RIESGO CARDIOVASCULAR EN UN ESTUDIO MULTICÉNTRICO DE PACIENTES CON INSUFICIENCIA CARDIACA: A CALL TO ACTION
- 9 - PARTICULARIDADES DE LA TERAPIA FUNDACIONAL EN PACIENTES CON NUEVO DIAGNÓSTICO DE INSUFICIENCIA CARDIACA Y FEVI REDUCIDA SECUNDARIA A TAQUICARDIOMIOPATÍA
- 5 - CONTROL DE FACTORES DE RIESGO EN PACIENTES CON ENFERMEDAD RENAL AVANZADA Y SÍNDROME CARDIORRENAL. DATOS DEL REGISTRO CARDIOREN
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
- 15 - EFICACIA Y SEGURIDAD DE DIFLUNISAL EN EL TRATAMIENTO DE LA AMILOIDOSIS CARDIACA POR TRANSTIRRETINA
- 5 - ASOCIACIÓN ENTRE EL FLUJO VENOSO INTRARRENAL Y LA TRAYECTORIA DE LA CREATININA EN INSUFICIENCIA CARDIACA AGUDA Y SU INTERACCIÓN CON PARÁMETROS DE DESCONGESTIÓN
- 5 - VARIACIONES DEL FLUJO VENOSO INTRARRENAL EN INSUFICIENCIA CARDIACA AGUDA Y SU VALOR PRONÓSTICO
- 3 - IMPACTO DE LOS SÍNDROMES GERIÁTRICOS EN EL PRONÓSTICO LARGO PLAZO DE LOS PACIENTES MAYORES CON INSUFICIENCIA CARDIACA
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 5 - INHIBIDORES DE COTRANSPORTADOR SODIO-GLUCOSA 2 EN INSUFICIENCIA CARDIACA. CARACTERÍSTICAS Y EVENTOS EN UNA COHORTE NO SELECCIONADA EN VIDA REAL. RESULTADOS DEL REGISTRO CÁSTOR-HF
- 7 - INHIBIDORES DE COTRANSPORTADOR SODIO-GLUCOSA 2 EN INSUFICIENCIA CARDIACA. EVOLUCIÓN DE PARÁMETROS CLÍNICO-ANALÍTICOS A 6 MESES EN UNA COHORTE NO SELECCIONADA. RESULTADOS DEL REGISTRO CÁSTOR-HF
- 3 - MANTENIMIENTO DE LA TERAPIA FUNDACIONAL A LOS 6 MESES DEL DIAGNÓSTICO DE LA INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA
- 2 - IMPACTO A CORTO PLAZO DE LA IMPLEMENTACIÓN DE LA TERAPIA FUNDACIONAL EN PACIENTES CON NUEVO DIAGNÓSTICO DE INSUFICIENCIA CARDIACA CON FRACCIÓN DE EYECCIÓN REDUCIDA Y BLOQUEO DE RAMA IZQUIERDA
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 8 - EVALUACIÓN PRECOZ DE LA RESISTENCIA DIURÉTICA: FACTORES PREDICTORES E IMPACTO EN LA EVOLUCIÓN DE PACIENTES CON INSUFICIENCIA CARDIACA AGUDA
-
de la Fuente García, Jorge
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 6 - FACTORES PREDICTORES DEL USO DE SOPORTE CIRCULATORIO MECÁNICO INTRAOPERATORIO EN PACIENTES SOMETIDOS A TRASPLANTE PULMONAR
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 16 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS COMO PREDICTORES DE MUERTE, TRASPLANTE CARDIACO O ASISTENCIA VENTRICULAR IZQUIERDA TRAS IMPLANTE DE MITRACLIP COMO ESTRATEGIA PUENTE
-
del Trigo Espinosa, María
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 7 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. ¿VENTRÍCULO DERECHO O IZQUIERDO? COMPARACIÓN DE RENTABILIDAD DIAGNÓSTICA Y COMPLICACIONES
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
- 16 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. PRONÓSTICO VITAL SEGÚN EL DIAGNÓSTICO ANATOMOPATOLÓGICO
- 16 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS COMO PREDICTORES DE MUERTE, TRASPLANTE CARDIACO O ASISTENCIA VENTRICULAR IZQUIERDA TRAS IMPLANTE DE MITRACLIP COMO ESTRATEGIA PUENTE
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
-
Goicolea Ruigómez, Francisco Javier
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 16 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. PRONÓSTICO VITAL SEGÚN EL DIAGNÓSTICO ANATOMOPATOLÓGICO
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 2 - ESTIMULACIÓN EN RAMA IZQUIERDA TRAS IMPLANTE DE PRÓTESIS VALVULAR AÓRTICA TRANSCATÉTER: SEGUIMIENTO A UN AÑO
- 7 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. ¿VENTRÍCULO DERECHO O IZQUIERDO? COMPARACIÓN DE RENTABILIDAD DIAGNÓSTICA Y COMPLICACIONES
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
-
Martínez Santos, Paula
- 10 - PROLAPSO DE VÁLVULA MITRAL: PARÁMETROS ECOCARDIOGRÁFICOS Y SU RELACIÓN CON EVENTOS, MÁS ALLÁ DE LA DISYUNCIÓN DEL ANILLO MITRAL
- 16 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS COMO PREDICTORES DE MUERTE, TRASPLANTE CARDIACO O ASISTENCIA VENTRICULAR IZQUIERDA TRAS IMPLANTE DE MITRACLIP COMO ESTRATEGIA PUENTE
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 6 - FACTORES PREDICTORES DEL USO DE SOPORTE CIRCULATORIO MECÁNICO INTRAOPERATORIO EN PACIENTES SOMETIDOS A TRASPLANTE PULMONAR
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
-
Mingo Santos, Susana
- 16 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS COMO PREDICTORES DE MUERTE, TRASPLANTE CARDIACO O ASISTENCIA VENTRICULAR IZQUIERDA TRAS IMPLANTE DE MITRACLIP COMO ESTRATEGIA PUENTE
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 6 - FACTORES PREDICTORES DEL USO DE SOPORTE CIRCULATORIO MECÁNICO INTRAOPERATORIO EN PACIENTES SOMETIDOS A TRASPLANTE PULMONAR
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 13 - FACTIBILIDAD Y SEGURIDAD DE LA ESTIMULACIÓN EN EL ÁREA DE LA RAMA IZQUIERDA EN PACIENTES CON AMILOIDOSIS CARDIACA. EXPERIENCIA EN UN ÚNICO CENTRO
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 16 - CAMBIOS EN LOS PARÁMETROS ECOCARDIOGRÁFICOS A LO LARGO DEL TIEMPO EN LA ESTENOSIS AÓRTICA PARADÓJICA DE BAJO FLUJO Y BAJO GRADIENTE
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
- 10 - PROLAPSO DE VÁLVULA MITRAL: PARÁMETROS ECOCARDIOGRÁFICOS Y SU RELACIÓN CON EVENTOS, MÁS ALLÁ DE LA DISYUNCIÓN DEL ANILLO MITRAL
-
Moñivas Palomero, Vanessa
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
- 16 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS COMO PREDICTORES DE MUERTE, TRASPLANTE CARDIACO O ASISTENCIA VENTRICULAR IZQUIERDA TRAS IMPLANTE DE MITRACLIP COMO ESTRATEGIA PUENTE
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 16 - CAMBIOS EN LOS PARÁMETROS ECOCARDIOGRÁFICOS A LO LARGO DEL TIEMPO EN LA ESTENOSIS AÓRTICA PARADÓJICA DE BAJO FLUJO Y BAJO GRADIENTE
- 6 - FACTORES PREDICTORES DEL USO DE SOPORTE CIRCULATORIO MECÁNICO INTRAOPERATORIO EN PACIENTES SOMETIDOS A TRASPLANTE PULMONAR
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
- 10 - PROLAPSO DE VÁLVULA MITRAL: PARÁMETROS ECOCARDIOGRÁFICOS Y SU RELACIÓN CON EVENTOS, MÁS ALLÁ DE LA DISYUNCIÓN DEL ANILLO MITRAL
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
-
Montero Hernández, Esther
- 8 - EVALUACIÓN PRECOZ DE LA RESISTENCIA DIURÉTICA: FACTORES PREDICTORES E IMPACTO EN LA EVOLUCIÓN DE PACIENTES CON INSUFICIENCIA CARDIACA AGUDA
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
-
Navarro Nieto, Sara
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
-
Oteo Domínguez, Juan Francisco
- 3 - DIFERENCIAS CLÍNICAS E IMPACTO PRONÓSTICO DEL NIVEL ASISTENCIAL DEL HOSPITAL DE PROCEDENCIA EN PACIENTES TRASLADADOS A UN CENTRO DE SHOCK CARDIOGÉNICO
- 16 - RESULTADOS DEL EMPLEO DE ASISTENCIAS VENTRICULARES TEMPORALES PARA PACIENTES EN SHOCK CARDIOGÉNICO EN FUNCIÓN DEL DISPOSITIVO Y DEL MOMENTO EVOLUTIVO DEL IMPLANTE
- 2 - ESTIMULACIÓN DE RAMA IZQUIERDA EN PACIENTES POST-TAVI: ¿UNA OPCIÓN SEGURA Y EFICAZ?
- 16 - UTILIDAD DE LOS PARÁMETROS ECOCARDIOGRÁFICOS COMO PREDICTORES DE MUERTE, TRASPLANTE CARDIACO O ASISTENCIA VENTRICULAR IZQUIERDA TRAS IMPLANTE DE MITRACLIP COMO ESTRATEGIA PUENTE
- 7 - UTILIDAD DEL CARDIOMEMS EN PACIENTES EN LISTA DE ESPERA DE TRASPLANTE CARDIACO
- 16 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. PRONÓSTICO VITAL SEGÚN EL DIAGNÓSTICO ANATOMOPATOLÓGICO
- 15 - MORTALIDAD TRAS IMPLANTE TRANSCATÉTER DE PRÓTESIS VALVULAR AÓRTICA EN PACIENTES CON HIPERTENSIÓN PULMONAR MUY GRAVE
- 14 - PRONÓSTICO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA TRAS IMPLANTE DE TAVI
- 6 - REVASCULARIZACIÓN CON STENT BIOACTIVO FRENTE A STENT FARMACOACTIVO EN PACIENTES DE EDAD MUY AVANZADA
- 2 - ESTIMULACIÓN EN RAMA IZQUIERDA TRAS IMPLANTE DE PRÓTESIS VALVULAR AÓRTICA TRANSCATÉTER: SEGUIMIENTO A UN AÑO
- 12 - CARACTERÍSTICAS CLÍNICAS, MANEJO Y PRONÓSTICO DE LOS PACIENTES CON SHOCK CARDIOGÉNICO DE ETIOLOGÍA NO ISQUÉMICA
- 7 - BIOPSIA ENDOMIOCÁRDICA DE CORAZÓN NATIVO. ¿VENTRÍCULO DERECHO O IZQUIERDO? COMPARACIÓN DE RENTABILIDAD DIAGNÓSTICA Y COMPLICACIONES
- 5 - EVOLUCIÓN DE LOS PARÁMETROS ECOCARDIOGRÁFICOS Y DE CONGESTIÓN TRAS EL TRATAMIENTO PERCUTÁNEO DE LA REGURGITACIÓN TRICUSPÍDEA UTILIZANDO UN DISPOSITIVO DE ABORDAJE BORDE A BORDE
- 2 - STENT BIOACTIVO FRENTE A STENT FARMACOACTIVO EN PACIENTES DE EDAD AVANZADA CON ENFERMEDAD CORONARIA ESTABLE
- 3 - EVOLUCIÓN NO INVASIVA DEL ACOPLAMIENTO VENTRICULOARTERIAL DEL VENTRÍCULO DERECHO TRAS LA REPARACIÓN TRANSCATÉTER DE LA INSUFICIENCIA TRICUSPÍDEA
- 2 - EVOLUCIÓN DE PARÁMETROS ECOCARDIOGRÁFICOS AVANZADOS EN PACIENTES CON INSUFICIENCIA MITRAL SECUNDARIA Y DISFUNCIÓN VENTRICULAR SOMETIDOS A REPARACIÓN MITRAL TRANSCATÉTER
