SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
18. Cardiopatía isquémica y riesgo cardiovascular
9. CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
área Clínica del Corazón. Hospital Universitario de Navarra, Pamplona/Iruña (Navarra), España.
Introducción y objetivos: La embolia coronaria (EC) es causa infrecuente de infarto agudo de miocardio (IAM). La fibrilación auricular (FA) es la causa más común de EC. Se describe que el IAM embólico tiene mayor mortalidad cardiaca y por cualquier causa, en parte por ser pacientes más comórbidos. Sin embargo el papel de la cardiopatía auricular como predictor de eventos en el IAM embólico no ha sido evaluada.
Métodos: Para superar la limitada evidencia, y evaluar el papel de la cardiopatía auricular en los eventos en el infarto embólico, hemos realizado un estudio observacional y retrospectivo, de pacientes consecutivos con diagnóstico de IAM embólico entre 2017-2023. Se recogieron características clínicas, analíticas, ecocardiográficas, angiográficas, complicación intrahospitalaria (definida como el combinado de insuficiencia cardiaca, shock cardiogénico, ictus, taquiarritmia ventricular y mortalidad intrahospitalaria)y eventos durante el seguimiento (definido como el combinado de ictus, reinfarto, mortalidad cardiovascular y mortalidad por cualquier causa).
Resultados: Se inscribió a 55 pacientes, presentándose 17 eventos intrahospitalarios (31%). Estos tenían niveles más bajos de hemoglobina (14 ± 2 vs 13 ± 3 d/dl; p = 0,03), peor filtrado glomerular (49 ± 18 vs 68 ± 18 ml/min; p = 0,001), strain auricular conducto menor (5 ± 3 vs 14 ± 10%; p = 0,03), mayor volumen de aurícula izquierda (AI) indexado (32 ± 15 vs 49 ± 15 ml/m2; p = 0,01), peor fracción de eyección de la aurícula izquierda (FEAI) (16 ± 9 vs 40 ± 18; p = 0,002) y más incidencia de FA (88% vs 12%). En el análisis multivariante, la FEAI fue predictor independiente de complicación intrahospitalaria (tabla). De 46 pacientes dados de alta 9 sufrieron el evento combinado en el seguimiento, evidenciando que tenían más diámetro de AI, más volumen AI indexado y el septo interventricular mayor. No hubo diferencias en incidencia de FA. En el análisis multivariante, el volumen de AI indexado, fue predictor independiente del evento combinado en el seguimiento (tabla). Mediante el log rank test, la dilatación auricular (volumen de AI indexado ≥ 34 ml/m2) se asoció con mayor riesgo del evento combinado en el seguimiento (p = 0,01) (figura).
|
Predictores de complicación intrahospitalaria y de eventos durante el seguimiento |
||
|
Evento combinado intrahospitalario |
||
|
Variable |
Regresión logística univariante |
Regresión logística multivariante |
|
Hb ingreso |
OR 0,7 (IC95% 0,5-0,98; p = 0,04) |
|
|
Filtrado ingreso |
OR 0,94 (IC95% 0,9-0,98; p = 0,003) |
|
|
LAScd |
OR 0,77 (IC95% 0,6-0,99; p = 0,049) |
|
|
FEAI |
OR 0,88 (IC95% 0,8-0,98; p = 0,015) |
OR 0,86 (IC95% 0,7-0,99; p = 0,035) |
|
Volumen AI indexado |
OR 1,07 (IC95% 1,01-1,1; p = 0,020) |
|
|
Evento combinado en el seguimiento |
||
|
Variable |
Regresión de Cox univariante |
Regresión de Cox multivariante |
|
Diámetro AI |
HR 1,1 (IC95% 1,03-1,2; p = 0,009) |
|
|
Volumen AI indexado |
HR 1,1 (IC95% 1,02-1,2; p = 0,01) |
HR 1,2 (IC95% 1,01-1,3; p = 0,03) |
|
Espesor SIV |
HR 1,2 (IC95% 1,01-1,5; p = 0,04) |
HR 1,4 (IC95% 0,98-2,1; p = 0,07) |
|
AI: aurícula izquierda; Hb: hemoglobina; LAScd: strain auricular conducto; FEAI: fracción de eyección de aurícula izquierda; SIV: septo interventricular. |
||
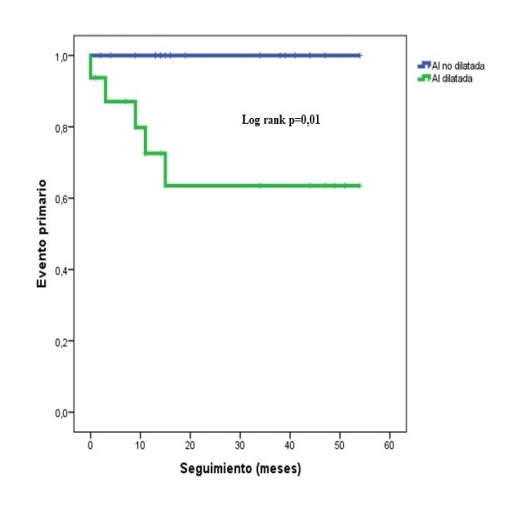
Eventos en el seguimiento en función de dilatación AI.
Conclusiones: La FEAI se asoció de forma independiente con los eventos intrahospitalarios, mientras que el volumen AI indexado se asoció a más eventos en el seguimiento. Este estudio demuestra que la cardiopatía auricular podría identificar pacientes con mayor riesgo de eventos en el IAM embólico.
Comunicaciones disponibles de "Cardiopatía isquémica y riesgo cardiovascular"
- 1. MODERA
- María José Calero Rueda, Madrid
- 3. CARACTERIZACIÓN DE PLACA CORONARIA MEDIANTE TOMOGRAFÍA COMPUTARIZADA ESPECTRAL EN PACIENTES CON FACTORES DE RIESGO CARDIOVASCULAR CLÁSICOS
- Alejandra González Leal1, Pablo Martínez Vives1, Juan Manuel Monteagudo Ruiz1, Ariana González Gómez1, Ana García Martín1, Rocío Hinojar Baydes1, Eduardo Casas Rojo1, José Julio Jiménez Nácher1, Cristina García Sebastián1, José Javier Alarcón Rodríguez2, Jesús Javier Martín Pinacho2, Álvaro Arribas Marcos2, Pedro Torres Rubio2, José Luis Zamorano Gómez1 y Covadonga Fernández-Golfín Lobán1
1Cardiología. Hospital Universitario Ramón y Cajal, Madrid, España y 2Radiología. Hospital Universitario Ramón y Cajal, Madrid, España.
- 4. IMPLICACIONES PRONÓSTICAS Y TERAPÉUTICAS DE LA ISQUEMIA RESIDUAL MEDIANTE RESONANCIA MAGNÉTICA CARDIACA DE ESTRÉS EN PACIENTES TRAS UN INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST
- Diego Iraola Viana1, Víctor Marcos Garcés2, Héctor Merenciano González1, José Gavara Doñate1, José Vicente Monmeneu Menadas3, Mª Pilar López Lereu3, Nerea Pérez4, César Ríos Navarro4, Elena de Dios Lluch5, Joaquim Cànoves Femenia1, David Moratal Pérez6, Gema Miñana Escrivà1, Julio Núñez Villota1, Francisco Javier Chorro Gascó1 y Vicente Bodí Peris1
1Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 2Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 3Unidad de Resonancia Magnética Nuclear. Centro Médico ERESA, Valencia, España, 4Cardiología. Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 5Cardiología. Centro de Investigación Biomédica en Red de Enfermedades Cardiovasculares CIBER-CV, Madrid, España y 6Centro de Biomateriales e Ingeniería del Tejido. Universidad Politécnica de Valencia, Valencia, España.
- 5. PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- Arturo Lanaspa Gallego, Alberto Vera Sainz, Octavio Raúl Jiménez Melo, Julene Ugarriza Ortueta, Jara Amaiur García Ugaldebere, Betel Olaizola Balboa, Pablo Raposo Salas, Leire Goñi Blanco, Adela María Navarro Echeverria, Valeriano Ruiz Quevedo, Mayte Basurte Elorz, M. Teresa Beunza Puyol, Nuria Basterra Sola, Rafael Sádaba Sagredo y Virginia Álvarez Asiain
área Clínica del Corazón. Hospital Universitario de Navarra, Pamplona/Iruña (Navarra), España.
- 7. PREDICCIÓN DE TROMBO VENTRICULAR IZQUIERDO TRAS UN EPISODIO DE IAMCEST BASADO EN VARIABLES CLÍNICAS, ECOCARDIOGRÁFICAS Y ELECTROCARDIOGRÁFICAS FÁCILMENTE ACCESIBLES
- Carlos Bertolín Boronat1, Víctor Marcos Garcés2, Héctor Merenciano González2, Nerea Pérez3, José Gavara Doñate3, Mª Pilar López Lereu4, José Vicente Monmeneu Menadas4, César Ríos Navarro3, Elena de Dios Lluch5, Ana Gabaldón Pérez1, Diego Iraola Viana1, Silvia Mínguez Díaz de Alda6, David Moratal Pérez7, Francisco Javier Chorro Gascó1 y Vicente Bodí Peris1
1Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 2INCLIVA. Hospital Clínico Universitario de Valencia, Valencia, España, 3Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 4Unidad de resonancia magnética. ERESA, Valencia, España, 5Instituto de Investigación Sanitaria La Fe IIS La Fe y CIBERCV, Valencia, España, 6Hospital Clínico Universitario de Valencia, Valencia, España y 7Centro de Biomateriales e Ingeniería de Tejidos. Universidad Politécnica de Valencia, Valencia, España.
- 8. CARACTERIZACIÓN DE LA PLACA CORONARIA MEDIANTE TOMOGRAFÍA COMPUTARIZADA ESPECTRAL EN PACIENTES CON ALTO Y BAJO COLESTEROL LDL
- Pablo Martínez Vives1, Alejandra González Leal1, Juan Manuel Monteagudo Ruiz1, Ana García Martín1, Ariana González Gómez1, Rocío Hinojar Baydes1, Eduardo Casas Rojo1, José Julio Jiménez Nácher1, Cristina García Sebastián1, José Javier Alarcón Rodríguez2, Jesús Javier Martín Pinacho2, Álvaro Arribas Marcos2, Pedro Torres Rubio2, José Luis Zamorano Gómez1 y Covadonga Fernández-Golfín Lobán1
1Cardiología. Hospital Universitario Ramón y Cajal, Madrid, España y 2Radiología. Hospital Universitario Ramón y Cajal, Madrid, España.
- 9. CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- Arturo Lanaspa Gallego, Alberto Vera Sainz, Octavio Raúl Jiménez Melo, Jara Amaiur Garcia Ugaldebere, Julene Ugarriza Ortueta, Betel Olaizola Balboa, Leire Goñi Blanco, Pablo Raposo Salas, Adela María Navarro Echeverria, Valeriano Ruiz Quevedo, Mayte Basurte Elorz, M. Teresa Beunza Puyol, Nuria Basterra Sola, Rafael Sádaba Sagredo y Virginia Álvarez Asiain
área Clínica del Corazón. Hospital Universitario de Navarra, Pamplona/Iruña (Navarra), España.
- 10. ECOCARDIOGRAFÍA DE ESTRÉS CON REGADENOSÓN: EL CAMINO CONTINÚA
- Marta Fernández Galindo, José Antonio García Robles, Miguel Soroa Ortuño, Mª Carmen Jiménez López-Guarch, Cecilia Corros Vicente, Violeta Sánchez Sánchez, Fernando Arribas Ynsaurriaga y Jorge Solis
Cardiología. Hospital Universitario 12 de Octubre, Madrid, España.
- 11. DIFERENCIAS EN LA PERFUSIÓN MIOCÁRDICA DE PRIMER PASO MEDIANTE TOMOGRAFÍA COMPUTARIZADA ESPECTRAL EN PACIENTES CON MIOCARDITIS AGUDA
- Cristian Herrera Flores1, Víctor Vicente Palacios2, Antonio Sánchez Puente1, Claudia de Molina Gómez2, Pablo Pérez Sánchez1, Rosa Ana López-Jiménez1, Ángel Víctor Hernández Martos1, Sara Rodríguez Diego1, Leticia Vicente Pacho1, Leticia Nieto García1, Luis Miguel Rincón Díaz1, Javier Sánchez González2, Rafael Wiemker3, Pedro Luis Sánchez Fernández1 y Candelas Pérez del Villar Moro1
1Servicio de Cardiología, Hospital Universitario de Salamanca. Instituto de Biomedicina de Salamanca IBSAL. Universidad de Salamanca. CIBER-CV. Instituto de Salud Carlos III. Complejo Asistencial Universitario de Salamanca, Salamanca, España, 2Philips Healthcare, Madrid, España y 3Philips Research, Hamburgo, Alemania.
Más comunicaciones de los autores
-
Álvarez Asiain, Virginia
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
-
Amaiur García Ugaldebere, Jara
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
-
Basterra Sola, Nuria
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- 3 - APLICACIÓN DE RADIOFRECUENCIA DE ALTA POTENCIA Y CORTA DURACIÓN PARA ABLACIÓN DE VENAS PULMONARES MÁS RÁPIDA Y MÁS SEGURA. RESULTADOS DEL ENSAYO CLÍNICO POWER FAST III
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
-
Basurte Elorz, Mayte
- 5 - IMPACTO DEL GENOTIPO EN LA RESPUESTA A TRATAMIENTO MÉDICO A LARGO PLAZO EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- Beunza Puyol, M. Teresa
-
Goñi Blanco, Leire
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 10 - CÓDIGO INFARTO EN PACIENTES JÓVENES: ¿A QUÉ NOS ENFRENTAMOS?
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 5 - RESULTADOS DEL TIPO DE REVASCULARIZACIÓN EN PACIENTES CON SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO ST EN ESPAÑA
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- Jiménez Melo, Octavio Raúl
-
Lanaspa Gallego, Arturo
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 10 - CÓDIGO INFARTO EN PACIENTES JÓVENES: ¿A QUÉ NOS ENFRENTAMOS?
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- Navarro Echeverria, Adela María
-
Olaizola Balboa, Betel
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 10 - CÓDIGO INFARTO EN PACIENTES JÓVENES: ¿A QUÉ NOS ENFRENTAMOS?
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
-
Raposo Salas, Pablo
- 10 - CÓDIGO INFARTO EN PACIENTES JÓVENES: ¿A QUÉ NOS ENFRENTAMOS?
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
-
Ruiz Quevedo, Valeriano
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 6 - REGISTRO NACIONAL DE TERAPIA DIRIGIDA POR CATÉTER EN EMBOLIA AGUDA DE PULMÓN
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- Sádaba Sagredo, Rafael
-
Ugarriza Ortueta, Julene
- 4 - EVALUACIÓN DEL POTENCIAL DE CHATGPT PARA EL DIAGNÓSTICO Y TRATAMIENTO DE ENFERMEDADES CARDIOVASCULARES
- 2 - CARACTERÍSTICAS DE LOS PACIENTES REMITIDOS A IMPLANTE DE TERAPIA DE RESINCRONIZACIÓN CARDIACA SEGÚN LA EDAD
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
- 4 - IMPACTO PRONÓSTICO DE LA RESPUESTA A LA TERAPIA DE RESINCRONIZACIÓN EN UNA COHORTE DE PACIENTES CON MIOCARDIOPATÍA DILATADA
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 10 - CÓDIGO INFARTO EN PACIENTES JÓVENES: ¿A QUÉ NOS ENFRENTAMOS?
-
Vera Sainz, Alberto
- 9 - STRAIN AURICULAR IZQUIERDO COMO PREDICTOR DE RECURRENCIA DE ICTUS Y MORTALIDAD TRAS UN ICTUS CRIPTOGÉNICO
- 5 - PREDICTORES DE DETECCIÓN DE FIBRILACIÓN AURICULAR INTRAHOSPITALARIA O EN EL SEGUIMIENTO EN INFARTOS EMBÓLICOS
- 9 - CARDIOPATÍA AURICULAR COMO PREDICTOR DE EVENTOS INTRAHOSPITALARIOS Y EN EL SEGUIMIENTO EN EL INFARTO EMBÓLICO
