SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
84. Situaciones complejas en cardio-oncología
3. UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
1Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España y 2Servicio de Hematología. Hospital Universitario La Paz, Madrid, España.
Introducción y objetivos: Los inhibidores de la tirosina quinasa de Bruton (iTQB) han cambiado el paradigma del tratamiento de la leucemia linfática crónica (LLC) y algunos otros linfomas. Sin embargo, vienen acompañados de un aumento en el riesgo de eventos cardiovasculares (CV) como fibrilación auricular (FA), hipertensión (HTA), insuficiencia cardiaca y sangrados. Por ello las guías de cardio-oncología recomiendan la estratificación del riesgo CV con ecocardiograma antes de iniciar la terapia. Así mismo recomiendan le medición regular de la TA y el cribado oportunista de FA. El aumento del tamaño de la aurícula izquierda es un predictor de la aparición de FA durante el tratamiento, pero no existe apenas evidencia sobre la utilidad del strain auricular. El propósito de este estudio es evaluar el valor predictivo del strain de aurícula izquierda (SAI) sobre la aparición de FA.
Métodos: Realizamos un análisis retrospectivo de pacientes con LLC y linfoma del manto tratados con iTQB (ibrutinib y acalabrutinib) entre 2016 y 2022. Se recogieron los datos basales clínicos y ecocardiográficos, así como eventos posteriores. Paquete STATA/IC 15.1.
Resultados: La cohorte incluye 75 pacientes, 60 tratados con ibrutinib y 15 con acalabrutinib durante una media de seguimiento de 43,4 meses. El 14,7% del total presentaron durante el seguimiento FA aguda (Incluye FA de novo o recaída en FA). La presencia de HTA y FA previa fue más frecuente en el grupo que presentó FA aguda. Se observaron diferencias significativas entre las medias del volumen auricular izquierdo indexado (VAIi) y del strain de aurícula izquierda (SAI) entre ambos grupos. El análisis de la curva ROC de ambas medidas sugiere que el SAI pueda ser mejor predictor que el volumen auricular (AUC 0,87 vs 0,75; figura). En nuestra serie, un punto de corte para el SIA establecido en 29% (normal: 38-46%) ofrece una sensibilidad del 100% para el diagnóstico de FA aguda (especificidad 60%).
|
Características basales de la muestra |
||||
|
Total |
FA aguda |
No FA aguda |
p |
|
|
Pacientes |
75 |
11 |
64 |
|
|
Edad media (años) |
74,4 |
77,6 |
74,9 |
0,21 |
|
Sexo (mujer) |
39% |
27% |
41% |
0,4 |
|
Riesgo cardiovascular |
||||
|
Hipertensión |
59% |
100% |
52% |
0,003 |
|
Diabetes mellitus |
24% |
9% |
27% |
0,21 |
|
Dislipemia |
52% |
73% |
48% |
0,14 |
|
Tabaquismo |
12% |
0% |
14% |
0,18 |
|
FA previa |
5% |
18% |
3% |
0,04 |
|
Análisis de la aurícula izquierda |
||||
|
Volumen medio (ml/m2) |
30,3 |
40,5 |
28,5 |
0,002 |
|
Strain medio |
31,7% |
18,4% |
34,4% |
< 0,001 |
|
FA: fibrilación auricular. |
||||
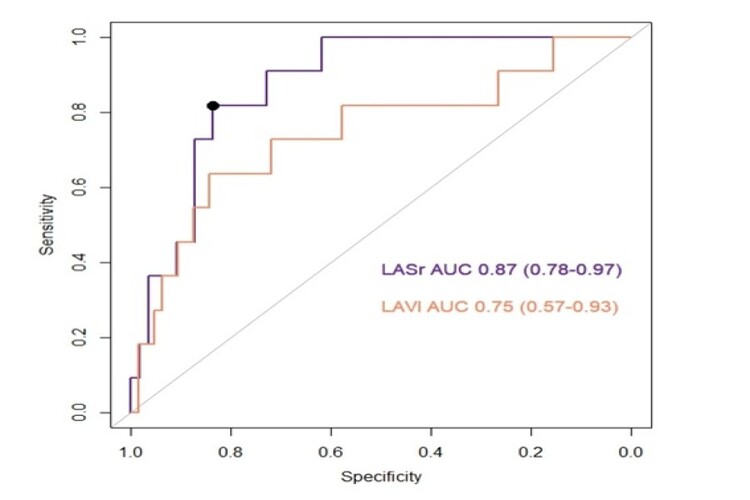
Curva ROC mostrando de forma gráfica el valor predictivo del strain de aurícula izquierda (LASr) vs el volumen indexado de aurícula izquierda (LAVI). El punto negro representa el valor estadístico de máxima especificidad y sensibilidad de la curva (23,5%).
Conclusiones: Por tanto, en nuestra cohorte, el aumento del VAIi y la reducción del SAI se relaciona con la aparición de FA aguda. Además, observamos que el SAI es mejor predictor del riesgo de FA aguda, pudiéndose establecer un punto de corte en 29% que incluya todos los pacientes que desarrollaron FA aguda en un seguimiento medio de 43 meses. Pacientes con valores por debajo del 29% se habrían beneficiado del cribado oportunista de FA, el resto no.
Comunicaciones disponibles de "Situaciones complejas en cardio-oncología"
- 1. MODERA
- Pedro Moliner Borja, Hospital Universitari de Bellvitge, L'Hospitalet de Llobregat
- 2. ELEVACIÓN DE BIOMARCADORES CARDIACOS DURANTE EL TRATAMIENTO CON INHIBIDORES DE LOS PUNTOS DE CONTROL: ¿SE DEBE SIEMPRE INTERRUMPIR LA TERAPIA?
- Lucía de la Hoz Marañón1, M. Teresa Lozano Palencia1, Natividad Martínez Banaclocha2, Monsterrat García Araque2, José Manuel Mateo Soler1, Laura Fuertes Kenneally1, Daniel Martínez López1, Carlos Yago Riquelme1, Carlos López-Menchero Ortiz de Salazar1, Adriana Lloret Rubio1, Ana García Barrios1, Marta Herrero Brocal1, Laura Valverde Soria1 y Juan Gabriel Martínez Martínez1
1Cardiología. Hospital General Universitario Doctor Balmis, Alicante, España y 2Oncología. Hospital General Universitario Doctor Balmis, Alicante, España.
- 3. UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- Víctor Manuel Juárez Olmos1, Jesús Saldaña García1, Cristina Contreras Lorenzo1, Eduardo Bórquez Núñez1, Lucía Cobarro Gálvez1, Ricardo Martinez Gonzalez1, Andrea Severo Sánchez1, Borja Rivero Santana1, Emilio Arbas Redondo1, Silvia Valbuena López1, Patricia Baltasar Tello2, Irene Sánchez Vadillo2, Víctor Jiménez Yuste2, José Raúl Moreno Gómez1 y Teresa López-Fernandez1
1Servicio de Cardiología. Hospital Universitario La Paz, Madrid, España y 2Servicio de Hematología. Hospital Universitario La Paz, Madrid, España.
- 4. IMPACTO DEL CÁNCER EN PACIENTES CON IMPLANTE TRANSFEMORAL DE PRÓTESIS AÓRTICA BIOLÓGICA
- Emilio Amigo Otero1, Elena Izaga Torralba1, Jesús Díaz Gutiérrez1, Carlos Perea Alfaro1, Santiago Jesús Camacho Freire1, Alba Abril Molina1, Eladio Galindo Fernández1, Jessica Roa Garrido1, Óscar Lagos Degrande1, Omar Araji Tiliani2, José Francisco Díaz Fernández3, Rosa M. Cardenal Piris3 y Antonio Enrique Gómez Menchero1
1Hospital Juan Ramón Jiménez, Huelva, España, 2Hospital Universitario Virgen Macarena, Sevilla, España y 3Hospital Universitario Virgen del Rocío, Sevilla, España.
- 5. PROGRAMA DE REHABILITACIÓN CARDIOONCOLÓGICA EN MUJERES CON CÁNCER DE MAMA DURANTE EL TRATAMIENTO CON ANTRACICLINAS O ANTICUERPOS ANTI-HER2: ONCORE ENSAYO ALEATORIZADO
- Estíbaliz Díaz-Balboa1, Carlos Peña-Gil1, Beatriz Rodríguez-Romero2, Milagros Pedreira-Pérez1, Amparo Martínez-Monzonís1, Antonio Cuesta-Vargas3, Manuela Sestayo-Fernández1, Marta Alonso-Vázquez1, Adrián González-Maestro1, Oscar Lado-Baleato4, Bibiana Villamayor-Blanco5, Rafael López-López6, José Ramón González-Juanatey1 y Violeta González-Salvado1
1Cardiología. Hospital Clínico Universitario de Santiago de Compostela, Investigación Sanitaria de Santiago de Compostela IDIS y CIBERCV, Santiago de Compostela (A Coruña), España, 2Departamento Fisioterapia, Medicina y Ciencias Biomédicas. Universidad de A Coruña, A Coruña, España, 3Instituto de Investigación Biomédica de Málaga IBIMA, Málaga, España, 4Unidad de Bioestadística. Instituto de Investigación Sanitaria Santiago de Compostela IDIS, Santiago de Compostela (A Coruña), España, 5Rehabilitación. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España y 6Oncología. Complexo Hospitalario Universitario de Santiago de Compostela, Santiago de Compostela (A Coruña), España.
Más comunicaciones de los autores
-
Arbas Redondo, Emilio
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 13 - DISPOSITIVO DE CIERRE ARTERIAL MEDIANTE TAPÓN DE COLÁGENO EN LA TAVI TRANSFEMORAL. UNA ALTERNATIVA AL DISPOSITIVO DE CIERRE POR SUTURA
- 3 - ELECCIÓN DEL ACCESO CONTRALATERAL EN EL TAVI. ¿RADIAL O FEMORAL?
- Baltasar Tello, Patricia
- Bórquez Núñez, Eduardo
-
Cobarro Gálvez, Lucía
- 2 - ABLACIÓN MEDIANTE AISLAMIENTO DE VENAS PULMONARES COMBINADO CON ABLACIÓN LINEAL PARA EVITAR RECURRENCIAS EN FIBRILACIÓN AURICULAR PERSISTENTE: COHORTE PROSPECTIVA CON UN AÑO DE SEGUIMIENTO
- 6 - ¿LAS TAQUICARDIAS AURICULARES MACRORREENTRANTES SON SENSIBLES A ADENOSINA?
- 13 - DISPOSITIVO DE CIERRE ARTERIAL MEDIANTE TAPÓN DE COLÁGENO EN LA TAVI TRANSFEMORAL. UNA ALTERNATIVA AL DISPOSITIVO DE CIERRE POR SUTURA
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 5 - VALIDACIÓN DE LA DISCRIMINACIÓN DE ELECTROGRAMAS AURICULARES DE CAMPO LEJANO MEDIANTE MAPAS DE FRECUENCIA
- 9 - RESULTADOS DE LITOTRICIA FRENTE A LÁSER INTRACORONARIO EN EL TRATAMIENTO PERCUTÁNEO DE LESIONES CALCIFICADAS
- 2 - PREVALENCIA Y VALOR PRONÓSTICO DE LA MALNUTRICIÓN EN ADULTOS CON CIRCULACIÓN DE FONTAN: ESTUDIO DE COHORTES EN UN CENTRO DE REFERENCIA
- 2 - ESTIMULACIÓN DIFERENCIAL ÁPEX DE VENTRÍCULO DERECHO-BASE DE VENTRÍCULO IZQUIERDO: UNA NUEVA MANIOBRA PARA EXCLUIR LA PRESENCIA DE UNA VÍA ACCESORIA IZQUIERDA CON CONDUCCIÓN RETRÓGRADA
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 5 - IDENTIFICACIÓN SISTEMÁTICA DE ZONAS DE ELECTROGRAMAS DE BAJO VOLTAJE Y ALTA FRECUENCIA EN TAQUICARDIAS AURICULARES IZQUIERDAS MACRO REENTRANTES
- 4 - MAPA DE PICO DE FRECUENCIA PARA DIFERENCIAR ELECTROGRAMAS DE CAMPO CERCANO Y LEJANO EN ABLACIÓN DE TAQUICARDIA VENTRICULAR
-
Contreras Lorenzo, Cristina
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 12 - INCIDENCIA Y FACTORES ASOCIADOS AL DESARROLLO DE FIBRILACIÓN AURICULAR EN PACIENTES CON CARDIOPATÍAS CONGÉNITAS DEL ADULTO SOMETIDOS A ABLACIÓN DE TAQUICARDIA AURICULAR REENTRANTE
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 4 - TROMBECTOMÍA PERCUTÁNEA MEDIANTE TROMBOASPIRACIÓN EN LA TROMBOEMBOLIA PULMONAR DE ALTO RIESGO CON CONTRAINDICACIÓN PARA FIBRINOLISIS. LA ALTERNATIVA IDEAL
- 5 - VALIDACIÓN DE LA DISCRIMINACIÓN DE ELECTROGRAMAS AURICULARES DE CAMPO LEJANO MEDIANTE MAPAS DE FRECUENCIA
- 2 - PREVALENCIA Y VALOR PRONÓSTICO DE LA MALNUTRICIÓN EN ADULTOS CON CIRCULACIÓN DE FONTAN: ESTUDIO DE COHORTES EN UN CENTRO DE REFERENCIA
- 2 - ESTIMULACIÓN DIFERENCIAL ÁPEX DE VENTRÍCULO DERECHO-BASE DE VENTRÍCULO IZQUIERDO: UNA NUEVA MANIOBRA PARA EXCLUIR LA PRESENCIA DE UNA VÍA ACCESORIA IZQUIERDA CON CONDUCCIÓN RETRÓGRADA
- 2 - ABLACIÓN MEDIANTE AISLAMIENTO DE VENAS PULMONARES COMBINADO CON ABLACIÓN LINEAL PARA EVITAR RECURRENCIAS EN FIBRILACIÓN AURICULAR PERSISTENTE: COHORTE PROSPECTIVA CON UN AÑO DE SEGUIMIENTO
- 6 - ¿LAS TAQUICARDIAS AURICULARES MACRORREENTRANTES SON SENSIBLES A ADENOSINA?
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- Jiménez Yuste, Víctor
-
Juárez Olmos, Víctor Manuel
- 4 - COMUNICACIÓN EFECTIVA DE RIESGOS EN FUNCIÓN DEL SEXO. SUBANÁLISIS DEL ESTUDIO SEC-HARIPA: COMUNICACIÓN EFECTIVA Y PERCEPCIÓN DE RIESGOS EN EL ÁMBITO DE LA PATOLOGÍA CARDIOVASCULAR AGUDA
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 4 - TROMBECTOMÍA PERCUTÁNEA MEDIANTE TROMBOASPIRACIÓN EN LA TROMBOEMBOLIA PULMONAR DE ALTO RIESGO CON CONTRAINDICACIÓN PARA FIBRINOLISIS. LA ALTERNATIVA IDEAL
- 6 - ¿LAS TAQUICARDIAS AURICULARES MACRORREENTRANTES SON SENSIBLES A ADENOSINA?
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
-
López Fernández, Teresa
- 7 - DIFERENCIAS EN FUNCIÓN DEL GÉNERO EN EL PERFIL CLÍNICO, MANEJO Y MORTALIDAD DEL SHOCK CARDIOGÉNICO EN CATALUÑA. COMPARACIÓN DE LAS ESCALAS CARDSHOCK E IABP. REGISTRO SHOCK-CAT
- 5 - EVENTOS CARDIOVASCULARES A LARGO PLAZO ASOCIADOS A RADIOTERAPIA EN UNA COHORTE MULTICÉNTRICA DE PACIENTES CON CÁNCER DE MAMA
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 3 - EVALUACIÓN DE MARCADORES DE RIESGO DE CARDIOTOXICIDAD INDUCIDA POR ANTITUMORALES. INFLUENCIA DE LA FUNCIÓN RENAL BASAL
- 3 - REGISTRO BALTO: RESULTADOS A LARGO PLAZO DE LA PERICARDIOTOMÍA PERCUTÁNEA CON BALÓN EN PACIENTES ONCOLÓGICOS
- 8 - IDENTIFICACIÓN DE NUEVOS LOCI IMPLICADOS EN LA DISFUNCIÓN CARDIACA RELACIONADA CON EL TRATAMIENTO DEL CÁNCER MEDIANTE EL METANÁLISIS DE ESTUDIOS DE ASOCIACIÓN DE GENOMA COMPLETO
- 8 - ¿CUÁL ES EL PAPEL DE LA IMAGEN CARDIACA EN LA VALORACIÓN BASAL DE PACIENTES QUE VAN A RECIBIR INMUNOTERAPIA? ANÁLISIS DEL REGISTRO SIR-CVT
-
Martínez González, Ricardo
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 12 - INHIBIDORES DEL COTRANSPORTADOR DE SODIO-GLUCOSA TIPO 2: UNA NUEVA ARMA PARA EL TRATAMIENTO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA POR TRANSTIRRETINA
- 6 - AMPLIANDO EL ARSENAL TERAPÉUTICO EN EL TRATAMIENTO DE LA CONGESTIÓN: IMPACTO DEL ESTUDIO ADVOR EN NUESTRA PRÁCTICA CLÍNICA
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 9 - UTILIZACIÓN DE ACETAZOLAMIDA EN LA PRÁCTICA CLÍNICA: ¿APLICAMOS LO APRENDIDO EN EL ESTUDIO ADVOR?
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 2 - PREVALENCIA Y VALOR PRONÓSTICO DE LA MALNUTRICIÓN EN ADULTOS CON CIRCULACIÓN DE FONTAN: ESTUDIO DE COHORTES EN UN CENTRO DE REFERENCIA
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 5 - EVENTOS CARDIOVASCULARES A LARGO PLAZO ASOCIADOS A RADIOTERAPIA EN UNA COHORTE MULTICÉNTRICA DE PACIENTES CON CÁNCER DE MAMA
-
Moreno Gómez, José Raúl
- 1 - MODERA
- 9 - RESULTADOS DE LITOTRICIA FRENTE A LÁSER INTRACORONARIO EN EL TRATAMIENTO PERCUTÁNEO DE LESIONES CALCIFICADAS
- 3 - EFICACIA DE LAS TÉCNICAS DE ALINEAMIENTO COMISURAL E IMPACTO HEMODINÁMICO A LARGO PLAZO EN PRÓTESIS AÓRTICAS PERCUTÁNEAS AUTOEXPANDIBLES
- 5 - COMPLICACIÓN VASCULAR MAYOR EN EL PROCEDIMIENTO DE TAVI TRANSFEMORAL. PREDICTORES Y CONSECUENCIAS
- 6 - AMPLIANDO EL ARSENAL TERAPÉUTICO EN EL TRATAMIENTO DE LA CONGESTIÓN: IMPACTO DEL ESTUDIO ADVOR EN NUESTRA PRÁCTICA CLÍNICA
- 9 - UTILIZACIÓN DE ACETAZOLAMIDA EN LA PRÁCTICA CLÍNICA: ¿APLICAMOS LO APRENDIDO EN EL ESTUDIO ADVOR?
- 8 - LA FIBROSIS MIOCÁRDICA DIFUSA SE DESARROLLA MÁS PRECOZMENTE EN EL VENTRÍCULO SUBPULMONAR QUE EN EL SUBAÓRTICO EN LA TRANSPOSICIÓN DE GRANDES VASOS Y VENTRÍCULO DERECHO SISTÉMICO: ESTUDIO CON RESONANCIA MAGNÉTICA
- 7 - LIPOPROTEÍNA (A): ¿EL NUEVO FACTOR DE RIESGO CARDIOVASCULAR?
- 3 - DALVABANCINA: UNA NUEVA HERRAMIENTA EFICAZ FRENTE A LA ENDOCARDITIS INFECCIOSA
- 2 - ESTIMULACIÓN DIFERENCIAL ÁPEX DE VENTRÍCULO DERECHO-BASE DE VENTRÍCULO IZQUIERDO: UNA NUEVA MANIOBRA PARA EXCLUIR LA PRESENCIA DE UNA VÍA ACCESORIA IZQUIERDA CON CONDUCCIÓN RETRÓGRADA
- 2 - PREVALENCIA Y VALOR PRONÓSTICO DE LA MALNUTRICIÓN EN ADULTOS CON CIRCULACIÓN DE FONTAN: ESTUDIO DE COHORTES EN UN CENTRO DE REFERENCIA
- 3 - ELECCIÓN DEL ACCESO CONTRALATERAL EN EL TAVI. ¿RADIAL O FEMORAL?
- 16 - VALVULOPLASTIA PULMONAR PERCUTÁNEA EN PACIENTES ADULTOS CON ESTENOSIS PULMONAR: SEGURIDAD Y EFICACIA DEL PROCEDIMIENTO
- 4 - TROMBECTOMÍA PERCUTÁNEA MEDIANTE TROMBOASPIRACIÓN EN LA TROMBOEMBOLIA PULMONAR DE ALTO RIESGO CON CONTRAINDICACIÓN PARA FIBRINOLISIS. LA ALTERNATIVA IDEAL
- 13 - DISPOSITIVO DE CIERRE ARTERIAL MEDIANTE TAPÓN DE COLÁGENO EN LA TAVI TRANSFEMORAL. UNA ALTERNATIVA AL DISPOSITIVO DE CIERRE POR SUTURA
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 2 - CIERRE PERCUTÁNEO DE DEFECTOS DEL TABIQUE INTERAURICULAR EN PACIENTES ADULTOS CON ANOMALÍA DE EBSTEIN: DIFICULTADES TÉCNICAS ASOCIADAS AL PROCEDIMIENTO
- 3 - REGISTRO BALTO: RESULTADOS A LARGO PLAZO DE LA PERICARDIOTOMÍA PERCUTÁNEA CON BALÓN EN PACIENTES ONCOLÓGICOS
- 17 - ANÁLISIS DE LA INCIDENCIA Y RESPUESTA CLÍNICA A TERAPIAS PERCUTÁNEAS NO CORONARIAS EN RECEPTORES DE TRASPLANTE CARDIACO O PORTADORES DE ASISTENCIA VENTRICULAR DE LARGA DURACIÓN
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 4 - ¿HAY UN EFECTO SINÉRGICO DEL CONSUMO DE TABACO Y ALCOHOL EN LAS VARIABLES CLÍNICAS Y ANALÍTICAS DE LOS PACIENTES CON INSUFICIENCIA CARDIACA?: SUBANÁLISIS DEL REGISTRO PROFUND-IC
- 2 - ABLACIÓN MEDIANTE AISLAMIENTO DE VENAS PULMONARES COMBINADO CON ABLACIÓN LINEAL PARA EVITAR RECURRENCIAS EN FIBRILACIÓN AURICULAR PERSISTENTE: COHORTE PROSPECTIVA CON UN AÑO DE SEGUIMIENTO
- 12 - INHIBIDORES DEL COTRANSPORTADOR DE SODIO-GLUCOSA TIPO 2: UNA NUEVA ARMA PARA EL TRATAMIENTO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA POR TRANSTIRRETINA
- 4 - USO COMBINADO DE DISPOSITIVOS DE ASISTENCIA VENTRICULAR IZQUIERDA Y MITRACLIP EN EL SHOCK CARDIOGÉNICO: REGISTRO MITRA-ASSIT
-
Rivero Santana, Borja
- 9 - RESULTADOS DE LITOTRICIA FRENTE A LÁSER INTRACORONARIO EN EL TRATAMIENTO PERCUTÁNEO DE LESIONES CALCIFICADAS
- 7 - LIPOPROTEÍNA (A): ¿EL NUEVO FACTOR DE RIESGO CARDIOVASCULAR?
- 3 - REGISTRO BALTO: RESULTADOS A LARGO PLAZO DE LA PERICARDIOTOMÍA PERCUTÁNEA CON BALÓN EN PACIENTES ONCOLÓGICOS
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 6 - ¿LAS TAQUICARDIAS AURICULARES MACRORREENTRANTES SON SENSIBLES A ADENOSINA?
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 4 - TROMBECTOMÍA PERCUTÁNEA MEDIANTE TROMBOASPIRACIÓN EN LA TROMBOEMBOLIA PULMONAR DE ALTO RIESGO CON CONTRAINDICACIÓN PARA FIBRINOLISIS. LA ALTERNATIVA IDEAL
- 4 - USO COMBINADO DE DISPOSITIVOS DE ASISTENCIA VENTRICULAR IZQUIERDA Y MITRACLIP EN EL SHOCK CARDIOGÉNICO: REGISTRO MITRA-ASSIT
-
Saldaña García, Jesús
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 15 - CONTROL LIPÍDICO CON NUEVOS ÍNDICES ATEROGÉNICOS: EVALUACIÓN Y CAMBIOS DESDE LA UNIDAD CORONARIA A LA REHABILITACIÓN CARDIACA. ¿NOS PUEDEN AYUDAR A PREVENIR EVENTOS?
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 2 - PREVALENCIA Y VALOR PRONÓSTICO DE LA MALNUTRICIÓN EN ADULTOS CON CIRCULACIÓN DE FONTAN: ESTUDIO DE COHORTES EN UN CENTRO DE REFERENCIA
- 9 - UTILIZACIÓN DE ACETAZOLAMIDA EN LA PRÁCTICA CLÍNICA: ¿APLICAMOS LO APRENDIDO EN EL ESTUDIO ADVOR?
- 6 - AMPLIANDO EL ARSENAL TERAPÉUTICO EN EL TRATAMIENTO DE LA CONGESTIÓN: IMPACTO DEL ESTUDIO ADVOR EN NUESTRA PRÁCTICA CLÍNICA
- 5 - EVENTOS CARDIOVASCULARES A LARGO PLAZO ASOCIADOS A RADIOTERAPIA EN UNA COHORTE MULTICÉNTRICA DE PACIENTES CON CÁNCER DE MAMA
- 12 - INHIBIDORES DEL COTRANSPORTADOR DE SODIO-GLUCOSA TIPO 2: UNA NUEVA ARMA PARA EL TRATAMIENTO DE LOS PACIENTES CON AMILOIDOSIS CARDIACA POR TRANSTIRRETINA
- 8 - ¿CUÁL ES EL PAPEL DE LA IMAGEN CARDIACA EN LA VALORACIÓN BASAL DE PACIENTES QUE VAN A RECIBIR INMUNOTERAPIA? ANÁLISIS DEL REGISTRO SIR-CVT
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- Sánchez Vadillo, Irene
-
Severo Sánchez, Andrea
- 6 - ¿LAS TAQUICARDIAS AURICULARES MACRORREENTRANTES SON SENSIBLES A ADENOSINA?
- 9 - PRASUGREL 30 MG DE FORMA PRECOZ: ¿UNA NUEVA ESTRATEGIA PARA INTERCAMBIO ENTRE DISTINTOS INHIBIDORES DE P2Y12?
- 4 - TROMBECTOMÍA PERCUTÁNEA MEDIANTE TROMBOASPIRACIÓN EN LA TROMBOEMBOLIA PULMONAR DE ALTO RIESGO CON CONTRAINDICACIÓN PARA FIBRINOLISIS. LA ALTERNATIVA IDEAL
- 2 - VALIDACIÓN DE LOS PUNTOS DE CORTE DE ÍNDICE BIESPECTRAL Y TASA DE SUPRESIÓN PARA ESTABLECER EL PRONÓSTICO NEUROLÓGICO EN LAS PRIMERAS 24 HORAS TRAS UNA PARADA CARDIACA RECUPERADA
- 2 - CIERRE PERCUTÁNEO DE DEFECTOS DEL TABIQUE INTERAURICULAR EN PACIENTES ADULTOS CON ANOMALÍA DE EBSTEIN: DIFICULTADES TÉCNICAS ASOCIADAS AL PROCEDIMIENTO
- 13 - PREVALENCIA DE DISCORDANCIA ENTRE COLESTEROL LDL Y APOLIPOPROTEÍNA B EN UNA POBLACIÓN EN PREVENCIÓN SECUNDARIA CON TRATAMIENTO HIPOLIPEMIANTE DE ALTA INTENSIDAD
- 3 - UTILIDAD DEL STRAIN DE AURÍCULA IZQUIERDA PARA LA PREDICCIÓN DEL RIESGO DE FIBRILACIÓN AURICULAR EN PACIENTES BAJO TRATAMIENTO CON ITQB
- 16 - VALVULOPLASTIA PULMONAR PERCUTÁNEA EN PACIENTES ADULTOS CON ESTENOSIS PULMONAR: SEGURIDAD Y EFICACIA DEL PROCEDIMIENTO
- Valbuena López, Silvia C.
