SEC 2023 - El Congreso de la Salud Cardiovascular
Introducción
Dr. Juan José Gómez Doblas
Presidente del Comité Científico del Congreso
Vicepresidente de la SEC
Comités ejecutivo, organizador y científico
Comité de evaluadores
Listado de sesiones
Índice de autores
31. IAM y sus complicaciones: del shock a la parada cardiaca. Síndrome de tako-tsubo
2. EXPERIENCIA EN LA ATENCIÓN A LA PARADA CARDIACA EXTRAHOSPITALARIA REFRACTARIA CON ECMO-VA
Hospital Universitari Vall d’Hebron, Barcelona, España.
Introducción y objetivos: En los últimos años se han desarrollado programas de reanimación cardiopulmonar extracorpórea (eRCP) para la atención de la parada cardiorrespiratoria extrahospitalaria (PCRE). En enero de 2021 arrancamos en nuestro coordinados con el servicio de emergencias extrahospitalarias. Los pacientes son trasladados al hospital bajo compresiones torácicas llevadas a cabo por dispositivos automáticos. Al llegar se comprueban características de la PCR y si son adecuadas se procede al implante de sistema de oxigenación con membrana extracorpórea venoarterial (ECMO-VA) percutáneamente.
Métodos: Estudio observacional, prospectivo y unicéntrico realizado en un centro terciario. Se introdujeron consecutivamente los pacientes con PCRE incluidos en el programa de eRCP desde el 1 de enero de 2022 hasta el 1 de mayo de 2023, 31 pacientes. Se estratificó la muestra en dos cohortes en función del primer ritmo objetivado durante la PCRE (desfibrilable vs no desfibrilable). Se analizaron los tiempos de atención durante la PCRE y el tiempo de implante del ECMO-VA, la etiología de la PCRE y el pronóstico intrahospitalario. El objetivo primario fue la supervivencia hospitalaria libre de daño neurológico incapacitante (CPC 1-2). Además, se calculó el número de órganos generados por los pacientes fallecidos.
Resultados: La edad media fue de 53 ± 12 años (71% varones), sin diferencias entre ambos grupos. Tampoco existieron diferencias en las comorbilidades previas (diabetes mellitus, cardiopatía isquémica crónica, enfermedad vascular, enfermedad pulmonar o proceso tumoral previo). Los tiempos de atención a la PCRE se pueden observar en la tabla. La etiología cardiovascular de la PCRE fue más frecuente en el grupo de ritmo desfibrilable (73,7 vs 58,3%, p = 0,683). El objetivo primario se cumplió en un 36,8% del grupo de ritmo desfibrilable vs 8,3% no desfibrilable (p = 0,077). En la figura se muestra la curva de supervivencia a 30 días. De los 23 pacientes que fallecieron, 8 (34,8%) fueron donantes de órganos, generando un total de 14 riñones, 6 hígados y 4 pulmones.
|
Características de la PCRE y tiempos de reanimación |
||||
|
Cohorte total (N = 31) |
Ritmo desfibrilable (N = 19) |
Ritmo no desfibrilable (N = 12) |
p |
|
|
PCR presenciada (%) |
83,9 (26) |
84,2 (16) |
10 (83,3) |
0,948 |
|
RCP iniciada por testigos (%) |
61,3 (19) |
77,8 (14) |
5 (45,5) |
0,076 |
|
Tiempo desde colapso hasta inicio RCP básica (min) |
3 ± 7 |
1 ± 3 |
6 ± 11 |
0,047 |
|
Tiempo desde colapso hasta inicio RCP avanzada (min) |
8 ± 8 |
8 ± 6 |
8 ± 12 |
0,319 |
|
Tiempo desde colapso hasta llegada al hospital (min) |
60 ± 32 |
59 ± 20 |
63 ± 50 |
0,114 |
|
Tiempo puerta hospital hasta inicio ECMO-VA (min) |
26 ± 14 |
28 ± 17 |
21 ± 5 |
0,035 |
|
Tiempo de canulación (min) |
13 ± 4 |
13 ± 5 |
14 ± 4 |
0,057 |
|
Tiempo desde colapso hasta ROSC (ECMO) |
80 ± 37 |
82 ± 28 |
77 ± 51 |
0,278 |
|
Ritmo eléctrico inicial (%) |
- |
|||
|
FV/TV |
61,3 (19) |
100 ( |
|
|
|
AESP |
16,1 (5) |
0 (0) |
5 (16,1) |
|
|
Asistolia |
22,6 (7) |
0 (0) |
7 (22,6) |
|
|
Causa PCR |
0,673 |
|||
|
Cardiovascular |
67,7 (21) |
73,7 (14) |
58,3 (7) |
|
|
No cardiovascular |
25,8 (8) |
21,1 (4) |
33,3 (4) |
|
|
Desconocida |
6,5 (2) |
5,3 (1) |
8,3 (1) |
|
|
Tiempo soporte ECMO (días) |
3 ± 6 |
3 ± 2 |
4 ± 9 |
0,086 |
|
Tiempo de estancia intrahospitalaria (días) |
8 ± 13 |
10 ± 14 |
5 ± 9 |
0,354 |
|
Muerte intrahospitalaria (%) |
74,2 (23) |
63,2 (12) |
91,7 (11) |
0,077 |
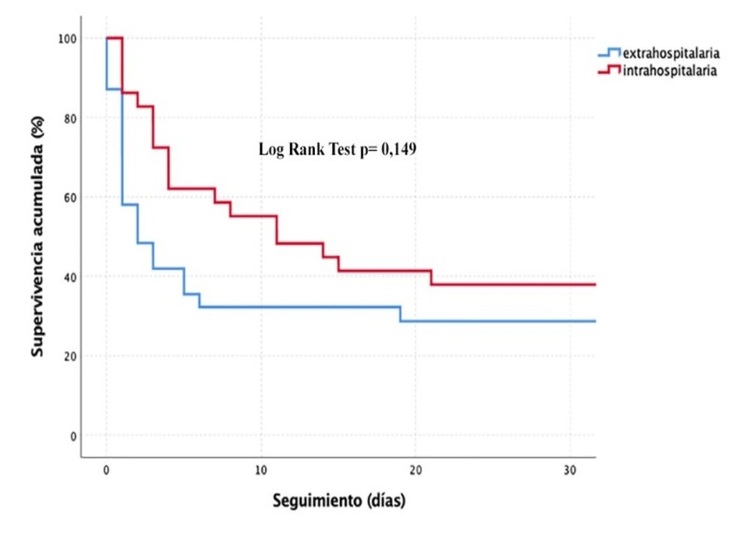
Supervivencia a 30 días PCRE.
Conclusiones: La atención a la PCRE mediante ERCP es una opción factible en centros con alta experiencia en el uso de ECMO. En pacientes con ritmo desfibrilable se obtiene una supervivencia significativa a pesar de tiempos de RCP prolongados. Además, los pacientes que no sobreviven suponen una potencial fuente de órganos.
Comunicaciones disponibles de "IAM y sus complicaciones: del <i>shock</i> a la parada cardiaca. Síndrome de <i>tako-tsubo</i>"
- 1. MODERA
- Nuria Ribas Barquet, Barcelona
- 2. EXPERIENCIA EN LA ATENCIÓN A LA PARADA CARDIACA EXTRAHOSPITALARIA REFRACTARIA CON ECMO-VA
- María Vidal Burdeus, Eduard Argudo Serra, Andrea Camblor Blasco, María Martínez Martínez, Laia Milà Pascual, Pau Torrella Llauger, Carlota Vigil-Escalera López, Remedios Ríos Barrera, Jordi Riera del Brio, José A. Barrabés Riu, Ignacio Ferreira González y Aitor Uribarri González
Hospital Universitari Vall d’Hebron, Barcelona, España.
- 3. IMPACTO PRONÓSTICO DEL TIEMPO DE RECUPERACIÓN DE LA FUNCIÓN DEL VENTRÍCULO IZQUIERDO EN EL SÍNDROME DE TAKO-TSUBO
- Luis López Flores1, Paula Marín Andreu1, Margarita Montero Parrilla1, Antonio Pablo Rivas García1, Mireia Andrés2, Alberto Pérez Castellanos3, Aitor Uribarri González4, Iván Núñez Gil5, Juan Carlos García Rubira1 y Manuel Almendro Delia1
1Hospital Universitario Virgen Macarena, Sevilla, España, 2Hospital Universitari Vall d’Hebron, Barcelona, España, 3Hospital Son Espases, Palma de Mallorca (Illes Balears), España, 4Hospital Clínico Universitario de Valladolid, Valladolid, España y 5Hospital Clínico San Carlos, Madrid, España.
- 4. TIEMPOS DE CATETERISMO Y USO DE PRETRATAMIENTO ANTIPLAQUETARIO EN PACIENTES CON SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL SEGMENTO ST EN ESPAÑA
- Felipe Díez-Delhoyo1, María Thiscal López Lluva2, María Fernández-González3, Martín Negreira Caamaño4, Paula Mendoza Cuartero5, David Aritza-Conty6, Jessica Vaquero-Luna7, Alicia Prieto Lobato8, Eduardo Luján Valencia9, Clara Fernández-Cordón10, Alfonso Jurado-Román11, Jessika González D' Gregorio12, Antonio Martínez-Guisado13, Ander Arteagoitia Bolumburu14, Anna Gálvez-García15, Jesús Diz-Díaz16, José Carreras Mora17, Ricardo Rivera18, Fernando Torres-Mezcua19, Lucía Matute-Blanco20, Lucía Pérez-Cebey21 y Pablo Diez-Villanueva22
1Hospital Universitario 12 de Octubre. CIBERCV, Madrid, España, 2Cardiología. Complejo Asistencial Universitario de León, León, España, 3Complejo Asistencial Universitario de León, León, España, 4Cardiología. Hospital General Universitario de Ciudad Real, Ciudad Real, España, 5Cardiología. Hospital Universitario de Basurto, Bilbao (Vizcaya), España, 6Cardiología. Hospital Universitario Navarra, Pamplona/Iruña (Navarra), España, 7Cardiología. Hospital Universitario Araba-Txagorritxu, Vitoria-Gasteiz (álava), España, 8Cardiología. Complejo Hospitalario Universitario, Albacete, España, 9Cardiología. Hospital Universitario Marqués de Valdecilla, Santander (Cantabria), España, 10Cardiología. Hospital General Universitario Gregorio Marañón, Madrid, España, 11Cardiología. Hospital Universitario La Paz, Madrid, España, 12Cardiología. Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España, 13Cardiología. Hospital Clínic, CNIC, Barcelona, España, 14Cardiología. Hospital Universitario Ramón y Cajal, Madrid, España, 15Cardiología.Hospital Universitari de Bellvitge, L’Hospitalet de Llobregat (Barcelona), España, 16Cardiología. Hospital Clínico San Carlos, Madrid, España, 17Cardiología. Hospital del Mar, Barcelona, España, 18Cardiología. Hospital Universitario Virgen de las Nieves, Granada, España, 19Cardiología. Hospital General Universitario de Alicante, Alicante, España, 20Cardiología. Hospital Universitari de Lleida, Lleida, España, 21Cardiología. Hospital Universitario de A Coruña A Coruña, España y 22Hospital Universitario de La Princesa, Madrid, España.
- 5. CÓDIGO ECMO: EXPERIENCIA RETROSPECTIVA NACIONAL Y MULTICÉNTRICA DE TRASLADO PRIMARIO DE PACIENTES CON SHOCK REFRACTARIO BAJO SOPORTE CON ECMO VENOARTERIAL
- Alexander Stepanenko1, Javier Tobar Ruíz2, María Plaza Martín2, Aitor Uribarri González3, María Vidal Burdeus4, Manuel García Delgado5, Violeta Chica Sáez5, Marta Alonso Fernández de Gatta6, Francisco José Hernández Pérez7, Ignacio J. Amat Santos8 y José Alberto San Román Calvar1
1Servicio de Cardiología, CIBERCV. Hospital Clínico Universitario de Valladolid, Valladolid, España, 2Servicio de Cardiología. Hospital Clínico Universitario de Valladolid, Valladolid, España, 3Unidad de Cuidados Agudos Cardiovasculares, Unidad de Insuficiencia Cardiaca Avanzada. Hospital Universitario Vall d’Hebron, Barcelona, España, 4Unidad de Cuidados Agudos Cardiovasculares, Unidad de Insuficiencia Cardiaca Avanzada. Hospital Universitari Vall d’Hebron, Barcelona, España, 5Servicio de Medicina Intensiva. Hospital Universitario Virgen de las Nieves, Granada, España, 6Servicio de Cardiología, Instituto de Investigación Biomédica de Salamanca IBSAL. Complejo Asistencial Universitario de Salamanca, Salamanca, España, 7Unidad de Insuficiencia Cardiaca y Trasplante. Hospital Universitario Puerta de Hierro Majadahonda (Madrid), Madrid, España y 8Servicio de Cardiología, Cardiología intervencionista. Hospital Clínico Universitario de Valladolid, Valladolid, España.
- 6. EFICACIA Y SEGURIDAD DEL LEVOSIMENDÁN INTRAVENOSO, EN LAS PRIMERAS 24 HORAS TRAS LA ANGIOPLASTIA PRIMARIA, EN PACIENTES CON IAMCEST: ESTUDIO LEVOCEST
- Manuel Alejandro Rivero García1, Francisco Bosa Ojeda2, Corabel Méndez Vargas1, Geoffrey Yanes Bowden1, Alejandro Sánchez-Grande Flecha1, Julio Miranda Bacallado1, Consuelo Rodríguez Jiménez2, Martín J. García González2, Juan Lacalzada Almeida2, Mª Manuela Izquierdo Gómez2, Marta M. Martín Cabeza2, Pablo Jorge Pérez2 y Patricia Rodríguez Fortúnez2
1Cardiología. Complejo Hospitalario Universitario de Canarias, San Cristóbal de La Laguna (Santa Cruz de Tenerife), España y 2Complejo Hospitalario Universitario de Canarias, San Cristóbal de La Laguna (Santa Cruz de Tenerife), España.
- 7. EPIDEMIOLOGÍA Y PERFIL CLÍNICO DE 7.696 HOSPITALIZACIONES CON SÍNDROME DE TAKO-TSUBO POR SEXO: MENOR COMORBILIDAD Y MORTALIDAD EN MUJERES
- Isabel López Alacid1, Nicolás Rosillo Ramírez2, Guillermo Moreno Muñoz2, Jorge Vélez García2, Martín Romo Pardo1, Sara Nieto Becerro1, Héctor Bueno Zamora2 y Lourdes Vicent Alaminos2
1Servicio de Cardiología. Hospital Universitario 12 de Octubre, Madrid, España y 2Servicio de Cardiología. Hospital Universitario 12 de Octubre. CIBERCV, Madrid, España.
- 8. RESULTADOS DE LA ESTRATEGIA DE "NO PRETRATAMIENTO" EN EL SÍNDROME CORONARIO AGUDO SIN ELEVACIÓN DEL ST
- Luis López Flores, Alejandro Gómez González, Rocío Martínez Núñez, Carlos Barea González, Carmen López Flores y Juan Carlos García Rubira
Hospital Universitario Virgen Macarena, Sevilla, España.
- 9. REANIMACIÓN CARDIOPULMONAR CON ECMO-VA: UNA NUEVA OPORTUNIDAD PARA LOS PACIENTES CON PARADA CARDIACA REFRACTARIA
- María Vidal Burdeus, Pau Torrella Llauger, Laia Milà Pascual, Eduard Argudo Serra, Remedios Ríos Barrera, María Martínez Martínez, Carlota Vigil-Escalera López, Irene Buera Surribas, Jordi Riera del Brio, Ignacio Ferreira González y Aitor Uribarri González
Hospital Universitari Vall d’Hebron, Barcelona, España.
- 10. CARACTERÍSTICAS CLÍNICAS Y PRONÓSTICO ASOCIADOS A LA ENFERMEDAD MULTIVASO EN PACIENTES TRAS UN INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST
- Diego Iraola Viana1, Víctor Marcos Garcés1, Héctor Merenciano González1, Nerea Pérez2, José Gavara Doñate2, César Ríos Navarro2, Elena de Dios Lluch3, Carlos Bertolín Boronat1, Silvia Mínguez Díaz de Alda1, Paolo Racugno1, Joaquim Cànoves Femenia1, Cristina Albiach Montañana1, Francisco López Fornas1, Francisco Javier Chorro Gascó1 y Vicente Bodí Peris1
1Cardiología. Hospital Clínico Universitario de Valencia, Valencia, España, 2Cardiología. Fundación de Investigación del Hospital Clínico de Valencia-INCLIVA, Valencia, España y 3Cardiología. Centro de Investigación Biomédica en Red de Enfermedades Cardiovasculares CIBER-CV, Madrid, España.
- 11. PERFIL CLÍNICO, MANEJO Y PRONÓSTICO DEL PACIENTE CON SHOCK CARDIOGÉNICO SOMETIDO A TRASLADO INTERHOSPITALARIO EN ESPAÑA
- Marisa Barrionuevo Sánchez1, Albert Ariza Solé1, Ana Viana Tejedor2, Náyade del Prado3, Nicolás Rosillo Ramírez3, José Carlos Sánchez Salado1, Joan Isaac Llaó Ferrando1, Oriol Alegre Canals1, José Luis Bernal Sobrino3, Cristina Fernández Pérez3, Victoria Lorente Tordera1, Remedios Sánchez Prieto1, Marta Marcos Mangas1, Julia Pascual Mayans4 y Francisco Javier Elola Somoza3
1Hospital Universitari Bellvitge, L´Hospitalet de Llobregat Barcelona, España, 2Hospital Clínico San Carlos, Madrid, España, 3Fundación IMAS, Madrid, España y 4Hospital Universitario Dr. Josep Trueta, Girona, España.
- 12. CARACTERÍSTICAS CLÍNICAS, MANEJO Y PRONÓSTICO DE LOS PACIENTES CON SHOCK CARDIOGÉNICO DE ETIOLOGÍA NO ISQUÉMICA
- Sara Lozano Jiménez1, Mercedes Rivas Lasarte1, Cristina Daniela Mitroi1, Manuel Gómez Bueno1, Reyes Iranzo1, Juan Manuel Escudier Villa1, José María Viéitez Flórez1, Susana Villar García2, Ramón Garrido González1, Juan Francisco Oteo Domínguez1, Javier Segovia Cubero1 y Francisco Hernández Pérez1
1Cardiología. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España y 2Cirugía Cardiaca. Hospital Universitario Puerta de Hierro, Majadahonda (Madrid), España.
- 13. PRONÓSTICO A 10 AÑOS DE LA FIBRILACIÓN AURICULAR COMO COMPLICACIÓN EN FASE AGUDA DEL INFARTO AGUDO DE MIOCARDIO CON ELEVACIÓN DEL SEGMENTO ST
- María José Martínez Membrive1, Isaac Subirana Cachinero2, Edgar Fadeuilhe Grau3, Ferran Rueda Sobella3, José Carreras Mora1, Teresa Oliveras Vilà3, Diana Mojón Álvarez1, Carlos Labata Salvador3, Marc Ferrer Massot3, Nabil El Ouaddi Azzaytouni3, Santiago R. Montero Aradas3, Roberto Elosua Llanos2, Nuria Ribas Barquet1, Antoni Bayés Genís3 y Cosme García García3
1Hospital del Mar, Barcelona, España, 2Institut Municipal d'Investigació Mèdica IMIM, Barcelona, España y 3Hospital Universitari Germans Trias i Pujol, Badalona (Barcelona), España.
Más comunicaciones de los autores
- Argudo Serra, Eduard
- Barrabés Riu, José A.
- Camblor Blasco, Andrea
-
Ferreira González, Ignacio
- 2 - PRIMERA EXPERIENCIA EN SEGUIMIENTO TELEFÓNICO AUTOMATIZADO EN INSUFICIENCIA CARDIACA POR UN OPERADOR DE INTELIGENCIA ARTIFICIAL CONVERSACIONAL: PILOTO DE FACTIBILIDAD
- 3 - CARACTERIZACIÓN TISULAR DE LA VÁLVULA AÓRTICA MEDIANTE ANGIOGRAFÍA POR TOMOGRAFÍA COMPUTARIZADA
- 3 - DISPERSIÓN MECÁNICA COMO PREDICTOR DE ARRITMIAS VENTRICULARES EN PACIENTES CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 2 - LA INTELIGENCIA ARTIFICIAL Y EL REGISTRO DEFORMABLE DE IMÁGENES DE ANGIOGRAFÍA POR TOMOGRAFÍA COMPUTARIZADA PERMITEN IDENTIFICAR PREDICTORES DE LA TASA DE DILATACIÓN REGIONAL EN PACIENTES CON VÁLVULA AÓRTICA BICÚSPIDE
- 6 - UTILIDAD DE LAS GUÍAS DE EVALUACIÓN DEL RIESGO BASAL PARA PREDECIR LA CARDIOTOXICIDAD EN EL CÁNCER DE MAMA HER2 POSITIVO PRECOZ
- 4 - VALOR PRONÓSTICO DEL MYOCARDIAL WORK DE VENTRÍCULO DERECHO COMO PREDICTOR DE EVENTOS CARDIOVASCULARES EN MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 2 - COMPLICACIONES AÓRTICAS RELACIONADAS CON EL EMBARAZO EN MUJERES CON VÁLVULA AÓRTICA BICÚSPIDE
- 2 - EXPERIENCIA EN LA ATENCIÓN A LA PARADA CARDIACA EXTRAHOSPITALARIA REFRACTARIA CON ECMO-VA
- 2 - EL ANÁLISIS EXHAUSTIVO DE RMC MEJORA LA ESTRATIFICACIÓN PRONÓSTICA EN NO COMPACTACIÓN DEL VENTRÍCULO IZQUIERDO
- 16 - CARACTERÍSTICAS DE LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN OBSTRUCCIÓN DE ARTERIAS CORONARIAS
- 16 - PERICARDITIS PURULENTA EN EL SIGLO XXI. ETIOPATOGÉNESIS Y PRONÓSTICO
- 9 - REANIMACIÓN CARDIOPULMONAR CON ECMO-VA: UNA NUEVA OPORTUNIDAD PARA LOS PACIENTES CON PARADA CARDIACA REFRACTARIA
- 16 - CAMBIOS EN LOS PARÁMETROS ECOCARDIOGRÁFICOS A LO LARGO DEL TIEMPO EN LA ESTENOSIS AÓRTICA PARADÓJICA DE BAJO FLUJO Y BAJO GRADIENTE
- 4 - RIESGO DE ICTUS ISQUÉMICO Y FIBRILACIÓN AURICULAR EN PACIENTES EN RITMO SINUSAL CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- 4 - VOLUMEN AURICULAR DERECHO INDEXADO COMO PREDICTOR DE MORTALIDAD E INGRESO POR INSUFICIENCIA CARDIACA EN PACIENTES CON MIOCARDIOPATÍA DILATADA NO ISQUÉMICA
- Martínez Martínez, María
-
Milà Pascual, Laia
- 9 - REANIMACIÓN CARDIOPULMONAR CON ECMO-VA: UNA NUEVA OPORTUNIDAD PARA LOS PACIENTES CON PARADA CARDIACA REFRACTARIA
- 2 - EXPERIENCIA EN LA ATENCIÓN A LA PARADA CARDIACA EXTRAHOSPITALARIA REFRACTARIA CON ECMO-VA
- 16 - CARACTERÍSTICAS DE LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN OBSTRUCCIÓN DE ARTERIAS CORONARIAS
- Riera del Brio, Jordi
- Ríos Barrera, Remedios
- Torrella Llauger, Pau
-
Uribarri González, Aitor
- 3 - BIOMARCADORES CON VALOR PREDICTIVO EN EL TIEMPO DE RECUPERACIÓN DE LA FUNCIÓN DEL VENTRÍCULO IZQUIERDO EN EL SÍNDROME DE TAKO-TSUBO
- 9 - REANIMACIÓN CARDIOPULMONAR CON ECMO-VA: UNA NUEVA OPORTUNIDAD PARA LOS PACIENTES CON PARADA CARDIACA REFRACTARIA
- 4 - MIOCARDIOPATÍA DE TAKO-TSUBO DURANTE EL PERIPARTO: DATOS DE UN REGISTRO NACIONAL Y DE LA LITERATURA PUBLICADA
- 2 - PRIMERA EXPERIENCIA EN SEGUIMIENTO TELEFÓNICO AUTOMATIZADO EN INSUFICIENCIA CARDIACA POR UN OPERADOR DE INTELIGENCIA ARTIFICIAL CONVERSACIONAL: PILOTO DE FACTIBILIDAD
- 5 - CÓDIGO ECMO: EXPERIENCIA RETROSPECTIVA NACIONAL Y MULTICÉNTRICA DE TRASLADO PRIMARIO DE PACIENTES CON SHOCK REFRACTARIO BAJO SOPORTE CON ECMO VENOARTERIAL
- 4 - PREDICTORES CLÍNICOS DE RECUPERACIÓN TARDÍA DEL VENTRÍCULO IZQUIERDO EN SÍNDROME DE TAKO-TSUBO
- 9 - LA ASOCIACIÓN DE CARDIOPATÍA Y PROCESO ONCOLÓGICO ACTIVO QUINTUPLICA LA MORTALIDAD TRAS UN INGRESO HOSPITALARIO POR INFECCIÓN POR SARS-COV-2
- 2 - EXPERIENCIA EN LA ATENCIÓN A LA PARADA CARDIACA EXTRAHOSPITALARIA REFRACTARIA CON ECMO-VA
- 8 - REGISTRO NACIONAL DE MIOCARDITIS MY-SEC: EXPERIENCIA INICIAL
- 11 - PARÁMETROS DE REPOLARIZACIÓN Y ARRITMIAS VENTRICULARES EN ENFERMEDAD DE TAKO-TSUBO: UN SUBESTUDIO DEL REGISTRO RETAKO (REGISTRO NACIONAL MULTICÉNTRICO SOBRE TAKO-TSUBO)
- 9 - IMPACTO DE LA INSUFICIENCIA CARDIACA Y LAS MIOCARDIOPATÍAS EN EL PRONÓSTICO DE LA COVID-19
- 6 - ANÁLISIS DE LAS COMPLICACIONES INTRAHOSPITALARIAS DEL SÍNDROME DE TAKO-TSUBO EN FUNCIÓN DEL TIEMPO DE RECUPERACIÓN DEL VENTRÍCULO IZQUIERDO
- 3 - IMPACTO PRONÓSTICO DEL TIEMPO DE RECUPERACIÓN DE LA FUNCIÓN DEL VENTRÍCULO IZQUIERDO EN EL SÍNDROME DE TAKO-TSUBO
-
Vidal Burdeus, María
- 5 - CARACTERÍSTICAS CLÍNICAS ASOCIADAS CON PATRÓN DE REALCE TARDÍO DE ALTO RIESGO EN LA MIOCARDIOPATÍA DILATADA: RELEVANCIA PRONOSTICA DE LA DIABETES MELLITUS
- 9 - REANIMACIÓN CARDIOPULMONAR CON ECMO-VA: UNA NUEVA OPORTUNIDAD PARA LOS PACIENTES CON PARADA CARDIACA REFRACTARIA
- 8 - REGISTRO NACIONAL DE MIOCARDITIS MY-SEC: EXPERIENCIA INICIAL
- 17 - MIOCARDIOPATÍA HIPOCINÉTICA NO DILATADA: UNA NUEVA ENTIDAD CLÍNICA
- 16 - PERICARDITIS PURULENTA EN EL SIGLO XXI. ETIOPATOGÉNESIS Y PRONÓSTICO
- 5 - CÓDIGO ECMO: EXPERIENCIA RETROSPECTIVA NACIONAL Y MULTICÉNTRICA DE TRASLADO PRIMARIO DE PACIENTES CON SHOCK REFRACTARIO BAJO SOPORTE CON ECMO VENOARTERIAL
- 16 - CARACTERÍSTICAS DE LOS PACIENTES CON INFARTO AGUDO DE MIOCARDIO SIN OBSTRUCCIÓN DE ARTERIAS CORONARIAS
- 2 - EXPERIENCIA EN LA ATENCIÓN A LA PARADA CARDIACA EXTRAHOSPITALARIA REFRACTARIA CON ECMO-VA
- Vigil-Escalera López, Carlota
