SEC 2017 - El Congreso de las Enfermedades Cardiovasculares
Introducción
Dr. Luis Rodríguez Padial
Presidente del Comité Científico del Congreso
Comité ejecutivo
Comité de evaluadores
Índice de autores
6017. Cardiopatía isquémica aguda
6017-288. Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
Introducción y objetivos: La presencia de bloqueo auriculoventricular de alto grado (BAV) que requiere estimulación por marcapasos transitorio en pacientes IAMCEST, puede tener un impacto clínico diferente dependiendo de la localización del infarto. El objetivo del presente trabajo es comparar el impacto clínico y pronóstico de la estimulación temporal con marcapasos en pacientes con IAMCEST anterior e inferior.
Métodos: Se incluyeron todos los pacientes con IAMCEST que requirieron estimulación temporal con marcapasos durante la angioplastia primaria desde febrero-2004 hasta abril-2017, y se realizó un seguimiento clínico a un año. Se dividieron los pacientes de acuerdo al tipo de infarto en IAMCEST anterior y IAMCEST inferior, y se compararon respecto al objetivo primario combinado de muerte, ictus, reinfarto e ingreso por insuficiencia cardiaca.
Resultados: Se realizaron 3.614 angioplastias primarias durante el periodo de estudio en un centro hospitalario con alerta de hemodinámica las 24 horas. Del total de pacientes, 112 (3,1%) requirió implante de marcapasos transitorio durante la angioplastia. De estos, en 14 pacientes (12,5%) se diagnóstico un IAM anterior y en 98 (78,5%) un IAM inferior. No se observaron diferencias entre grupos respecto a las características clínicas basales ni en la medicación administrada previo al infarto. Los pacientes con IAM anterior presentaron una mayor frecuencia del objetivo primario combinado (85 frente a 34%, p < 0,001), así como una mayor mortalidad al ingreso (71 frente a 15%, p < 0,001) y a 1 año (71 frente a 23%, p = 0,001), en comparación con el grupo de pacientes con IAM inferior. En el grupo de pacientes con IAM anterior se observó una mayor frecuencia de enfermedad de 3 vasos (50 frente a 21%, p < 0,042), Killip > 2 (92 frente a 44%, p = 0,004), FEVI < 40% (100 frente a 17%, p < 0,001) y BRI (31 frente a 2%, p = 0,002); mientras que el grupo con IAM inferior presentó mayor frecuencia de IAM del ventrículo derecho (44 frente a 9% p = 0,025).
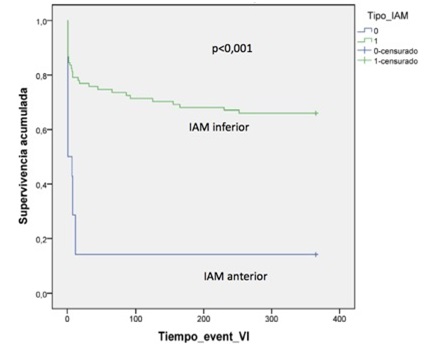
Objetivo combinado a 1 año en pacientes con IAM anterior frente a IAM inferior.
|
IAM anterior n = 14 |
IAM inferior n = 98 |
p |
|
|
Edad (años) |
67,3 ± 16 |
68,4 ± 13,8 |
0,184 |
|
% mujeres |
21 |
32 |
0,543 |
|
HTA (%) |
35 |
63 |
0,076 |
|
DM2 (%) |
21 |
34 |
0,543 |
|
Dislipemia (%) |
42 |
49 |
0,777 |
|
Tabaquismo |
57 |
44 |
0,403 |
|
Insuficiencia renal |
46 |
30 |
0,341 |
|
IAM previo (%) |
7 |
10 |
1 |
|
Fibrilación auricular (%) |
21 |
13 |
0,422 |
|
Enfermedad de 3 vasos (%) |
50 |
21 |
0,042 |
|
Killip >2 (%) |
92 |
44 |
0,004 |
|
FEVI < 40% (%) |
100 |
17 |
< 0,001 |
|
IAM del VD (%) |
9 |
44 |
0,025 |
|
ACTP fallida o no reflow (%) |
42 |
26 |
0,219 |
|
BRI (%) |
31 |
2 |
0,002 |
|
Tiempo dolor-ACTP (min) |
211 ± 138 |
266 ± 323 |
0,427 |
|
Mortalidad ingreso (%) |
71 |
15 |
< 0,001 |
|
Mortalidad a un año (%) |
71 |
23 |
0,001 |
|
Objetivo combinado un año |
85 |
34 |
< 0,001 |
Conclusiones: Los pacientes con IAM anterior y BAV subsidiarios de marcapasos temporal presentan una mayor mortalidad y un peor pronóstico en comparación con los pacientes con IAM inferior; mientras que en el grupo de IAM inferior se observa una mayor frecuencia de infarto del ventrículo derecho.
Comunicaciones disponibles de "Cardiopatía isquémica aguda"
- 6017-237. Influencia de los parámetros de saturación de oxígeno en el desarrollo de circulación colateral coronaria en pacientes ingresados por síndrome coronario agudo
- Albina Aldoma Balasch1, Marina Florés Paredes1, Estefanía Galera Lozano1, Carlos Tomás Querol1, Diego Fernández Rodríguez1, Alicia Sánchez de la Torre2, Ferran Eduard Barbé Illa1 y Fernando Worner Diz3 del 1Hospital Universitari Arnau de Vilanova, Lleida; Institut de Recerca Biomèdica, Lleida, 2Institut de Recerca Biomèdica, Lleida, y 3Hospital Universitari Arnau de Vilanova, Lleida.
- 6017-238. Predictores de insuficiencia cardiaca después del infarto agudo de miocardio con elevación del segmento ST en la era de la angioplastia primaria
- Lourdes Vicent Alaminos, Jesús Velásquez-Rodríguez, María Jesús Valero-Masa, Felipe Díez del Hoyo, Hugo González-Saldívar, Iago Sousa-Casasnovas, Francisco Fernández-Avilés y Manuel Martínez-Sellés del Hospital General Universitario Gregorio Marañón, Madrid.
- 6017-239. Impacto en la mortalidad a corto plazo de una red asistencial de atención a pacientes con infarto agudo de miocardio con elevación del ST
- Marisol Guadalupe Ascencio Lemus, Samuel del Castillo García, Iván Prieto Salvador, Carmen Palacios Echavarren, Carlos Minguito Carazo, Silvia Prieto González, J. Ignacio Iglesias Gárriz y Felipe Fernández Vázquez del Complejo Asistencial Universitario, León.
- 6017-240. Impacto de la dilatación de la aurícula izquierda en la progresión de la IM isquémica y la aparición de eventos cardiovasculares adversos en pacientes con IAM en territorio de la arteria circunfleja
- Ramón Maseda Uriza, Alfonso Jurado Román, Pedro Pérez Díaz, Raquel Frías García, Juan Antonio Requena Ibáñez, Manuel Rayo Gutiérrez, M. Antonia Montero Gaspar y Álvaro Moreno Reig del Hospital General de Ciudad Real.
- 6017-241. Análisis de la fracción de eyección en pacientes con síndrome coronario agudo con elevación del segmento ST en el registro Red Bihotzez
- Marta Torres Fernández1, Ángel M. Alonso Gómez1, Lucas Tojal Sierra1, Santiago García Mancebo1, Karlos Ibarguren Olalde2, Gabriel Hernando Aguado2, Cristina Oria Ponce2 y Ángel Loma-Osorio Montes2 del 1Hospital Universitario Araba, Vitoria-Gasteiz (Álava), y 2Red Bihotzet, Vitoria-Gasteiz (Álava).
- 6017-242. Supervivencia a corto plazo y terapia destino de pacientes con síndrome coronario agudo y balón intraórtico de contrapulsación
- Luis Gutiérrez de la Varga, Marcel Almendarez Lacayo, Laura Díaz-Chirón Sánchez, Iria Silva Conde, Pablo Flórez Llano, Amaia Martínez León, Alberto Alperi García y César Morís de la Tassa del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6017-243. Resultados clínicos a largo plazo de la angioplastia primaria en pacientes mayores de 75 años de edad con infarto agudo de miocardio con elevación del segmento ST
- Javier Benezet Mazuecos, Antonio Agarrado Luna, Manuel Jesús Oneto Otero, Miguel Alba Sánchez y Enrique Otero Chulián del Hospital del S.A.S. de Jerez de la Frontera, Cádiz.
- 6017-244. Metabolómica del síndrome de Takotsubo
- Ignasi Barba1, Mireia Andrés Villarreal1, Esther Bernardo2, Oscar Vedia2, Antonio Fernández Ortiz2, Iván Núñez2 y David García-Dorado1 del 1Hospital Universitario Vall d'Hebron, Barcelona, y 2Hospital Clínico San Carlos, Madrid.
- 6017-245. Nuevos antiagregantes en una cohorte contemporánea de pacientes con síndrome coronario agudo. Factores predictores de prescripción al alta
- Miriam Gómez Molina1, Pedro J. Flores Blanco2, Sergio Raposeiras Roubín3, Francisco J. Cambronero Sánchez4, Emad Abu Assi3, María Josefa Sánchez Galián1, Andrés Íñiguez Romo3 y Sergio Manzano-Fernández1 del 1Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), 2Hospital de la Vega Lorenzo Guirao, Cieza (Murcia), 3Complexo Hospitalario Universitario de Vigo-Xeral-Cíes, Vigo (Pontevedra), y 4Hospital General Universitario Los Arcos del Mar Menor, San Javier (Murcia).
- 6017-246. escala de riesgo isquémico-hemorrágico para prolongar la doble antiagregación más de 12 meses en pacientes revascularizados percutáneos tras síndrome coronario agudo: seguimiento a 24 meses
- Jeremías Bayón Lorenzo, Pablo Sueiro-García, Ramón Ríos-Vázquez, Melisa Santás-Álvarez, Andrea López López, Víctor Puebla-Rojo, Raymundo Ocaranza-Sánchez y Carlos González Juanatey del Hospital Universitario Lucus Augusti, Lugo.
- 6017-247. Predictores de switch entre inhibidores del ADP en pacientes con infarto agudo de miocardio con elevación del segmento ST. Experiencia de un centro
- Melisa Santas-Álvarez, Jeremías Bayón-Lorenzo, Rafael Vidal-Pérez, Susana Miranda-Castaño, Eva María Pereira-López, Raúl Franco-Gutiérrez, Raymundo Ocaranza-Sánchez y Carlos González-Juanatey del Hospital Universitario Lucus Augusti, Lugo.
- 6017-248. Valor pronóstico la escala CRUSADE como predictor de eventos adversos no hemorrágicos durante la hospitalización en pacientes con síndrome coronario agudo
- Eduardo Pereyra Acha, Carlos Tomás Querol, Diego Fernández Rodríguez, Lucía Matute Blanco, Immaculada Calaf Vall, Anna Bosch Gaya, Emilia Blanco Ponce y Fernando Worner Diz del Hospital Universitari Arnau de Vilanova, Lleida.
- 6017-249. Elección y persistencia del TRATAMIENTO con nuevos antiagregantes en pacientes con síndrome coronario agudo
- María Vidal Burdeus, Jordi Mercé Klein, Gil Bonet Pineda, Isabel Serrano Rodríguez, Esther Sanz Girgas, Mercè Camprubí Potau, Ramón de Castro Aritmendiz y Sandra Santos Martínez del Hospital Universitario Joan XXIII, Tarragona.
- 6017-250. SCACEST en horario laboral o de guardia: ¿se atiende igual?
- Lucas Tojal Sierra, Ángel Castañeda Saiz, Javier Rekondo Olaetxea, Jessica Vaquero Luna, María Jesús Apodaca Arrizabalaga, Ángel M. Alonso Gómez y Ángel Loma-Osorio Montes del Hospital Universitario Araba, Vitoria-Gasteiz (Álava).
- 6017-251. Prevalencia e impacto de las características de riesgo isquémico en población anciana con síndrome coronario agudo
- David Martí Sánchez, M. José Morales Gallardo, Dámaris Carballeira Puentes, Ricardo Concepción Suárez, Andrea Rueda Liñares, Edurne López Soberón, Jorge Palazuelos Molinero y Salvador Álvarez Antón del Hospital Central de la Defensa, Madrid.
- 6017-252. Prevalencia actual de trombo intracavitario posinfarto con elevación del segmento ST anterior y complicaciones
- Pau Vilardell Rigau, Daniel Bosch, Francesc Xavier Albert, Jaime Aboal, Pablo Loma-Osorio, Manel Morales, Coloma Tiron y Ramón Brugada del Hospital Universitario Doctor Josep Trueta, Girona.
- 6017-253. Interacción hemoglobina-edad en el infarto agudo de miocardio: impacto en la evolución y en el pronóstico
- Jesús Velásquez Rodríguez, Manuel Martínez-Sellés, Felipe Díez-del Hoyo, María Jesús Valero-Masa, Iago Sousa-Casasnovas, Lourdes Vicent, Carolina Devesa y Francisco Fernández-Avilés del Servicio de Cardiología, Hospital General Universitario Gregorio Marañón, Madrid.
- 6017-254. Enfermedad multivaso y estrategias de revascularización en pacientes mayores de 75 años sometidos a angioplastia primaria
- Eva Rumiz González, Alberto Berenguer Jofresa, Juan Vicente Vilar Herrero, Andrés Mauricio Cubillos Arango, Darío Sanmiguel Cervera, Juan Pablo Cárdenas Tealdo, Pablo Almela Alcaide y Salvador Morell Cabedo del Consorci Hospital General Universitari de Valencia.
- 6017-255. Evaluación de la precisión diagnóstica de una sola determinación de troponina para el cribaje del síndrome coronario agudo en urgencias
- Paula Fluvia, Julia Pascual, Jaime Aboal, María Núñez, Javier Conejos, Josep Iglesias, Ramón Brugada y Pablo Loma-Osorio del Hospital Universitario Doctor Josep Trueta, Girona.
- 6017-256. Perfil de riesgo y tratamiento del síndrome coronario agudo en distintas poblaciones de ancianos según la edad: estudio multicéntrico
- Íñigo Lozano Martínez-Luengas1, Juan Carlos Rama Merchán2, Jeremías Bayón Lorenzo3, José M. de la Torre Hernández4, Sergio Rodríguez de Leiras Otero5, Valeriano Ruiz Quevedo6, Pilar Mañas Jiménez7 y Alfredo Gómez Jaume8 del 1Hospital Universitario de Cabueñes, Gijón (Asturias), 2IBSAL-Hospital Universitario de Salamanca, 3Hospital Universitario Lucus Augusti, Lugo, 4Hospital Marqués de Valdecilla, Santander, 5Hospital Virgen de la Macarena, Sevilla, 6Complejo Hospitalario de Navarra, Pamplona (Navarra), 7Hospital Universitario de Belvitge, Hospitalet de Llobregat (Barcelona), y 8Hospital Universitario Son Espases, Palma de Mallorca (Baleares).
- 6017-257. Características angiográficas y pronóstico del síndrome coronario agudo sin lesiones coronarias significativas e infarto agudo de miocardio en la resonancia magnética cardiaca
- Nuria Vicente-Ibarra1, Eloísa Feliu Rey2, Andrea Romero Valero1, Vicente Pernias Escrig1, Laura Núñez Martínez1, Pedro Cano Vivar1, M. Pilar Carrillo Sáez3 y Juan Miguel Ruiz-Nodar2 del 1Servicio de Cardiología del Hospital General Universitario de Elche, Elche (Alicante), 2Hospital General Universitario de Alicante y 3Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante).
- 6017-258. Control lipídico tras un síndrome coronario agudo. Evaluación del grado de consecución del objetivo de LDL durante el primer año tras el alta hospitalaria
- Ana Isabel Rodríguez Serrano1, Antonia María Castillo Navarro1, Pedro José Flores Blanco1, Gunnar Leithold1, Miriam Gómez Molina1, Pablo Ramos Ruiz2, Matías Pérez Paredes3 y Sergio Manzano Fernández1 del 1Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia), 2Hospital General Universitario Santa Lucía, Cartagena (Murcia), y 3Hospital Universitario J.M. Morales Meseguer, Murcia.
- 6017-259. Condicionantes de las falsas activaciones en un plan código infarto. La revisión telemática del electrocardiograma puede reducirlas
- Clara Gunturiz-Beltrán, Ramón López-Palop, M. Pilar Carrillo Sáez, Alberto Cordero-Fort, M. Araceli Frutos García, Ricardo García Belenguer, María García-Carrilero y Ninoska Alcántara-Orellana de la Unidad de Hemodinámica, Sección de Cardiología, Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante).
- 6017-260. Infarto de miocardio en jóvenes: caracterización del perfil clínico y evaluación de mortalidad en un seguimiento de 5 años
- Diogo Rodrigues Brás, Rui Azevedo Guerreiro, Kisa Hyde Congo, João Pedro Pais, João Toste Carvalho, Pedro Santarém Semedo, Renato Santos Fernandes y José de Aguiar del Hospital do Espirito Santo, Évora (Portugal).
- 6017-261. Impacto de la fragilidad en el manejo y pronóstico vital del anciano con síndrome coronario agudo sin elevación de segmento ST: registro LONGEVO-SCA. Resultados preliminares
- Ernesto Martín Dorado1, Juan Carlos Castillo Domínguez1, Guillermo Gutiérrez Ballesteros1, Juan José Gómez Doblas2, José López Aguilera1, Aurora Luque Moreno1, Manuel Anguita Sánchez1 y Manuel Pan Álvarez-Osorio1 del 1Servicio de Cardiología del Hospital Universitario Reina Sofía, Córdoba, y 2Hospital Clínico Universitario Virgen de la Victoria, Málaga.
- 6017-262. ¿Hay diferencias en el SCACEST según el sexo?
- Amaya Arregui López, Cristina Asla Ormaza, Ane Elorriaga Madariaga, Abel Andrés Morist, Jesús Roberto Sáez Moreno, Rafael Martínez de Bourio Uriarte, Alberto Ullate de la Torre y José M. Aguirre Salcedo del Hospital Universitario de Basurto, Bilbao (Vizcaya).
- 6017-263. Síndrome coronario agudo sin elevación del segmento ST, ¿Varía con la edad la influencia de los factores de riesgo?
- Alicia Moreno Ortiz1, Ana María García Bellón1, Ana M. González González2, Carlos Lara García1, José Andrés Arboleda Sánchez1 y Manuel de Mora Martín1 del 1Hospital Regional Universitario Carlos Haya, Málaga, y 2Hospital Punta de Europa, Algeciras (Cádiz).
- 6017-264. Utilidad pronóstica del Syntax score II en una población all comers tratada con angioplastia coronaria
- Geoffrey Yanes Bowden1, Francisco Bosa Ojeda1, Manuel J. Vargas Torres1, Alejandro Sánchez-Grande Flecha1, Alejandro Jiménez Sosa2, Carima Belleyo Belkasem1, Martín J. García González1 y Pablo Jorge Pérez1 del 1Hospital Universitario de Canarias, San Cristóbal de La Laguna (Tenerife), y 2Hospital Universitario de Canarias, Unidad de Investigación, San Cristóbal de La Laguna (Tenerife).
- 6017-265. Valor pronóstico de la nueva clasificación de la FEVI de la ESC en el síndrome coronario agudo con y sin insuficiencia cardiaca
- Leyre Álvarez Rodríguez1, Rosa Agra Bermejo1, Alberto Cordero2, José María García Acuña1, Ramón López-Palop2, Pilar Carrillo2, Ana Belén Cid Álvarez1 y José Ramón González-Juanatey1 del 1Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña), y 2Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante).
- 6017-266. Evaluación cognitiva de los pacientes con SCA
- Oona Meroño Dueñas1, Gonzalo Sánchez-Benavides2, Sofía González-Ortiz1, Consolación Ivern1, Nuria Ribas-Barquet1, Josep Comín-Colet2, Lluis Recasens1 y Julio Martí-Almor1 del 1Hospital del Mar, Barcelona, e 2Institut Hospital del Mar d'Investigacions Mèdiques (IMIM), Barcelona.
- 6017-267. Mortalidad hospitalaria y tras el alta de los pacientes con síndrome coronario agudo sin elevación del ST que ingresan el viernes o sábado
- Alberto Cordero Fort1, Moisés Rodríguez-Manero2, José María García-Acuña2, Ramón López-Palop1, Belén Cid2, Rosa Agra2, Vicente Bertomeu-Martínez1 y José Ramón González-Juanatey2 del 1Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante), y 2Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña).
- 6017-268. Análisis de la mortalidad y necropsias realizadas a los pacientes fallecidos en un BOX de reanimación durante 4 años
- Beatriz López Barbeito, Margarida Pujol López, Joan Padrosa Pulido, Juan José Rodríguez Arias, Natalia Rakislova, Ernest Bragulat Baur y Miquel Sánchez Sánchez del Hospital Clínic, Barcelona.
- 6017-269. Impacto de la implantación del cardiólogo de guardia en el manejo de los pacientes con síndrome coronario agudo en un hospital secundario
- Alberto Cordero Fort, Fernando Yepez, Vicente Bertomeu-González, José Moreno-Arribas, María Juskova, Francisco Ribes, Juan Quiles-Granado y Vicente Bertomeu-Martínez del Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante).
- 6017-270. Utilización actual de nuevos antiagregantes en el síndrome coronario agudo en España: comparación con una serie multicéntrica previa
- Íñigo Lozano Martínez-Luengas1, Francisco Javier Fernández Portales2, Ramón López Palop3, Andrés Alberto Sánchez Pérez4, Esther Sánchez Insa5, Juan Carlos Rama Merchán6, Valeriano Ruiz Quevedo7 y Garikoitz Lasa Larraya8 del 1Hospital Universitario de Cabueñes, Gijón (Asturias), 2Hospital de Cáceres, Cáceres, 3Hospital Universitario San Juan de Alicante, San Juan de Alicante (Alicante), 4Hospital Virgen de la Salud, Toledo, 5Hospital Universitario Miguel Servet, Zaragoza, 6Hospital Clínico Universitario de Salamanca, 7Complejo Hospitalario de Navarra, Pamplona, y 8Hospital Donostia, Guipúzcoa.
- 6017-271. Irisina, una adipocina epicárdica en la paradoja de la obesidad
- María Cebro, Ángel Fernández, Juan Sierra, Sonia Eiras, José Ramón González-Juanatey, Isabel Moscoso y Ricardo Lage del Servicio de Cardiología, Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña).
- 6017-272. El índice neutrófilo/linfocito y el tamaño del infarto en pacientes con síndrome coronario agudo con elevación del ST tratados con angioplastia primaria exitosa
- Laura Díaz-Chirón Sánchez, Isaac Pascual Calleja, Alfonso Suárez Cuervo, Marcel Almendarez Lacayo, Luis Gutiérrez de la Varga, Amaia Martínez León, César Morís de la Tassa y Pablo Avanzas Fernández del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6017-273. Valor pronóstico de la glucohemoglobina en el síndrome coronario agudo. Influencia sobre la clase Killip y la duración del ingreso
- Sergio Hernández Jiménez, Gonzalo Luis Alonso Salinas, María Plaza Martín, Javier Ramos Jiménez, María Abellas Sequeiros, José María Vieítez Flórez, Pablo Pastor Pueyo y José Luis Zamorano Gómez del Hospital Universitario Ramón y Cajal, Madrid.
- 6017-274. Tako-tsubo: una entidad diferente dentro del infarto sin lesiones coronarias obstructivas
- Bárbara Izquierdo Coronel, Javier López Pais, María Jesús Espinosa Pascual, David Galán Gil, Juan Gorriz Magana, Carlos Gustavo Martínez Peredo, Paula Awamleh García y Joaquín Jesús Alonso Martín del Hospital Universitario de Getafe, Madrid.
- 6017-275. Veinticinco años del síndrome de tako-tsubo: análisis de las características clínicas menos conocidas
- Javier López Pais1, María López Pais1, Bárbara Izquierdo Coronel1, Carlos Gustavo Martínez Peredo1, Luis López Barreiro2 y Joaquín Alonso Martín1 del 1Hospital Universitario de Getafe, Madrid, y 2Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña).
- 6017-276. Influencia de la estrategia terapéutica en la indicación de fármacos recomendados en el síndrome coronario agudo sin elevación del ST y su influencia pronóstica
- Elena María Candela Sánchez1, Luna Carrillo Alemán1, Manuel Jesús Macías Villanego1, María Elena Guzmán Román1, Nuria Vicente Ibarra2, Álvaro Vicedo López1, Francisco Marín Ortuño3 y Juan Miguel Ruiz Nodar1 del 1Hospital General Universitario de Alicante, 2Hospital General Universitario de Elche, Alicante, y 3Hospital Clínico Universitario Virgen de la Arrixaca, El Palmar (Murcia).
- 6017-277. Síndrome de tako-tsubo: una entidad no tan benigna en nuestros pacientes
- Carmen Collado Moreno1, Irene Valiente Alemán2, Ramón Fernando García González1, Francisco Javier Camacho Jurado1, Iván Lobo Torres1, Sara Blasco Turrión1, Pablo José González Pérez1 y Francisco José Morales Ponce1 del 1Servicio de Cardiología y 2Unidad de Cuidados Intensivos. Hospital Universitario Puerto Real, Cádiz.
- 6017-278. Evaluación del cumplimiento de los objetivos recomendados de niveles de colesterol ligado a lipoproteínas de baja densidad en pacientes ingresados con sospecha de síndrome coronario agudo
- Laia Milà Pascual, José A Barrabés, Rosa-María Lidón, Antonia Sambola, Jordi Bañeras, Agnès Rafecas y David Garcia-Dorado del Hospital Vall d'Hebron, Barcelona.
- 6017-279. Un nuevo ensayo de troponina cardiaca I de alta sensibilidad, con un límite de detección mejorado, podría aumentar el rule-out del infarto agudo de miocardio
- Albert Durán Cambra, Aitor Alquézar, Álvaro García Osuna, Montserrat Vila Perales, Jordi Sans-Roselló, Andreu Ferrero-Gregori, Jordi Ordóñez-Llanos y Alessandro Sionis del Hospital de la Santa Creu i Sant Pau, Barcelona.
- 6017-280. Impacto en la mortalidad y el desarrollo de insuficiencia cardiaca del intervencionismo precoz en el síndrome coronario agudo sin elevación del segmento ST
- Brais Díaz Fernández, Charigan Abou Jokh Casas, Álvaro Martínez Gómez, Leyre Álvarez Rodríguez, Ana Belén Cid Álvarez, Ana Román Rego, Milagros Pedreira Pérez y José María García Acuña del Complexo Hospitalario Universitario de Santiago, Santiago de Compostela (A Coruña).
- 6017-281. Comparación de la estrategia farmacoinvasiva frente a intervención coronaria percutánea primaria en el tratamiento del síndrome coronario agudo con elevación del segmento ST
- Alexandre Sanchís Herrero, Marta Monteagudo Viana, David Tejada Ponce, Ana M. Planas del Viejo, Pascual Baello Monge, Begoña Muñoz Giner, Juan P. Tormo Juárez y Alejandro Bellver Navarro del Hospital General de Castellón, Castellón de la Plana.
- 6017-282. Factores asociados a la decisión de no avisar al servicio de emergencias médicas en pacientes con IAMCEST
- Néstor García González, Pablo Villar Calle, Joffrey Eduardo Luján Valencia, María José Cristo Ropero, Michel Butrón Calderón, Manuel Almendro Delia, Juan Carlos García Rubira y Rafael J. Hidalgo Urbano del Hospital Universitario Virgen Macarena, Sevilla.
- 6017-283. Ferropenia e insuficiencia cardiaca van de la mano, pero ¿qué ocurre con el déficit de hierro y el síndrome coronario agudo en una población que envejece? La paradoja férrica
- Carolina Espejo Paeres1, Pedro Marcos-Alberca1, Carmen Olmos Blanco1, Andrea Rueda Liñares2, Leopoldo Pérez de Isla1, Luis Eduardo Enríquez Rodríguez1, Isidre Vilacosta1 y Carlos Macaya1 del 1Hospital Clínico San Carlos, Madrid, y 2Hospital Central de la Defensa, Madrid.
- 6017-284. Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- Luis Eduardo Enríquez Rodríguez1, Carlos Ferrera Durán2, Ana Viana Tejedor2, Francisco Javier Noriega Sanz2, Pilar Jiménez Quevedo2, Luis Borrego Bernabé3, Julián Pérez Villacastín3 y Antonio Fernández Ortiz2 del 1Hospital Clínico San Carlos, Madrid, CIBER de Enfermedades Cardiovasculares, 2Hospital Clínico San Carlos, Madrid, y 3Hospital Clínico San Carlos, Madrid, CIBER de Enfermedades Cardiovasculares.
- 6017-285. Infarto con elevación transitoria del segmento ST: ¿alto riesgo?
- Javier Conejos Montenegro, Jaime Aboal Viñas, Pablo Loma-Osorio Ricón, María Núñez Torras, Daniel Bosch Portell, Julia Pascual Mayans, Paula Fluvià Brugues y Ramón Brugada Terradellas del Hospital Universitario Doctor Josep Trueta, Girona.
- 6017-286. Aneurismas coronarios en el paciente coronario agudo
- Iván Javier Núñez Gil, Belén Terol, Luis Nombela-Franco, Pablo Salinas, Pilar Jiménez-Quevedo, Javier Escaned, Nieves Gonzalo y Antonio Fernández Ortiz del Hospital Clínico San Carlos, Madrid.
- 6017-287. Valor pronóstico del análisis del QRS. Hallazgos electrocardiográficos del infarto anterior y su correlación con el grado de disfunción ventricular en el seguimiento
- Marta López Castillo, Álvaro Aceña Navarro, Vanessa Viegas, Beatriz Merchán Muñoz, Juan Antonio Franco Peláez, María Luisa Martín Mariscal, Jerónimo Farré Muncharaz y José Tuñón Fernández de la Fundación Jiménez Díaz, Madrid.
- 6017-288. Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
- Luis Eduardo Enríquez Rodríguez1, Carlos Ferrera Durán2, Ana Viana Tejedor2, Francisco Javier Noriega Sanz2, Juan José González Ferrer1, Pilar Jiménez Quevedo2, Julián Pérez Villacastín3 y Antonio Fernández Ortiz2 del 1Hospital Clínico San Carlos, Madrid, CIBER de Enfermedades Cardiovasculares, 2Hospital Clínico San Carlos, Madrid, y 3Hospital Clínico San Carlos, Madrid, CIBER, UCM.
- 6017-289. Revascularización quirúrgica o percutánea de tronco coronario izquierdo: ¿dos poblaciones distintas?
- Amaia Martínez León, Daniel García Iglesias, Pablo Flórez Llano, Alejandro Yussel Flores Fuentes, Laura Díaz-Chirón Sánchez, José Rozado Castaño, Laura García Pérez y César Morís de la Tassa del Hospital Universitario Central de Asturias, Oviedo (Asturias).
- 6017-290. Características y pronóstico de los pacientes sin lesiones coronarias significativas tras activación de un código infarto
- Joaquín Jesús Alonso Martín1, Rosa Ana Hernández Antolín1, Javier López Pais2, Juan Górriz Magaña2, Alberto García Lledó1, Juan Carlos Ansede1, Ervigio Corral Torres1 y Raul Moreno1 del 1Código Infarto Madrid, Gerencia Asistencial de Atención Hospitalaria de Madrid y 2Hospital Universitario de Getafe, Getafe (Madrid).
- 6017-291. Implicaciones pronósticas del sexo femenino en el SCACEST
- Juan P. Tormo Juárez, David Tejada Ponce, Marta Monteagudo Viana, Pascual Baello Monge, Ana M. Planas del Viejo, Begoña Muñoz Giner, Alexandre Sanchís Herrero y Alejandro Bellver Navarro del Hospital General, Castellón.
- 6017-292. Síndrome coronario agudo con arterias coronarias sin lesiones significativas. Análisis en un hospital de tercer nivel
- Lola Gutiérrez Alonso, Alfredo Chauca Tapia, Manuel Santiago Herruzo Rojas, William Delgado Nava, Teresa Bretones del Pino, Inmaculada Noval Morillas y Diana Luz Villanueva Ospino del Hospital Universitario Puerta del Mar, Cádiz.
- 6017-293. Cambios en el pronóstico a 5 años del SCAEST en un hospital sin unidad de hemodinámica antes y después del inicio de un programa de revascularización regional
- Clara Bergua Martínez1, Viviana Guerrero Cedeño2, Paula Omedas Bonafonte1, Pilar Artero Bello1, Adolfo Marquina Barco1, Ignacio Alins Rami1 y María Teresa Villarroel Salcedo1 del 1Hospital General San Jorge, Huesca, y 2Hospital Sagrado Corazón de Jesús, Huesca.
- 6017-294. Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- Luis Eduardo Enríquez Rodríguez1, Carlos Ferrera Durán1, Ana Viana Tejedor1, Francisco Javier Noriega Sanz1, Luis Borrego Bernabé2, Pilar Jiménez Quevedo1, Julián Pérez Villacastín3 y Antonio Fernández Ortiz1 del 1Hospital Clínico San Carlos, Madrid, 2Hospital Clínico San Carlos, Madrid, CIBER y 3Hospital Clínico San Carlos, Madrid, CIBER, UCM.
Más comunicaciones de los autores
-
Enríquez Rodríguez, Luis Eduardo
- 7009-12 - Comparación del desempeño hemodinámico de las prótesis transcatéter de nueva generación Edwards SAPIEN S3 frente a Medtronic Evolut-R: estudio de casos pareados
- 6026-356 - Evaluación mediante speckle-tracking del impacto de la revascularización percutánea de las oclusiones coronarias totales crónicas en la función sistólica global y regional del ventrículo izquierdo
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
- 6017-283 - Ferropenia e insuficiencia cardiaca van de la mano, pero ¿qué ocurre con el déficit de hierro y el síndrome coronario agudo en una población que envejece? La paradoja férrica
- 6002-45 - Predictores de estimulación ventricular tras el implante de marcapasos por síncope
- 5019-8 - Escasa variabilidad en la reactividad plaquetaria del paciente anciano con enfermedad coronaria y doble terapia antiagregante con clopidogrel
- 6010-183 - Influencia de la ferritina en el pronóstico del síndrome coronario agudo en población envejecida: ¿debemos corregir el déficit de hierro a todos?
- 6003-73 - Dilatación auricular izquierda y riesgo cardioembólico en pacientes con fibrilación auricular no valvular: cuando las piezas encajan
- 5012-3 - Cuantificación de parámetros volumétricos y funcionales del corazón izquierdo empleando el software automático 3D Heart Model: variabilidad interobservador y relación con el grado de experiencia
-
Fernández Ortiz, Antonio
- 6022-322 - Monoterapia antiplaquetaria posintervencionismo coronario percutáneo, resultados contemporáneos a largo plazo y comparación con la práctica habitual
- 5019-8 - Escasa variabilidad en la reactividad plaquetaria del paciente anciano con enfermedad coronaria y doble terapia antiagregante con clopidogrel
- 6017-244 - Metabolómica del síndrome de Takotsubo
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
- 6048-574 - SCACEST en paciente joven, comparación del perfil de riesgo en 2 franjas de edad y resultados a largo plazo
- 6037-467 - Monoterapia antiplaquetaria posintervencionismo coronario percutáneo, resultados contemporáneos a largo plazo y comparación con la práctica habitual
- 6034-399 - El EuroSCORE logístico no se asocia a la mortalidad hospitalaria post-TAVI
- 4016-4 - Revisión crítica de metanálisis de ensayos aleatorizados sobre doble antiagregación
- 4004-5 - IAMCEST y enfermedad multivaso: ¿qué hacemos con las lesiones no culpables?
- 4012-6 - Predictores de mortalidad intrahospitalaria en el código infarto Madrid
- 7001-10 - Utilización de los fármacos recomendados para prevención secundaria tras un infarto agudo de miocardio. Estudio poblacional
- 7002-7 - Factores asociados a mortalidad al año tras el diagnóstico de un derrame pericárdico grave
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 6007-108 - El centro de salud como lugar de primer contacto con el sistema sanitario en el código infarto Madrid
- 7009-2 - El nuevo 'Índice de discongruencia' es predictor de la mejoría en la función sistólica del ventrículo izquierdo tras implante de válvula aórtica transcatéter
- 6017-286 - Aneurismas coronarios en el paciente coronario agudo
- 5017-6 - ¿Existe un relación entre la horizontalización de la aorta y la altura del ostium del tronco coronario izquierdo? Estudio con TAC multicorte para planificación pre-TAVI
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
-
Ferrera Durán, Carlos
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- 5019-1 - Presentación
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 7002-7 - Factores asociados a mortalidad al año tras el diagnóstico de un derrame pericárdico grave
- 4004-5 - IAMCEST y enfermedad multivaso: ¿qué hacemos con las lesiones no culpables?
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
-
González Ferrer, Juan José
- 6003-73 - Dilatación auricular izquierda y riesgo cardioembólico en pacientes con fibrilación auricular no valvular: cuando las piezas encajan
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
- 5016-3 - Tiempo del diagnóstico a la ablación de fibrilación auricular: un parámetro modificable asociado al pronóstico
- 4000-2 - Geometría auricular y resultados de la ablación de fibrilación auricular: datos del registro multicéntrico LAGO-FA
- 6003-70 - Impacto del sexo en los resultados de la ablación de fibrilación auricular en nuestro medio
-
Jiménez-Quevedo, Pilar
- 7009-12 - Comparación del desempeño hemodinámico de las prótesis transcatéter de nueva generación Edwards SAPIEN S3 frente a Medtronic Evolut-R: estudio de casos pareados
- 6037-467 - Monoterapia antiplaquetaria posintervencionismo coronario percutáneo, resultados contemporáneos a largo plazo y comparación con la práctica habitual
- 6026-360 - Bloqueo de rama izquierda de nueva aparición y su influencia en la función sistólica del ventrículo izquierdo un año posimplante transcatéter de válvula aórtica
- 6030-378 - Evaluación por imagen previa a implante de válvula aórtica percutánea en pacientes portadores de prótesis mitral previa
- 4018-6 - Stents farmacoactivos en pacientes con diabetes mellitus y enfermedad coronaria multivaso: resultados del registro multicéntrico 3D
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 6025-351 - Pérdida de tamaño nominal protésico y regresión de masa ventricular izquierda en pacientes sometidos a implante transcatéter de válvula aórtica (TAVI)
- 4011-2 - Situación actual del implante transcatéter de válvula aórtica en España
- 5004-6 - Relación entre las características de la placa derivadas de la OCT y la significación fisiológica determinada por FFR
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- 4019-6 - Implante valvular aórtico transcatéter en pacientes con enfermedad hepática crónica
- 7009-3 - Impacto pronóstico precoz de la calcificación anular mitral determinada mediante tomografía computarizada cardiaca en pacientes sometidos a implante de válvula aórtica transcatéter
- 7009-2 - El nuevo 'Índice de discongruencia' es predictor de la mejoría en la función sistólica del ventrículo izquierdo tras implante de válvula aórtica transcatéter
- 6017-286 - Aneurismas coronarios en el paciente coronario agudo
- 5017-6 - ¿Existe un relación entre la horizontalización de la aorta y la altura del ostium del tronco coronario izquierdo? Estudio con TAC multicorte para planificación pre-TAVI
- 6034-399 - El EuroSCORE logístico no se asocia a la mortalidad hospitalaria post-TAVI
- 7009-4 - Impacto de la revascularización percutánea en la incidencia de insuficiencia renal en pacientes con enfermedad coronaria sometidos a implante valvular aórtico transcatéter
-
Noriega Sanz, Francisco Javier
- 4004-5 - IAMCEST y enfermedad multivaso: ¿qué hacemos con las lesiones no culpables?
- 7002-7 - Factores asociados a mortalidad al año tras el diagnóstico de un derrame pericárdico grave
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
-
Pérez Villacastín, Julián
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 6003-70 - Impacto del sexo en los resultados de la ablación de fibrilación auricular en nuestro medio
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- 6004-91 - Varón con infarto inferior: alerta TV
- 6002-45 - Predictores de estimulación ventricular tras el implante de marcapasos por síncope
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
- 6039-480 - La anchura del complejo QRS refleja cambios en la velocidad de conducción relacionados con el aumento de la presión intraventricular e insuficiencia cardiaca
- 6003-73 - Dilatación auricular izquierda y riesgo cardioembólico en pacientes con fibrilación auricular no valvular: cuando las piezas encajan
-
Viana Tejedor, Ana
- 6017-294 - Impacto clínico del infarto del ventrículo derecho en pacientes con infarto inferior y estimulación por marcapasos temporal: ¿empeora el pronóstico?
- 7002-7 - Factores asociados a mortalidad al año tras el diagnóstico de un derrame pericárdico grave
- 4004-5 - IAMCEST y enfermedad multivaso: ¿qué hacemos con las lesiones no culpables?
- 6017-284 - Estimulación temporal por marcapasos en pacientes con infarto agudo del miocardio con elevación del ST: incidencia, impacto pronóstico y factores predictores de mortalidad
- 6017-288 - Implicaciones clínicas de la estimulación temporal con marcapasos transitorio en pacientes con infarto agudo del miocardio con elevación del ST de acuerdo a la localización del infarto
